Method Article
Modelo de tratamiento para pacientes jóvenes con disfunción eréctil psicógena e infertilidad resultante
* Estos autores han contribuido por igual
En este artículo
Resumen
Se presenta un modelo de tratamiento integrado para el matrimonio no consumado (UCM) debido a la disfunción eréctil psicógena, que ofrece un manejo simplificado desde la evaluación hasta la intervención. Haciendo hincapié en la atención y la comunicación centradas en el paciente, los resultados preliminares muestran mejores tasas de éxito y satisfacción, lo que respalda su eficacia en el abordaje de la infertilidad en la UCM desde la perspectiva masculina.
Resumen
El tratamiento convencional de la no consumación y la infertilidad relacionadas con la disfunción eréctil (DE) a menudo pasa por alto los determinantes psicosociales y la participación diádica, lo que conduce a resultados terapéuticos subóptimos, incluida la disfunción sexual persistente y la reducción de la satisfacción de la pareja. Este estudio propone y valida una nueva intervención centrada en el paciente, diseñada para personas jóvenes con disfunción eréctil psicógena (EP), dirigida tanto a la recuperación eréctil como a la resolución de la infertilidad. El "Proceso Clínico Simplificado" incorpora estrategias de tratamiento estructuradas tanto para el paciente como para su pareja, que incluyen educación en salud sexual basada en la evidencia, apoyo psicológico, asesoramiento inclusivo para la pareja, capacitación en enfoque sensorial, modificación del estilo de vida, farmacoterapia a pedido y seguimiento estructurado. Después de evaluaciones iniciales exhaustivas (historial médico, examen físico y diagnóstico), el equipo de tratamiento formula de manera colaborativa regímenes individualizados de 16 semanas con la participación activa de la pareja. Tres innovaciones clave distinguen este protocolo: (1) La implementación del marco de comunicación GLTC (Goodwill-Listening-Talking-Cooperation), que aborda las necesidades psicológicas de los pacientes y promueve estrategias de comunicación efectivas; (2) La aplicación de la estratificación psicosexual de Hawton para identificar factores psicológicos específicos, con el objetivo de remodelar las creencias sexuales negativas, aliviar la ansiedad, mejorar la función sexual y reconstruir la confianza mutua y la conexión emocional entre los socios; (3) El desarrollo de videos fáciles de entender para la educación psicológica para mejorar la adherencia al tratamiento a través del diálogo iterativo entre paciente y proveedor. Los resultados demuestran mejoras clínicamente significativas en las tasas de recuperación de la función eréctil, la frecuencia de éxito coital y la satisfacción de la pareja. Los desafíos notables incluyen la adherencia del paciente al plan de tratamiento y la efectividad oportuna de las intervenciones no farmacológicas. En conclusión, este modelo presenta una estrategia escalable y eficaz para abordar la infertilidad relacionada con la disfunción sexual en pacientes jóvenes, ofreciendo un marco valioso para la práctica clínica y la investigación futura en medicina sexual.
Introducción
La disfunción eréctil (DE), definida como la incapacidad persistente de alcanzar o mantener una erección adecuada para un rendimiento sexual satisfactorio, se asocia predominantemente con factores psicológicos, denominada disfunción eréctil psicógena (DE), que representan el 85%-90% de los casos 1,2. Aunque la disfunción eréctil puede ser el resultado de una enfermedad vascular, una desregulación hormonal o deficiencias neurológicas, la disfunción eréctil se caracteriza por la ausencia de anomalías orgánicas significativas. En cambio, su etiología involucra factores como la ansiedad, los trastornos depresivos, el estrés crónico o las experiencias sexuales adversas que interfieren con los mecanismos neurovasculares necesarios para la función eréctil.
En particular, la disfunción eréctil afecta de manera desproporcionada a las personas menores de 40años 3, un grupo demográfico que experimenta niveles elevados de ansiedad debido a factores estresantes psicosociales. Un subconjunto de pacientes presenta disfunción sexual persistente que comienza en el momento del matrimonio o la cohabitación, lo que se conoce clínicamente como matrimonio no consumado (UCM) o "TCA en fase de luna de miel"4,5. La prevalencia de MCU en los ambulatorios masculinos oscila entre el 4% y el 17%, con una variabilidad influida por las normas culturales (p. ej., la estigmatización de la educación en salud sexual prematrimonial), la heterogeneidad diagnóstica, las limitaciones del acceso a la atención sanitaria y los sesgos de selección de cohortes.
Los trastornos de ansiedad están presentes en el 74,4% de los casos de UCM, identificándose la disfunción eréctil como el principal factor etiológico en los varones afectados 6,7. La infertilidad post-convivencia afecta al 65% de las parejas UCM. La consulta por infertilidad a menudo ocurre bajo la presión de las expectativas familiares (por ejemplo, el deseo intergeneracional de tener descendencia) y el estigma social (por ejemplo, los tabúes culturales en torno a la salud sexual masculina). Estas dinámicas socioculturales contribuyen al retraso en el comportamiento de búsqueda de tratamiento, impulsado por el miedo al juicio social y el estrés internalizado relacionado con la no conformidad con los roles normativos de género, como se informó en la Reunión Conjunta de 2019 de la Sociedad Internacional de Medicina Sexual8.
En la práctica clínica, los pacientes con disfunción eréctil suelen presentar ansiedad por el rendimiento o miedo al fracaso durante las consultas. Sin embargo, estas preocupaciones a menudo se atribuyen únicamente a causas físicas, con una exploración mínima de los desencadenantes psicológicos subyacentes. Por ejemplo, un escenario clínico común implica la prescripción de inhibidores de la fosfodiesterasa-5 (PDE5) sin evaluar las comorbilidades psicosociales, como la discordia en las relaciones o los antecedentes de trauma sexual. Esto puede deberse a una falta tradicional de conciencia, conocimiento y formación entre los urólogos y andrólogos para evaluar los factores psicológicos clave relacionados con la disfunción eréctil9. Además, las disparidades culturales y económicas entre las regiones plantean desafíos adicionales para abordar estos problemas10. Los principales obstáculos incluyen los requisitos prolongados de comunicación con los pacientes que abruman a los médicos con habilidades de comunicación limitadas, la falta de educación psicológica y de salud sexual para los pacientes, agravada por la ausencia de códigos de facturación apropiados para reflejar el esfuerzo del médico; y la falta de equipos colaborativos de terapia psicosocial o servicios de consulta.
Por lo general, los pacientes buscan tratamiento en clínicas de urología o andrología que se centran principalmente en factores masculinos, en lugar de en la pareja como una unidad. Como resultado, el tratamiento a menudo se centra estrechamente en el control de los síntomas, específicamente, en la administración de inhibidores de la PDE5 para mejorar la dureza de la erección y aumentar la tasa de éxito de lasrelaciones sexuales. Si bien este método resulta efectivo para algunos, es insuficiente para muchos, ya que pasa por alto los factores psicológicos y relacionales críticos para los pacientes con disfunción eréctil. Estos aspectos descuidados incluyen el manejo de la ansiedad por el rendimiento, la mejora de la comunicación sexual entre las parejas y el abordaje del impacto emocional de los fracasos sexuales repetidos.
Un enfoque más holístico es esencial para el éxito del tratamiento a largo plazo. Las limitaciones del enfoque convencional se hacen cada vez más evidentes con un número cada vez mayor de parejas consultivas. A menudo surgen problemas cuando los pacientes interrumpen el uso de inhibidores de la PDE5, lo que resulta en fracasos recurrentes en la consumación del matrimonio y una creciente desconfianza en el plan de tratamiento. Además, los problemas no resueltos de baja autoestima masculina contribuyen a nuevas dificultades psicológicas 12,13, incluida la dependencia de la medicación para el rendimiento sexual. En última instancia, estos enfoques no resuelven los desafíos de la concepción natural que enfrenta la pareja y pueden dar lugar a problemas más complejos. Estos incluyen angustia emocional como depresión y ansiedad por repetidos fracasos de tratamiento, tensión marital, conflictos familiares, presión social para tener hijos y la estigmatización de la infertilidad.
Estos desafíos exigen una reevaluación de las dimensiones psicopatológicas dentro de los marcos clínicos. La clasificación etiológica de Hawton estratifica los factores contribuyentes a los elementos predisponentes, precipitantes y perpetuadores14,15, que frecuentemente presentan comorbilidad16. Bajo la influencia de estos factores, los pacientes a menudo experimentan inestabilidad emocional, como ansiedad y relaciones interpersonales tensas. Sus emociones son muy sensibles a la forma de comunicación. El estilo de comunicación del médico desempeña un papel fundamental a la hora de obtener la cooperación y la confianza del paciente en el proceso de tratamiento. Del mismo modo, la educación sexual y el asesoramiento psicológico eficaces del paciente destinados a fomentar la cooperación médica dependen en gran medida de las habilidades de comunicación del proveedor de atención médica. La desregulación afectiva, que se manifiesta como trastornos de ansiedad y conflictos interpersonales, suele surgir bajo estas influencias psicodinámicas. De manera crucial, los estados emocionales de los pacientes son altamente susceptibles a los estilos de comunicación clínicos, que influyen fundamentalmente en la formación de una alianza terapéutica y la adherencia al tratamiento. Esta interdependencia también afecta a la eficacia de la educación psicosexual y de la colaboración médica, que dependen de la competencia comunicativa de los profesionales sanitarios.
El marco GLTC (Goodwill-Listening-Talking-Cooperation), a través de su integración sistemática de protocolos biomédicos y compromiso humanístico, demuestra una fuerte adaptabilidad cultural17,18. Este marco hace hincapié en la mejora de las habilidades de escucha de los médicos y en la mejora de las técnicas de comunicación verbal. Al escuchar atentamente a los pacientes y ofrecer comentarios oportunos, los médicos pueden comprender mejor las necesidades de los pacientes y generar confianza. Además, el uso de un lenguaje corporal amigable, expresiones verbales cálidas y un diálogo alentador ayudan a fomentar la confianza del paciente, mejorando así la relación médico-paciente y elevando la calidad de la atención 18,19,20.
Este enfoque es particularmente importante en el tratamiento de pacientes con disfunción sexual psicógena. Se recomienda que el marco de comunicación GLTC se integre a lo largo de todo el proceso de tratamiento, con planes de implementación adaptados a las diferencias individuales de los pacientes17,21. Esto es especialmente relevante en el contexto de la terapia andrológica. Para abordar los desafíos clínicos que enfrentan las parejas jóvenes que experimentan infertilidad debido a la disfunción eréctil psicógena, se ha desarrollado un modelo de diagnóstico y tratamiento que integra el método de clasificación de Hawton15 con el marco de comunicación GLTC, lo que da como resultado resultados notables.
Protocolo
Todos los procedimientos descritos a continuación fueron revisados y aprobados por la Junta de Revisión Institucional del Hospital Central Afiliado de Panyu de la Universidad Médica de Guangzhou, bajo el número de registro de ensayo ChiCTR1800019279. En la consulta inicial que comenzó en junio de 2020, los participantes dieron su consentimiento informado después de recibir una explicación detallada del propósito del tratamiento, los procedimientos y los protocolos de manejo de datos. Se garantizó que toda la información permaneciera confidencial y se utilizara exclusivamente con fines de investigación. Las discusiones relacionadas con la educación sobre salud sexual y las historias personales se llevaron a cabo en privado y con la máxima sensibilidad. Todas las interacciones se llevaron a cabo con respeto, preservando la dignidad de cada participante. Se eliminaron los identificadores personales y se asignaron códigos únicos para anonimizar los datos de los participantes, que se almacenaron de forma segura en sistemas encriptados y protegidos con contraseña y en armarios cerrados con llave para evitar la vinculación de la identidad y el acceso no autorizado. Los detalles de los reactivos y el equipo utilizado se enumeran en la Tabla de Materiales.
1. Selección de pacientes
- Establecer los criterios de inclusión
- Seleccione hombres de 18 a 40 años que no hayan podido completar el coito a pesar de al menos dos intentos5, y que no hayan podido lograr el embarazo después de un año de relaciones sexuales regulares y sin protección.
- Seleccionar pacientes con una puntuación <22 en el Índice Internacional de Función Eréctil (IIEF-5) (Tabla suplementaria 1).
- Asegurar que los pacientes presenten factores psicológicos determinados por la clasificación de Hawton15 (Tabla Suplementaria 2 y Tabla Suplementaria 3).
- Asegurar que los pacientes tengan características sexuales secundarias normales.
- Asegúrese de que los pacientes estén casados o en una relación sexual estable y sean capaces de mantener al menos una relación sexual normal por semana desde el inicio hasta la finalización del estudio.
- Asegurarse de que la pareja femenina no tenga una disfunción sexual significativa u otros factores que contribuyan a la imposibilidad de consumar el matrimonio debido a la falta de conocimiento sexual.
- Asegúrese de que los pacientes no hayan usado ningún medicamento para la disfunción eréctil u otros medicamentos destinados a mejorar la función eréctil dentro de las cuatro semanas anteriores al tratamiento.
- Establecer los criterios de exclusión22
- Excluir a los pacientes con disfunción eréctil secundaria que resulte de causas vasculares, endocrinas o inducidas por medicamentos.
- Excluir a los pacientes con trastornos psiquiátricos causados por la esquizofrenia o trastornos graves del estado de ánimo.
- Excluir a los pacientes con daño neurológico significativo o anomalías genitales anatómicas.
- Excluir a pacientes con enfermedades cardiovasculares o cerebrovasculares graves.
- Excluir a los pacientes con antecedentes de abuso de sustancias, incluida la dependencia de drogas o alcohol.
- Excluir a los pacientes que actualmente reciben tratamientos médicos en curso, como el manejo del dolor crónico o terapias para enfermedades autoinmunes.
2. Disposición del área de andrología
- Sala de espera
- Establecer un área de espera en el punto de registro. Asegúrese de que una enfermera guía evalúe las necesidades del paciente e introduzca las funciones de varias secciones, junto con el proceso básico de consulta (ver Figura 1A).
- Área de llenado de formularios
- Configure un área para completar formularios. Asegúrese de que los pacientes completen un cuestionario de antecedentes de disfunción eréctil diseñado por ellos mismos, que incluya detalles sobre el momento de inicio, la frecuencia sexual actual, los antecedentes matrimoniales y reproductivos, los hábitos de masturbación y el historial de tratamiento.
- Incluir escalas de evaluación estandarizadas como el Índice Internacional de Función Eréctil (IIEF-5)23 y la Herramienta Internacional de Diagnóstico de Eyaculación Precoz (PEDT)24 antes de la consulta (ver Figura 1A).
- Área de la clínica
- Establezca un área clínica que conste de siete habitaciones independientes (véase la figura 1A,B).
- Establecer dos consultorios de andrología. Asegúrese de que los médicos que trabajan en estas salas estén capacitados en habilidades de comunicación GLTC.
- Establezca una sala de consulta de salud. Asegúrese de que las enfermeras asignadas a esta sala también estén capacitadas en habilidades de comunicación GLTC.
- Instala una sala educativa. Equipe esta sala con literatura/videos de salud sexual y psicológica, modelos anatómicos de órganos reproductivos y modelos de dureza de la erección del pene.
- Configura una sala de video Sensate Focus. Presentar un video pregrabado, accesible y fácil de entender sobre las técnicas de Sensate Focus25,26.
- Configura una sala familiar simulada. Utilice este espacio para demostrar las técnicas de Sensate Focus a los pacientes y sus parejas.
- Establecer una sala de pruebas para realizar pruebas de estimulación sexual audiovisual (AVSS) y de rigidez de la erección del pene. Estas pruebas ayudan a excluir las causas orgánicas de la disfunción eréctil o a satisfacer las solicitudes de los pacientes para una evaluación adicional27.
3. Aplicación del marco GLTC
- Integre los tres elementos de la comunicación efectiva entre el médico y el paciente: buena voluntad (G), escucha (L) y conversación (T) en el proceso de consulta para centrarse en las necesidades, emociones y expectativas del paciente. Este enfoque fomenta un método centrado en el paciente que mejora la relación médico-paciente y, en última instancia, conduce a la cooperación (C), formando un modelo de comunicación de circuito cerrado.
- Aplique el marco GLTC al caso de una pareja que busca una consulta debido a un matrimonio no consumado (UCM), como se describe en el siguiente ejemplo:
- Fondo de comercio (G)
- Sea amable y amigable con los pacientes. Proporcionar una habitación tranquila con una decoración adecuada que garantice la privacidad, permitiéndoles comunicarse en un ambiente cómodo y relajado.
- Comprensión auditiva (L)
- Dé al paciente tiempo suficiente para expresar sus dudas e inquietudes. Evite interrumpir al paciente, pero responda adecuadamente cuando sea necesario.
- Escuche atentamente e identifique las necesidades y expectativas del paciente.
- Hablando (T)
- Responda con paciencia y claridad a las preguntas del paciente, basándose en la escucha activa y la comprensión de las respuestas emocionales del paciente.
- Abordar las necesidades emocionales y psicológicas del paciente mientras responde activamente a sus expectativas para establecer la base de la cooperación.
- Cooperación (C)
- Promover el consenso entre el paciente y su pareja y establecer una relación de cooperación médico-paciente para abordar conjuntamente los desafíos médicos, psicológicos y sociales asociados con la MCU.
- Fondo de comercio (G)
4. Procedimiento de tratamiento
- Consulta inicial
- Asegúrese de que los médicos revisen la información preliminar del paciente y realicen una entrevista completa utilizando las técnicas de comunicación de GLTC para fomentar un ambiente relajado y de confianza.
- Identificar los factores psicológicos utilizando la clasificación de Hawton15 para desarrollar un plan de tratamiento personalizado (ver Figura 1C).
- Examen físico y pruebas
- Realizar un examen físico del paciente.
- Realizar pruebas de laboratorio adicionales, como glucosa en sangre en ayunas, perfil lipídico y niveles de testosterona. Realizar evaluaciones de la rigidez del pene, incluida la estimulación sexual audiovisual (AVSS) o pruebas de rigidez de la erección del pene, si es necesario.
- Educación sexual y psicológica
- Asegúrese de que la enfermera brinde de 15 a 20 minutos de educación al paciente y a su pareja, abordando preguntas y manteniendo un entorno de apoyo utilizando el marco GLTC.
- Autoestudio sobre salud sexual
- Asegúrese de que el paciente y su pareja pasen de 20 a 30 minutos en la sala de autoestudio revisando materiales educativos o videos basados en los problemas identificados durante las sesiones anteriores.
- Demostración de Sensate Focus bajo la guía del personal médico
- Asegúrese de que la pareja vea un video de demostración de Sensate Focus de 50 minutos para aprender técnicas de terapia sexual cognitivo-conductual.
NOTA: Los pasos 4.3-4.5 se pueden ajustar en función de la programación y el progreso del paciente; Sin embargo, todo debe completarse antes de continuar con el paso 4.6.
- Asegúrese de que la pareja vea un video de demostración de Sensate Focus de 50 minutos para aprender técnicas de terapia sexual cognitivo-conductual.
- Practicando Sensate Focus en la sala familiar simulada
- Asegúrese de que la pareja practique los pasos clave de Sensate Focus bajo la guía de la enfermera mientras están vestidos.
- Asegúrese de que la enfermera explique los conceptos y los guíe a través de las tres etapas: Contacto no genital, Contacto genital y/o seno y Relaciones sexuales sensuales.
- Asegúrese de realizar un examen ginecológico para la pareja, si es necesario, para descartar cualquier factor femenino contribuyente.
- Indique a la pareja que continúe practicando estos pasos en casa.
- Seguimiento y ajuste
- Programe una visita de seguimiento de 8 semanas durante la etapa de relaciones sexuales sensuales para evaluar los resultados, como el rendimiento sexual y los niveles de ansiedad (utilizando el cuestionario IIEF-5) y la frecuencia de las relaciones sexuales, y para guiar el tratamiento posterior.
- Anime a la pareja a tener relaciones sexuales al menos una vez por semana.
- Recetar inhibidores de la fosfodiesterasa-5 (PDE5) (tabletas de citrato de sildenafil) para apoyar la etapa de relaciones sexuales sensuales si el paciente demuestra poca confianza.
5. Recopilación de datos
- Recopilar datos demográficos del sistema de información del hospital.
- Registrar la frecuencia de la masturbación con base en la literatura relevante(28) para explorar su posible asociación con la disfunción eréctil psicógena (DEA), que informa la educación sexual dirigida y la terapia conductual.
NOTA: La masturbación ligera se define como un promedio de un episodio de masturbación cada 4 días o más; La masturbación frecuente se define como un promedio de un episodio de masturbación cada 3 días o menos; La masturbación excesiva se define como la masturbación frecuente que persiste durante más de 2 años. - Mida las siguientes puntuaciones:
- Puntuación del Índice Internacional de Función Eréctil (IIEF-5) (rango: 5-25)23, utilizado para evaluar la función eréctil y clasificar la gravedad en: Severa (5-7), Moderada (8-11), Leva a moderada (12-16), Leve (17-21), Normal (22-25). Esto proporciona una evaluación estandarizada de la eficacia del tratamiento.
- Puntuación de dureza de la erección (EHS) (rango: 0-4)29: 0 - El pene no se agranda, 1 - Agrandado pero no duro, 2 - Duro pero no lo suficientemente duro para la penetración, 3 - Lo suficientemente duro para la penetración pero no completamente duro, 4 - Totalmente rígido y duro. Esto ofrece una evaluación sencilla de la calidad eréctil.
- El número de pacientes que respondieron "sí" a las preguntas del Perfil de Encuentro Sexual: SEP-Q2: ¿La erección fue lo suficientemente dura para la penetración? SEP-Q3: ¿Se mantuvo la erección el tiempo suficiente para tener relaciones sexuales exitosas? 30,31.
- Puntuación de satisfacción sexual de las mujeres (SSS-W) (escala: 1-5)32: 1 - Muy insatisfecha, 2 - Insatisfecha, 3 - Neutral, 4 - Satisfecha, 5 - Muy satisfecha. Esto proporciona una evaluación directa de la satisfacción sexual de la pareja femenina.
- Registre el número de pacientes que recibieron inhibidores de la fosfodiesterasa-5 (PDE5) (tabletas de citrato de sildenafil).
- Realice un seguimiento del número de parejas femeninas que lograron el embarazo durante el período de seguimiento.
6. Validación del protocolo y evaluación de la eficacia del tratamiento
- Siga los principios estándar para tomar una historia sexual y diferencie entre la disfunción eréctil (DE) principalmente psicológica y principalmente orgánica, junto con los resultados de la escala de autoevaluación (Archivo Suplementario 1, Tablas Suplementarias 1 y Tabla Suplementaria 2).
- Identificar y documentar los factores psicológicos que contribuyen a la disfunción eréctil utilizando la clasificación de Hawton15 (Archivo Suplementario 1 y Tabla Suplementaria 3).
- Explique claramente el proceso de tratamiento y los pasos específicos del procedimiento al paciente y a su pareja, y obtenga el consentimiento informado.
- Complete al menos los primeros seis pasos del protocolo (pasos 4.1-4.6) una vez cada 2 semanas durante una duración de 8 semanas, lo que constituye un ciclo de tratamiento completo.
- Evaluar la eficacia del tratamiento después de un ciclo utilizando los siguientes criterios:
- Un aumento de tres o más puntos en la puntuación del Índice Internacional de Función Eréctil (IIEF-5) del paciente en comparación con el valor basal.
- Una puntuación de dureza de la erección (EHS) de ≥3 para el paciente y una puntuación de satisfacción sexual para las mujeres (SSS-W) de ≥3 para la pareja.
- Una proporción de respuestas afirmativas superior al 80% para las preguntas del Perfil de Encuentro Sexual SEP-Q2 (erección suficiente para la penetración) y SEP-Q3 (erección mantenida para la finalización del coito) (Archivo Suplementario 1, Tabla Suplementaria 1, Tabla Suplementaria 4, Tabla Suplementaria 5 y Tabla Suplementaria 6).
Resultados
Un total de 64 pacientes y sus parejas fueron admitidos en el estudio. De estas, 22 parejas (32,2%) interrumpieron el tratamiento después de la evaluación inicial. Las principales razones para la interrupción del tratamiento fueron las limitaciones de tiempo que afectaban a ambos miembros de la pareja, las dificultades relacionadas con la distancia de viaje y la preferencia por terapias alternativas como la medicina tradicional china. Otros factores contribuyentes pueden haber sido las barreras psicológicas, como la vergüenza o el estigma, la falta de efectos inmediatos del tratamiento y la insuficiencia de sistemas de apoyo. Las 42 parejas restantes (67,8%) completaron el protocolo completo de tratamiento y fueron seguidas hastala semana 16. Estas parejas reportaron una tasa de relaciones sexuales exitosas, definida como lograr la penetración vaginal y completar las relaciones sexuales durante el período de tratamiento, de más del 80 por ciento (30/36), según los datos de seguimiento autoinformados. Dos pacientes fueron remitidos para asesoramiento psicológico individualizado. Seis parejas no completaron las evaluaciones de seguimiento.
La edad media de los 42 pacientes varones fue de 28,9 ± 5,4 años, y la duración del matrimonio no consumado (UCM) osciló entre 3 meses y 2,5 años. Para comprender mejor las características demográficas de la población de pacientes, se analizaron factores como la formación académica, el estatus económico regional y los hábitos de masturbación en comparación con datos históricos de casos similares en la región. Entre los 42 pacientes, el 28,6% (12/42) tenía un título universitario o superior, mientras que el 71,4% (30/42) tenía educación secundaria o inferior. La mayoría de los pacientes (78,6%, 33/42) procedían de zonas en vías de desarrollo económico. El 88% (37/42) de los pacientes informaron antecedentes de masturbación. De estos, el 37,8% (14/37) practicaba masturbación ligera y el 62,2% (23/37) practicaba masturbación frecuente. Entre los que tenían masturbación frecuente, el 60,1% (14/23) fueron clasificados como masturbadores excesivos, muchas veces vinculados a la falta de conocimiento sexual. El desarrollo de hábitos de masturbación se atribuyó a varios factores. Casi la mitad (45,9%, 17/37) comenzó a masturbarse después de tocarse frecuentemente los genitales externos. Otras influencias incluyeron la exposición a videos en línea u otros videos sexualmente explícitos, y las sugerencias de compañeros para probar la masturbación, que finalmente se convirtió en un comportamiento habitual. Después del matrimonio o convivencia, la tasa de masturbación fue del 32,4% (12/37).
El análisis psicológico utilizando la clasificación de Hawton15 indicó que la falta de educación sexual y el trauma sexual asociado con la masturbación eran factores predisponentes comunes para la disfunción eréctil primaria (DEA). Además, el 69% (29/42) de los pacientes informaron haber experimentado ansiedad sexual. La evitación de la actividad sexual y la presión relacionada con la infertilidad fueron factores precipitantes clave, mientras que la mala comunicación, a menudo debido a una pareja femenina dominante, fue un factor de mantenimiento frecuente. Se encontró que la alta frecuencia de masturbación se correlacionaba con niveles de educación más bajos y el entorno económico subdesarrollado de la educación de los pacientes. Estos hallazgos se alinean con la clasificación de Hawton, destacando la educación sexual inadecuada como una característica compartida entre los pacientes. Durante las entrevistas iniciales, el 50% (21/42) de los hombres parecían pasivos, a menudo buscando consulta debido a la presión de su pareja o familia más que a la motivación personal.
Se observaron mejoras significativas en los parámetros clave de la evaluación, incluido el Índice Internacional de Función Eréctil-5 (IIEF-5), la Puntuación de Dureza de la Erección (EHS) y la Escala de Satisfacción Sexual para Mujeres (SSS-W). La puntuación media del IIEF-5 aumentó notablemente de 5,1 ± 1,1 al inicio del estudio a 18,9 ± 2,8 después del tratamiento, con una ligera disminución a 17,6 ± 2,7 a las 8 semanas de seguimiento, lo que indica una eficacia sostenida del tratamiento. Del mismo modo, la puntuación media de EHS mejoró de 1,5 ± 0,7 al inicio del estudio a 3,6 ± 0,5 después del tratamiento, con una ligera reducción a 3,5 ± 0,5 a las 8 semanas. La puntuación media del SSS-W, que refleja la satisfacción sexual de la pareja femenina, aumentó de 1,3 ± 0,5 al inicio del estudio a 3,8 ± 0,6 después del tratamiento y a 3,9 ± 0,6 en el seguimiento. Todas las mejorías fueron estadísticamente significativas tanto inmediatamente después del tratamiento como a las 8 semanas de seguimiento (p < 0,05), lo que sugiere efectos terapéuticos duraderos. La evaluación mediante las preguntas del Perfil de Encuentro Sexual (SEP) mostró mejoras notables. La tasa de penetración exitosa del pene (SEP-Q2) aumentó significativamente del 19% antes del tratamiento al 83,3% después del tratamiento, y se mantuvo alta en el 75,0% a las 8 semanas de seguimiento (p < 0,01). La tasa de éxito de las relaciones sexuales completas (SEP-Q3) aumentó del 0% al inicio del estudio al 81,0% después del tratamiento, y del 83,3% al seguimiento (p < 0,01), como se muestra en la Tabla 1. Entre las 42 parejas, el 31% (13/42) de los pacientes requirieron el uso de inhibidores de la PDE5 (tabletas de citrato de sildenafil, Pfizer Inc.) para completar la etapa de relaciones sexuales sensuales. En particular, 11 parejas femeninas informaron embarazos exitosos durante el período de seguimiento de 8 meses.
Un caso representativo involucró a un hombre de 28 años que reportó una mala función eréctil durante el último año después del matrimonio. El paciente tenía antecedentes de masturbación excesiva desde los 13 años. Se casó en 2020 y la pareja intentó tener relaciones sexuales de 4 a 6 veces en los primeros tres meses, todas las cuales no tuvieron éxito, lo que llevó al matrimonio no consumado (UCM). El paciente describió una respuesta eréctil inicial que disminuyó rápidamente en 3-5 minutos durante los juegos previos. Las erecciones se volvieron insuficientes para la penetración, lo que provocó una mayor ansiedad en torno a la actividad sexual. A pesar de estar casado, continuó masturbándose y reportó un bajo deseo sexual, intentando tener relaciones sexuales solo 2-3 veces al mes, todas sin éxito. También evitó la actividad sexual por completo debido a la ansiedad por el rendimiento. La infertilidad surgió como la consecuencia más apremiante de la UCM, lo que llevó a la pareja a buscar asistencia médica bajo la presión familiar. Después de la evaluación, el paciente cumplió con los criterios de inclusión en el estudio. La disfunción eréctil orgánica se excluyó mediante evaluaciones de glucosa en sangre normal, perfil lipídico y rigidez del pene.
A través de una evaluación exhaustiva de la historia clínica del paciente y la aplicación de la clasificación de factores psicológicos de Hawton, se identificaron el trauma sexual resultante de una educación sexual inadecuada y un historial de masturbación excesiva como factores predisponentes que contribuyen a la disfunción eréctil psicógena (DEA). Estos factores se evaluaron sistemáticamente utilizando la lista de verificación de factores psicológicos asociados con la disfunción eréctil (Tabla complementaria 3), que categoriza las influencias psicológicas en factores predisponentes, precipitantes y mantenentes, lo que garantiza un enfoque diagnóstico estructurado y exhaustivo. Además, el paciente exhibía ansiedad sexual y evitación de la actividad sexual, lo que, combinado con la presión familiar relacionada con la infertilidad, actuó como factores precipitantes y de mantenimiento en el desarrollo y persistencia de la disfunción eréctil.
Después de una consulta detallada y el uso de técnicas de comunicación GLTC, se formuló un plan de tratamiento personalizado. Este plan integró educación específica sobre salud sexual y psicológica, haciendo hincapié en la función sexual, la comunicación con la pareja y las estrategias de manejo del estrés. El plan también incorporó la terapia Sensate Focus. Durante la terapia, el paciente experimentó una rigidez insuficiente del pene durante la tercera etapa de Sensate Focus. Para tratar esto, el médico recetó un inhibidor de la PDE5 (tableta de citrato de sildenafil de 50 mg) que se tomó 1 h antes de la actividad sexual. El paciente completó con éxito todo el ciclo de tratamiento. Con el tiempo, se registraron mejoras en la autoconfianza (evaluada en la pregunta 1 del IIEF-5) y en la satisfacción marital (pregunta 5 del IIEF-5) (Tabla suplementaria 1) mediante cuestionarios estandarizados y autoinformes. La evolución de la paciente culminó con un embarazo exitoso de la pareja durante el período de seguimiento.
DISPONIBILIDAD DE DATOS:
Figura en el Legajo Complementario 1.
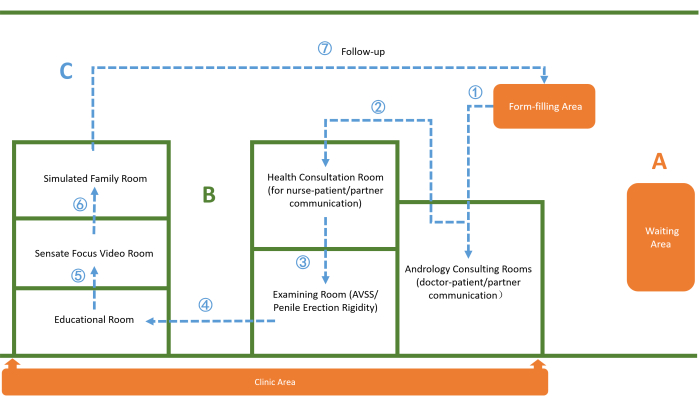
Figura 1: Disposición de las habitaciones y flujo de movimiento de pacientes en el área de andrología. (A) Diseño del área de Andrología (naranja): Comprende el área de espera, el área de llenado de formularios y el área de la clínica. (B) Diseño de la habitación (verde): Representa siete salas independientes designadas para consulta, terapia y examen. (C) Flujo de movimiento del paciente (azul): Ilustra el proceso de tratamiento desde el registro hasta el seguimiento. Haga clic aquí para ver una versión más grande de esta figura.
| Parámetros evaluados | Antes de la terapia | Después del tratamiento | N | P* | 8 semanas de seguimiento después del tratamiento | N | P** |
| IIEF-5 | 5.1 ± 1.1 | 18,9 ± 2,8 | 42 | 0.000 | 17,6 ± 2,7 | 36 | 0.000 |
| MEDIO AMBIENTE, salud | 1,5 ± 0,7 | 3,6 ± 0,5 | 42 | 0.000 | 3,5 ± 0,5 | 36 | 0.000 |
| SEP-Q2 | 8 (19.0%) | 35 (83.3%) | 42 | 0.000 | 27 (75.0%) | 36 | 0.000 |
| SEP-Q3 | 0 (0%) | 34 (81.0%) | 42 | 0.000 | 30 (83.3%) | 36 | 0.000 |
| SSS-W | 1.3±0.5 | 3,8±0,6 | 42 | 0.000 | 3,9±0,6 | 36 | 0.000 |
Tabla 1: Resumen de los parámetros evaluados en las diferentes etapas del tratamiento. Los datos se presentan como media ± desviación estándar (DE). *Indica una comparación entre los valores basales y posteriores al tratamiento. ** Indica una comparación entre los valores basales y los valores de seguimiento a las 8 semanas. Abreviaturas: IIEF-5 - Índice Internacional de Función Eréctil-5, EHS - Puntuación de Dureza de la Erección, SEP-Q2 - Pregunta 2 del Perfil de Encuentro Sexual (erección adecuada para la penetración), SEP Q3 - Pregunta 3 del Perfil de Encuentro Sexual (mantenimiento de la erección hasta su finalización), SSS-W - Puntuación de Satisfacción Sexual para Mujeres.
Tabla complementaria 1: Cuestionario del Índice Internacional de Función Eréctil-5 (IIEF-5). Haga clic aquí para descargar este archivo.
Tabla suplementaria 2: Características utilizadas para distinguir la disfunción sexual psicógena de la orgánica. Haga clic aquí para descargar este archivo.
Tabla complementaria 3: Lista de factores psicológicos asociados a la disfunción eréctil. Haga clic aquí para descargar este archivo.
Tabla complementaria 4: La puntuación de dureza de la erección (EHS). Haga clic aquí para descargar este archivo.
Tabla complementaria 5: Escala de Satisfacción Sexual de las Mujeres (SSS-W). Haga clic aquí para descargar este archivo.
Tabla complementaria 6: Preguntas del Perfil de Encuentro Sexual (SEP). Haga clic aquí para descargar este archivo.
Archivo complementario 1: Conjunto de datos brutos utilizados en el análisis. Haga clic aquí para descargar este archivo.
Discusión
En los casos de desajuste de pareja inexplicable (UCM), se reconoce la disfunción eréctil primaria (DEP) como la etiología predominante en los varones. Se caracteriza por constructos cognitivo-conductuales como la ansiedad de rendimiento, los déficits de autoeficacia y los patrones de evitación sexual, tal como se delinea en la clasificación triaxial psicosexual de Hawton33,34. La evidencia actual indica que los enfoques de monoterapia exhiben una eficacia limitada a largo plazo35. Las guías contemporáneas proponen protocolos basados en algoritmos para el manejo de pacientes con disfunción eréctil (DE)36,37; sin embargo, esto no equivale a un sistema integral de servicios para el servicio de urgencias dentro de las especialidades de andrología38, que a menudo carecen de esfuerzos de equipos multidisciplinarios39, particularmente en las regiones en desarrollo40. La acreditación de los terapeutas sexuales y el establecimiento de equipos de terapia psicosexual siguen siendo un desafío en estas áreas. Mientras tanto, no se puede pasar por alto el impacto de la UCM en las parejas. Si los factores psicológicos están presentes en los hombres con disfunción eréctil, al menos deben ser reconocidos y tratados adecuadamente. Se propone un enfoque integrador, que combina modelos médicos y terapéuticos, utilizando un marco de tratamiento simplificado con fases que van desde la evaluación hasta la intervención cuando se aborda a estos pacientes.
Para abordar estos desafíos clínicos, se implementaron programas sistemáticos de capacitación para el personal médico con el fin de mejorar las competencias en medicina sexual y los marcos cognitivo-conductuales. La clasificación psicosexual triaxial de Hawton resultó fundamental en la elaboración de perfiles psicológicos. Al mismo tiempo, los equipos de atención médica completaron la capacitación en comunicación GLTC (Goodwill-Listening-Talking-Cooperation), operacionalizada a través de cuatro pilares secuenciales: establecer una relación terapéutica, indagación empática, establecimiento de objetivos colaborativos y refuerzo de la asociación. Este marco centrado en el paciente, distinto de la Escala de Evaluación de Habilidades de Comunicación de Liverpool (LCSAS)41 y los protocolos dependientes del profesional de la Terapia Cognitivo-Conductual (TCC)42, permite la identificación eficiente de los determinantes psicosociales relacionados con la disfunción eréctil (por ejemplo, déficits de alfabetización sexual) a través del diálogo estructurado, eludiendo la necesidad de una psicoterapia intensiva en recursos. Además, las colaboraciones institucionales con las administraciones regionales de salud han llevado al establecimiento de nuevos códigos de facturación para la educación psicosexual que requiere mucho tiempo, incluidas simulaciones de escenarios basados en la realidad, para optimizar la eficiencia del asesoramiento dentro de flujos de trabajo clínicos limitados.
Con estos esfuerzos fundamentales, se ha desarrollado un protocolo adecuado para que los equipos de andrología simple traten la disfunción eréctil primaria (disfunción eréctil) y guíen a las parejas de UCM hacia una relación sexual exitosa. Las innovaciones clave se centran en un enfoque centrado en el paciente a través del marco de comunicación GLTC, haciendo hincapié en estrategias personalizadas, que incluyen escucha activa, identificación de etapas psicológicas, comunicación empática y herramientas educativas simplificadas, para mejorar la confianza, reducir la ansiedad y reconstruir la confianza. Este enfoque ha demostrado ser particularmente eficaz para tratar la disfunción sexual psicógena.
El protocolo hace hincapié en la evaluación psicosexual integral utilizando el modelo de clasificación triaxial de Hawton para identificar los determinantes clave de la disfunción eréctil, incluidos los déficits de alfabetización sexual, los patrones masturbatorios compulsivos y las neurosis de ansiedad por el rendimiento. Un elemento central de este marco es el paradigma de comunicación GLTC (Goodwill-Listening-Talking-Cooperation), que fomenta las alianzas terapéuticas al alinear las respuestas de los médicos con las trayectorias psicológicas de los pacientes, que generalmente progresan a través de fases de shock-negación, culpa-ira y depresión. En particular, el 32,73% de la insatisfacción de los pacientes ambulatorios se debe a fallos de comunicación, a menudo debido a la incapacidad de los médicos para gestionar las reacciones de contratransferencia durante las interacciones cargadas de emociones. El modelo GLTC aborda esto a través de la participación empática específica de la fase: identificando los nodos de transición psicológica, desplegando la psicoeducación dirigida a la disfunción eréctil y cultivando el reencuadre cognitivo adaptativo.
Al mismo tiempo, la prestación de atención pasa de un modelo centrado en la enfermedad a un modelo inclusivo en la familia, operacionalizado a través de un sistema integrado y optimizado de múltiples habitaciones que tiene en cuenta los aspectos fisiológicos y psicológicos. Este modelo aborda las dimensiones biomédicas, relacionales y reproductivas a través de flujos de trabajo interdisciplinarios coordinados. La duración del tratamiento con UCM suele ser de seis meses. Sin embargo, las observaciones clínicas sugieren que cuanto más tiempo continúa el tratamiento, especialmente más allá de tres meses sin relaciones sexuales exitosas, más difíciles se vuelven las intervenciones posteriores, con resultados como el divorcio cada vezmás probables. Si bien la disfunción eréctil que conduce a la MCU puede tratarse a través de métodos no farmacológicos como la psicoterapia44, estos enfoques muestran solo un éxito moderado, a menudo requieren un tratamiento prolongado y demuestran altas tasas de recurrencia. Como tales, pueden ser inadecuados para pacientes bajo presión reproductiva después del matrimonio, particularmente porque la mayoría de las parejas con UCM se presentan con la intención principal de concebir en lugar de consumar el matrimonio. Los estudios han demostrado que si estos problemas no se resuelven de manera efectiva, algunas parejas eventualmente se divorcian, y el 75% de estos casos ocurren dentro de los seis meses posteriores al inicio de la UCM45,46.
Según estudios previos 47,48, los medicamentos orales como el sildenafilo y el tadalafilo han supuesto una revolución farmacéutica y biotecnológica en el tratamiento de la MCU, con tasas de éxito de hasta el 100% y el 91%, respectivamente. Por lo tanto, se realizan ajustes durante la tercera fase de Sensate Focus49. Si la confianza o la respuesta eréctil siguen siendo insuficientes, se aconseja a los pacientes y se les prescribe un inhibidor de la PDE5 para garantizar el éxito en un plazo de tres meses. Con una estrategia de gestión bien estructurada y racionalizada guiada por la filosofía del enfoque integrador, este método no aumenta significativamente la carga psicológica. Es importante destacar que el éxito de la penetración penovaginal no es el único objetivo del modelo de tratamiento. El objetivo más amplio es evaluar la satisfacción a mediano y largo plazo de las parejas después de la consumación. Incluso después de la interrupción de la medicación, los pacientes pueden optar por usar inhibidores de la PDE5 de forma independiente y continuar priorizando el apoyo mutuo y la comunicación, manteniendo así altos niveles de satisfacción.
Sin embargo, aún persisten desafíos, como la naturaleza intensiva en tiempo de los procesos de diagnóstico y tratamiento, que requieren paciencia y entusiasmo sostenidos por parte de los proveedores de atención médica, así como la necesidad de educación continua en medicina sexual, psicología y atención al paciente. Este estudio tiene varias limitaciones. Los hallazgos son preliminares y la investigación actual involucra principalmente a pacientes de una sola región geográfica, lo que puede limitar la generalización de los resultados. Además, el tamaño de la muestra es relativamente pequeño. Para validar estos hallazgos y mejorar su generalización, los estudios futuros deben incluir investigaciones multicéntricas a mayor escala que involucren diversas poblaciones de pacientes de varias regiones. Esto ayudaría a garantizar que el modelo sea aplicable a diferentes orígenes demográficos y culturales.
Este enfoque se centró especialmente en los casos que afectaban principalmente a factores masculinos, con disfunción eréctil (DE) resultante de un desajuste de pareja (UCM) inexplicable. Algunas parejas de pacientes con UCM quedaron embarazadas. Aunque la duración del seguimiento no fue suficiente, el seguimiento de los resultados del embarazo sigue siendo vital para evaluar el éxito de este modelo de tratamiento, ya que aborda directamente el objetivo final de resolver la infertilidad asociada a la disfunción eréctil en los casos de UCM. Si bien las mejoras en la función eréctil, el bienestar psicológico y la satisfacción de la pareja son indicadores importantes de la eficacia del tratamiento, la capacidad de lograr un embarazo exitoso demuestra el impacto del modelo en la superación de los desafíos reproductivos. El seguimiento de los resultados del embarazo permite a los médicos evaluar la eficacia del enfoque integrador para restaurar la función sexual, fomentar la estabilidad emocional y relacional, y permitir que las parejas conciban de forma natural.
En la actualidad, el estudio se centra en evaluar los efectos preliminares de la intervención en un plazo limitado, que no deja de ser crucial y de gran relevancia para la práctica clínica. Además, el objetivo es que las pacientes logren el coito vaginal dentro de las 16 semanas; El incumplimiento de este objetivo puede aumentar significativamente la dificultad del tratamiento para ambos miembros de la pareja. Estos intervalos de 8 semanas se consideran componentes integrales de la terapia. A diferencia de los tratamientos farmacológicos tradicionales, este proceso requiere que los profesionales de la salud realicen una escucha atenta y una comunicación receptiva, asegurando que los pacientes superen gradualmente las barreras psicológicas identificadas a través del cribado basado en el modelo de clasificación de Hawton. Este enfoque ayuda a aliviar la ansiedad, mejora la comprensión y promueve una mejor comunicación entre los socios, lo que subraya la importancia y el significado del modelo.
Por supuesto, el marco GLTC tiene sus limitaciones. Como herramienta de comunicación, no puede sustituir completamente a la terapia cognitivo-conductual (TCC) o a la psicoterapia formal. En los casos en que el modelo GLTC no resuelve adecuadamente los problemas psicológicos (por ejemplo, dos parejas en este estudio con síntomas psicológicos significativos o conflictos relacionales seguían sin responder), fue necesaria la derivación a un equipo especializado e integral de medicina sexual.
El abandono de 22 pacientes es notable y se están realizando esfuerzos para comprender las razones subyacentes. En este estudio, se identificaron tres factores principales que contribuyeron a la interrupción del tratamiento: dificultades de programación para ambos miembros de la pareja, inconvenientes causados por la distancia del viaje y preferencia por terapias alternativas como la medicina tradicional china. Se necesita más investigación para explorar cómo se puede implementar un enfoque multidisciplinario estratégicamente integrado en una etapa más temprana del tratamiento. La intervención temprana puede aumentar las posibilidades de preservar la relación, particularmente cuando se consideran tanto la satisfacción sexual como los objetivos procreativos de las parejas.
En general, este modelo de tratamiento presenta una solución práctica, escalable y eficaz basada en las directrices de tratamiento actuales para la disfunción eréctil. Aborda no solo las necesidades de los equipos básicos de andrología, sino también las diversas demandas clínicas de los pacientes con disfunción eréctil y afecciones relacionadas, como la dispareunia, la falta de conocimiento sexual y las relaciones sexuales infructuosas debido a la eyaculación precoz.
Divulgaciones
Los autores no tienen conflictos de intereses que revelar.
Agradecimientos
Este trabajo fue apoyado por una subvención del Proyecto de Investigación de la Reforma de la Enseñanza en la Base de Enseñanza Clínica de las Facultades de Medicina General en la Provincia de Guangdong, DEPARTAMENTO DE EDUCACIÓN DE LA PROVINCIA DE GUANGDONG, con Número de Subvención de 2023-32-190, Fondos de Investigación Fundamental para las Universidades Centrales, Universidad Sun Yat-sen, con Número de Subvención de 2024008 y Plan de Mejora de la Enseñanza de 2023 del Hospital Central Afiliado de Panyu, Universidad de Medicina de Guangzhou.
Materiales
| Name | Company | Catalog Number | Comments |
| Anatomical Illustrations of the Male and Female Reproductive Systems | Rui'an Shengxiao Plastic Products, China | L08 | llustrations for educational purposes. |
| Anatomical Model of Female Reproductive System | Rui'an Shengxiao Plastic Products, China | A200 | Detailed anatomical model for educational purposes. |
| Anatomical Model of Male Reproductive System | Rui'an Shengxiao Plastic Products, China | A100 | Detailed anatomical model for educational purposes. |
| Andrology Consulting Rooms | N/A | N/A | Two dedicated andrology consulting rooms designed for comprehensive doctor-patient and partner communication. See Figure 1B. |
| Andrology Consulting Rooms | N/A | N/A | Used for doctor-patient/partner communication, each doctor trained in GLTC communication skills. |
| Audiovisual Sexual Stimulation (AVSS) / Penile Erection Rigidity Testing Room | N/A | N/A | This specialized room is equipped for audiovisual sexual stimulation (AVSS) and penile erection rigidity testing. It provides a controlled environment for evaluating erectile function. See Figure 1B. |
| Checklist of Psychological factors associated with erectile dysfunction Modified from Hawton classification, conducted in interview. | N/A | N/A | Supplemental Table S3. |
| Clinic Area | N/A | N/A | This are is the core of the clinic, featuring multiple consultation and examination rooms for various diagnostic and treatment activities. The layout with seven independent Rooms is carefully designed to ensure efficient workflows and privacy. See Figure 1A. |
| Data collecting table | N/A | N/A | The header columns in the table display the necessary information or evaluation criteria to be collected during the diagnosis and treatment process.See Data available.xls. |
| Doctor-Patient Communication (2nd Edition) | People's Medical Publishing House, China | ISBN 978-7-117-26404-4 | GLTC communication skills Training Materials. |
| Educational Room | N/A | N/A | Educational room is a resource-rich environment, stocked with a variety of health education materials designed to cater to the diverse needs of our patients sexual and psychological health. It features anatomical models of male and female reproductive organs and penis erection hardness models and includes educational Videos. Educational Videos provide visual and auditory learning experiences, making complex medical concepts more accessible. These videos cover a range of topics, including preventive health measures, treatment options, and lifestyle modifications. This room serves as an educational hub, allowing patients and their partners to gain a deeper understanding of reproductive health through hands-on learning and reading materials. See Figure 1B. |
| Form of characteristics for distinguishing psychologic from organic sexual dysfunction, conducted in interview. | N/A | N/A | Supplemental Table S2. |
| Form of the Erection Hardness Score (EHS) | N/A | N/A | Supplemental Table S4. |
| Form-Filling Area | N/A | N/A | Equipped with desks, chairs, pens, and all required forms and materials to ensure that patients can easily complete their necessary medical information and questionnaires. Electronic form can be another option. See Figure 1A. |
| Functional zoning of the Andrology Clinic area | N/A | N/A | Including Waiting Area, Form-Filling Area and Clinic Area. This functional zoning not only maximizes the use of limited space but also ensures a rational and efficient diagnostic process. Through scientific layout and zoning, we can provide a better service experience for patients while improving the quality and efficiency of our medical services. See Figure 1A. |
| Health Consultation Room | N/A | N/A | Used for nurse-patient/partner communication, each nurse trained in GLTC communication skills, ensuring that patients receive well-rounded care and support. See Figure 1B. |
| Layout of the seven independent Rooms | N/A | N/A | The clinic area recommended comprises seven independent rooms, each tailored to specific aspects of patient care and education. See Figure 1B-1C. |
| Penis Erection Hardness Models | Pfizer Inc. | EHM-001 | The Erection Hardness Model by Pfizer Inc. is a comprehensive educational tool designed to help healthcare professionals assess and discuss erectile function with patients. The model illustrates various levels of erection hardness, providing a clear and practical reference for both diagnosis and patient education. This tool aids in improving communication and understanding between doctors and patients regarding erectile health. |
| RigiScan | Gotop Medica, US | Plus | RigiScan Plus is a product of Gesiva Medical, which specializes in medical devices for diagnosing and assessing erectile dysfunction. |
| Sensate Focus video | MFP Power Supply Company | Sensate Focus video room featuring videos from the “SEX, A Life Long Pleasure”, produced by MFP Power Supply Company, presented by Belgian and American sexologists and psychologists. | |
| Sensate Focus Video Room | N/A | N/A | This room is dedicated to Sensate Focus training, featuring instructional videos from the series "SEX, A Life Long Pleasure," produced by MFP Power Supply Company. The videos are presented by renowned Belgian and American sexologists and psychologists, providing patients and their partners with expert guidance on maintaining a healthy sexual life. See Figure 1B. |
| Sexual Encounter Profile (SEP) questions 2, 3 | N/A | N/A | Supplemental Table S6. |
| Sildenafil citrate tablet | Pfizer Inc. | Film coated, 5x100mg/capsule | For patients with Erectile Dysfunction when necessary. |
| Simulated Family Room | N/A | N/A | The simulated family room is used exclusively to demonstrate to patients and their partners with normal dresses how to practice each step of Sensate Focus at home. This realistic setting helps couples learn and rehearse the techniques in a familiar environment, enhancing the effectiveness of their home practice. See Figure 1B. |
| The International Index of Erectile Function 5 (IIEF-5) questionnaire | N/A | N/A | Table S1. |
| The Sexual Satisfaction Scale for Women (SSS-W) | N/A | N/A | Supplemental Table S5. |
| Waiting Area | N/A | N/A | Equipped with comfortable seating, reading materials, and health education videos to help patients understand more about their health and the diagnostic process during their wait. See Figure 1A. |
Referencias
- Mccabe, M. P., et al. Definitions of sexual dysfunctions in women and men: A consensus statement from the fourth international consultation on sexual medicine 2015. J Sex Med. 13 (2), 135-143 (2016).
- Aydin, S., et al. Multicentral clinical evaluation of the aetiology of erectile dysfunction: A survey report. Int Urol Nephrol. 32 (4), 699-703 (2001).
- Sánchez De La Vega, J., Amaya Gutiérrez, J., Alonso Flores, J. J., García Pérez, M. erectile dysfunction in those under 40. Etiological and contributing factors. Arch Esp Urol. 56 (2), 161-164 (2003).
- Krishnappa, P., et al. Unconsummated marriage: A systematic review of etiological factors and clinical management. J Sex Med. 21 (1), 20-28 (2023).
- Shamloul, R. Management of honeymoon impotence. J Sex Med. 3 (2), 361-366 (2006).
- Badran, W., et al. Etiological factors of unconsummated marriage. Int J Impot Res. 18 (5), 458-463 (2006).
- Ozdemir, O., Simsek, F., Ozkardeş, S., Incesu, C., Karakoç, B. The unconsummated marriage: Its frequency and clinical characteristics in a sexual dysfunction clinic. J Sex Marital Ther. 34 (3), 268-279 (2008).
- Mims-Gillum, P. 114 I do....Not! Consummating the unconsummated marriage. J Sex Med. 16 (Supplement_3), S44-S44 (2019).
- Dewitte, M., et al. A psychosocial approach to erectile dysfunction: Position statements from the European Society of Sexual Medicine (ESSM). Sex Med. 9 (6), 100434(2021).
- Grover, S., Shouan, A. Assessment scales for sexual disorders-a review. J Psychosex Health. 2 (2), 121-138 (2020).
- Schmidt, H. M., Munder, T., Gerger, H., Frühauf, S., Barth, J. Combination of psychological intervention and phosphodiesterase-5 inhibitors for erectile dysfunction: A narrative review and meta-analysis. J Sex Med. 11 (6), 1376-1391 (2014).
- Simopoulos, E. F., Trinidad, A. C. Male erectile dysfunction: Integrating psychopharmacology and psychotherapy. Gen Hosp Psychiatry. 35 (1), 33-38 (2013).
- Koon, C. S., et al. The phosphodiasterase 5-inhibitors (pde-5i) for erectile dysfunction (ed): A therapeutic challenge for psychiatrists. Curr Drug Targets. 19 (12), 1366-1377 (2018).
- Hawton, K., Catalan, J. Prognostic factors in sex therapy. Behav Res Ther. 24 (4), 377-385 (1986).
- Avasthi, A., Grover, S., Sathyanarayana Rao, T. S. Clinical practice guidelines for management of sexual dysfunction. Indian J Psychiatry. 59 (Suppl 1), S91-S115 (2017).
- Althof, S. E., Needle, R. B. Psychological and interpersonal dimensions of sexual function and dysfunction in women: An update. Arab J Urol. 11 (3), 299-304 (2013).
- Jianwen, S., Qun, L., Jinfan, W. Analysis and effect evaluation of the intervention using GLTC doctor-patient communication program for inpatients. Chin J Hosp Admin. 36 (11), 5(2020).
- Shao Jianwen, T. G., et al. A comparative study on the influence of outpatient experience communication and GLTC communication on doctors' emotional state and communication details of outpatient doctors. Chin Gen Prac. 27 (16), 6(2024).
- Jinfan, S. J. L. Q. W. Analysis and effect evaluation of the intervention using GLTC doctor-patient communication program for inpatients. Chin J Hosp Manag. 36 (11), 5(2020).
- Fei Yan, J. W. Construction of an educational model guided by the "GLTC" doctor-patient communication model. Guide Sci Ed-Electon Ed. 0000 (012), 2(2021).
- Ha, J. F., Longnecker, N. Doctor-patient communication: A review. Ochsner J. 10 (1), 38-43 (2010).
- Kaminsky, A., Sperling, H., Popken, G. Primary and secondary prevention of erectile dysfunction. Urologe A. 50 (10), 1265-1268 (2011).
- Rosen, R. C., Cappelleri, J. C., Gendrano, N. The international index of erectile function (IIEF): A state-of-the-science review. Int J Impot Res. 14 (4), 226-244 (2002).
- Symonds, T., Perelman, M. A., Althof, S., et al. Development and validation of a premature ejaculation diagnostic tool. Eur Urol. 52 (2), 565-573 (2007).
- Masters, W. H., Johnson, V. E. Human sexual inadequacy. , (1970).
- Mccabe, M. P., Althof, S. E. Issm guidelines for the diagnosis and treatment of erectile dysfunction. J Sex Med. 20, 1-20 (2023).
- Wang, T., et al. Audiovisual sexual stimulation and rigiscan test for the diagnosis of erectile dysfunction. Chin Med J (Engl). 131 (12), 1465-1471 (2018).
- Huang, S., Nyman, T. J., Jern, P., Santtila, P. Actual and desired masturbation frequency, sexual distress, and their correlates. Arch Sex Behav. 52 (7), 3155-3170 (2023).
- Goldstein, I., et al. The erection hardness score and its relationship to successful sexual intercourse. J Sex Med. 5 (10), 2374-2380 (2008).
- Shabsigh, R., et al. Reliability of efficacy in men with erectile dysfunction treated with tadalafil once daily after initial success. Int J Impot Res. 22 (1), 1-8 (2010).
- Belkoff, L. H., et al. An open-label, long-term evaluation of the safety, efficacy and tolerability of avanafil in male patients with mild to severe erectile dysfunction. Int J Clin Pract. 67 (4), 333-341 (2013).
- Lee, J. T., Hu, Y. L., Meston, C. M., Lin, H. H., Tseng, H. M. The sexual satisfaction scale for women (SSS-W): Adaptation and validation of a traditional Chinese version in Taiwan. J Sex Marital Ther. 45 (3), 179-189 (2019).
- Xi, Y., et al. Unconsummated marriage among Chinese couples: A retrospective study. Sex Med. 11 (1), qfac003(2023).
- Murugan, S. Unconsummation of marriage. J Psychosex Health. 3 (3), 283-285 (2021).
- Caskurlu, T., Tasci, A. I., Resim, S., Sahinkanat, T., Ergenekon, E. The etiology of erectile dysfunction and contributing factors in different age groups in Turkey. Int J Urol. 11 (7), 525-529 (2004).
- Hackett, G., et al. British Society for sexual medicine guidelines on the management of erectile dysfunction in men-2017. J Sex Med. 15 (4), 430-457 (2018).
- Burnett, A. L., et al. Erectile dysfunction: Aua guideline. J Urol. 200 (3), 633-641 (2018).
- Giacomo Ciaccio, V., Di Giacomo, D. Psychological factors related to impotence as a sexual dysfunction in young men: A literature scan for noteworthy research frameworks. Clin Pract. 12 (4), 501-512 (2022).
- Hao, S. W. Sex therapy is effective for erectile dysfunction. Zhonghua Nan Ke Xue. 14 (6), 538-541 (2008).
- Salonia, A., et al. European Association of Urology guidelines on sexual and reproductive health-2021 update: Male sexual dysfunction. Eur Urol. 80 (3), 333-357 (2021).
- Qureshi, A. A., Zehra, T. Simulated patient's feedback to improve communication skills of clerkship students. BMC Med Educ. 20 (1), 15(2020).
- Lewis, R. W., et al. Epidemiology/risk factors of sexual dysfunction. J Sex Med. 1 (1), 35-39 (2004).
- Naseri, A., et al. Unconsummated marriage. Health. 7 (7), 3(2015).
- Brotto, L., et al. Psychological and interpersonal dimensions of sexual function and dysfunction. J Sex Med. 13 (4), 538-571 (2016).
- Banerjee, K., Singla, B. Pregnancy outcome of home intravaginal insemination in couples with unconsummated marriage. J Hum Reprod Sci. 10 (4), 293-296 (2017).
- Zargooshi, J. Unconsummated marriage: Clarification of aetiology; treatment with intracorporeal injection. BJU Int. 86 (1), 75-79 (2000).
- Perelman, M. A. Fsd partner issues: Expanding sex therapy with sildenafil. J Sex Marital Ther. 28 (Suppl 1), 195-204 (2002).
- Ghanem, H., El-Dakhly, M., Shamloul, R. Alternate-day tadalafil in the management of honeymoon impotence. J Sex Med. 5 (6), 1451-1454 (2008).
- Atallah, S., Haydar, A., Jabbour, T., Kfoury, P., Sader, G. The effectiveness of psychological interventions alone, or in combination with phosphodiesterase-5 inhibitors, for the treatment of erectile dysfunction: A systematic review. Arab J Urol. 19 (3), 310-322 (2021).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoExplorar más artículos
This article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados