Case Report
Унипортальный полный эндоскопический заднелатеральный трансфораминальный поясничный межтеловой спондилодез
В этой статье
Резюме
Протокол предлагает ценный метод, подробно описывающий каждый шаг процедуры FE-TLIF. При надлежащем образовании FE-TLIF может быть эффективно изучен, что приведет к благоприятным клиническим исходам.
Аннотация
Унипортальный полный эндоскопический заднебоковой поясничный межтеловой спондилодез (FE-TLIF) в последнее время показал многообещающие результаты. Тем не менее, новички могут столкнуться с проблемами в освоении технических навыков, необходимых для преодоления кривой обучения для более эффективной и безопасной процедуры. Целью данного исследования является предоставление подробной процедуры FE-TLIF и пошаговое объяснение всех методов, а также использование письменного текста для описания ключевых методов и мер предосторожности для обеспечения более безопасной и эффективной процедуры. Мы представляем случай дегенеративного спондилолистеза L4-L5 с синдромом стеноза позвоночного канала и правым радикулитом. В исследовании представлены ценные образовательные видеоматериалы, подробно описывающие каждый этап процедуры FE-TLIF. Протокол включает в себя использование нескольких инструментов, общих для обычных процедур TLIF, эффективную технику наружного входа с трепаном для резекции IAP, эндоскопическую визуализацию для препарирования торцевой пластины и защиту нервов. При надлежащем образовании FE-TLIF может быть эффективно изучен, что приведет к благоприятным клиническим результатам при минимизации осложнений.
Введение
Поясничный спондилодез считается стандартным методом лечения различных дегенеративных заболеваний поясничного отдела1. С ростом распространенности минимально инвазивной хирургии позвоночника, достижения в области эндоскопических методов и инструментов расширили показания к эндоскопической хирургии позвоночника2. Эндоскопический спондилодез в последнее время продемонстрировал многообещающие результаты, включая более быстрое восстановление, уменьшение кровопотери и минимизацию травм мышц спины 3,4,5. По сравнению с эндоскопическим спондилодезом с сохранением фасеток, заднелатеральный трансфораминальный межтеловой спондилодез (TLIF) с жертвованием фасеточных костей имеет преимущество относительно знакомого коридора в виде минимально инвазивного трубчатого доступа TLIF (MIS-TLIF), прямой визуализации во время декомпрессии позвоночника и менее активных повреждений нервных корешков6.
Унипортальный полный эндоскопический заднелатеральный трансфораминальный межтеловой спондилодез поясничного отдела позвоночника (FE-TLIF) значительно различается по хирургической технике и инструменту по сравнению с односторонним бипортальным эндоскопическим спондилодезом TLIF (UBE-TLIF)3,6,7. Несмотря на то, что оба метода эндоскопического спондилодеза показали одинаково благоприятные ранние и среднесрочные послеоперационные исходы 5,8, кривая обучения для FE-TLIF более крутая. Новички могут столкнуться с трудностями в овладении техническими навыками, необходимыми для преодоления кривой обучения для более эффективной и безопасной процедуры4.
Протокол FE-TLIF, описанный ниже, включает в себя методы, описанные группой Кима и Ву 6,7,9,10,11 с некоторыми изменениями. В дополнение к использованию эндоскопического оборудования меньшего размера с более длинным рычагом7, процедура сопряжена с такими проблемами, как ограничения оборудования, особенно инструментов для дискэктомии и препарирования хрящевой торцевой пластины12, а также отсутствие визуализированной защиты нервов при использовании специализированных планеров с кейджем во время смежных процедур, что увеличивает риск повреждения нервных корешков. Wu et al.11 сообщили о 6% частоте осложнений, связанных с травмами корешков, у 35 пациентов, перенесших FE-TLIF, даже в руках опытных хирургов. С другой стороны, Zhao et al.14 наблюдали 9,6% повторных изменений у самой ранней трети пациентов, получавших лечение, наряду со значительно увеличенным временем рентгеновского облучения во время кривой обучения.
Чтобы преодолеть эти проблемы, в протокол мы включили использование нескольких инструментов, общих для обычных процедур TLIF, эндоскопическую визуализацию для защиты нервов во время подготовки торцевой пластины и введения кейджа. Преимущества по сравнению с применимыми ссылками, упомянутыми выше 7,11,14, были двоякими: во-первых, знакомство с такими инструментами, как бритва на торцевой пластине, воронка и стандартный нерасширяемый сепаратор TLIF повышает безопасность процедуры; Во-вторых, визуализированная защита нервов обеспечивает надлежащую защиту нервных структур.
Цели данного исследования заключаются в том, чтобы записать на видео процедуру FE-TLIF и предоставить пошаговое объяснение, сопровождаемое видеоклипами, а также использовать письменный текст для описания ключевых методов и мер предосторожности для обеспечения более безопасной и эффективной процедуры.
ПРЕЗЕНТАЦИЯ КЛИНИЧЕСКОГО СЛУЧАЯ:
Мы представляем 68-летнего мужчину с болью в пояснице, правой икре и трудностями при ходьбе. Сопутствующие симптомы включали онемение правой территории L5 и перемежающуюся хромоту. При визуализации выявлен дегенеративный спондилолистез L4-L5 с синдромом стеноза позвоночного канала (Рисунок 1). После тщательного обсуждения пациенту была назначена правая унипортальная полноформатная эндоскопическая заднелатеральная трансфораминальная поясничная межтеловая операция (FE-TLIF).
протокол
Данное исследование (No 202500125B0) было одобрено институциональным наблюдательным советом Медицинского фонда Чанг Гунг, Тайвань, и было получено соответствующее информированное согласие.
1. Позиционирование, маркировка кожи и подготовка пациента
- Положение пациента: После общей анестезии положите пациента лежа на раму Вильсона с легким сгибанием для лучшей эффективности декомпрессии.
- Выполняйте маркировку кожи под контролем рентгеноскопии, как описано ниже.
- Отметьте правую точку входа транспедикулярного винта L4 рядом с правым перешейком в виде AP как эндоскопический рабочий портал.
ПРИМЕЧАНИЕ: Традиционная точка входа транспедикулярного винта обычно расположена рядом с глазом ножки L4 в переднезадней рентгеноскопической проекции. Модифицированный вход, расположенный более медиально и каудально, обеспечивает лучший доступ к контралатеральной декомпрессии и препарированию диска соответственно. - Отметьте три другие точки входа транспедикулярного винта как обычную область, соседнюю с двусторонней ножкой L4 и L5 глаза на переднезадней рентгеноскопии.
- Отметьте правую точку входа транспедикулярного винта L4 рядом с правым перешейком в виде AP как эндоскопический рабочий портал.
- Проведите подготовку к операции, как описано ниже.
- Проведите дезинфекцию Повидон-йодом от середины спины до ягодиц.
- Асептически драпируйте операционное поле. Подготовьте операционное поле с помощью дамбы и водяного мешка, которые нужны для оттока воды из эндоскопической хирургии. Расположите мешок для воды в виде мешочка для ирригации на ближайшей к хирургу стороне хирургического поля квадратной формы. Поднимите остальные три стороны с помощью хирургической простыни, чтобы создать дамбу, позволяющую воде стекать в мешок. Наконец, закрепите установку водонепроницаемой антимикробной простыней для разреза.
- Установите инструменты и обычный мешок с физраствором на высоте около 2 м над землей, чтобы обеспечить поток силы тяжести. Инструменты включают в себя: эндоскоп, подключенный к системе камер, оптоволоконный кабель и ирригационную трубку, эндоскопический бор, эндоскопический радиочастотный аблятор. Надежно закрепите эти инструменты на драпировке с помощью зажимов, обеспечивающих достаточную амплитуду движений.
2. Создание рабочего пространства и определение ориентиров
- Настройте эндоскопический рабочий портал, как описано ниже.
- Создайте эндоскопический портал, сделав продольный разрез скальпелем длиной 1,2 см на первой отметке на шаге 1.2 и более широкий разрез фасции под ним. Фасция – это первый твердый слой, расположенный непосредственно под подкожной клетчаткой. Сделайте краниальный и каудальный разрез в фасции с помощью скальпеля общей длиной 2,5-3,0 см.
- Закрепите обтюратор в правой области перешейка L4, проверив рентгеноскопию. С помощью обтюратора соприкоснитесь с костью и подтвердите ее положение с помощью рентгеноскопической визуализации.
- Установите серийные расширители и, наконец, открытую скосовую рабочую трубку (внешний диаметр 11,2 мм / внутренний диаметр 10,2 мм; Рисунок 2А). Вставьте расширители, используя устойчиво удерживаемый обтюратор в качестве направляющей. Если есть какие-либо сомнения, переместите обтуратор так, чтобы он снова соприкоснулся с костью, и проверьте положение с помощью рентгеноскопии.
- Чтобы найти ориентиры, введите эндоскоп под углом 15° (внешний диаметр 10 мм). Рассеките мягкие ткани с помощью радиочастотного аблятора, чтобы очистить пространство вокруг правой фасетки L4/L5 и определите точки Ву и Кима7 с помощью рентгеноскопических изображений (рис. 2B-C). Используйте заусенцы для создания костной поверхности в качестве ориентиров после проверки положения с помощью рентгеноскопии, чтобы избежать дезориентации.
3. Ипсилатеральная декомпрессия
- Удаление нижнесуставного отростка (ИАП): Используйте технику «наружно-внутрь»10 для эффективного удаления ИАП от точки Ву до точки Кима с помощью трепана и остеотома. Когда фрагмент кости IAP в трепине или остеотоме сломан, сохраните фрагмент в качестве аутотрансплантата.
- Замените рабочую трубку на более крупную для развертки (внешний диаметр 12,5 мм / внутренний диаметр 11,5 мм) и продвинуте оболочку рабочей трубки в пространство для соединения для стабилизации при использовании трепана для удаления нижнего суставного отростка. Осторожно вращайте трепан, удерживая рабочую трубку в неподвижном положении другой рукой. Когда костная часть IAP в трепине сломана, кость будет вращаться во время вращения трепана.
- Удалите остаточный IAP с помощью эндоскопического остеотома. Сохраните фрагмент кости в качестве аутотрансплантата.
- Выполните декомпрессию твердой мозговой оболочки и ипсилатеральную флавэктомию, как описано ниже.
- Определите происхождение и прикрепление ипсилатеральной желтой связки путем удаления каудальной пластинки правой L4, краниальной пластинки правой L5 и медиального основания верхнего суставного отростка (SAP). Используйте высокоскоростной алмазный жернов диаметром 4 мм или Kerrison Rongeur.
ПРИМЕЧАНИЕ: Вместо техники «снаружи внутрь» при декомпрессии15, мы используем технику «изнутри наружу» и используем нейронную структуру в качестве анатомического ориентира для декомпрессии. - Удаляйте ипсилатеральную желтую связку по частям, чтобы обнажить правый L5, проходящий через корень и фораминальный диск с эндоскопическим гипофизом или Керрисона Ронгера.
- Определите происхождение и прикрепление ипсилатеральной желтой связки путем удаления каудальной пластинки правой L4, краниальной пластинки правой L5 и медиального основания верхнего суставного отростка (SAP). Используйте высокоскоростной алмазный жернов диаметром 4 мм или Kerrison Rongeur.
4. Контралатеральная декомпрессия
- Чрезмерная техника: Удаляйте остистое основание отростка до тех пор, пока не станут видны контралатеральная черепная пластинка, каудальная пластинка и контралатеральная фасетка.
- Декомпрессия твердой мозговой оболочки и контралатеральная флавэктомия: удаление источника и прикрепление контралатеральной желтой связки. Удалите контралатеральное медиальное основание SAP, чтобы освободить левый пересекающий корешок L5.
- Идентификация этих структур является наиболее важным шагом. Удаляйте черепную и каудальную пластинки до тех пор, пока не станут четко видны начало и прикрепление контралатеральной желтой связки. Осторожно извлекайте освобожденную желтую связку по частям с помощью эндоскопического гипофиза или ронжера Керрисона до тех пор, пока твердая мозговая оболочка не обнажится.
- Латеральная часть желтой связки проходит под медиальным основанием САП. Удалите медиальное основание САП, сохранив при этом самую внешнюю часть желтой связки, чтобы защитить контралатеральный пересекающий корешок, который лежит латерально к твердой мозговой оболочке. Наконец, удалите всю контралатеральную желтую связку. Пожалуйста, обратитесь к видео для получения более подробной анатомической информации.
5. Зазор между дисками и подготовка торцевой пластины
- Убедитесь, что у входа в краниокаудальную клетку достаточно места, удалив краниальный кончик верхнего суставного отростка остеотомом до краниального края ножки. Убедитесь, что медиолатерального пространства достаточно, очистив эпидуральное пространство рядом с правым пересекающим корешком L5.
- Выполняйте эндоскопическую дискэктомию с обходом защиты корней, как описано ниже.
- Извлеките исходную рабочую трубку и замените ее на рабочую трубку большего размера с ручкой и длинной кромкой (внешний диаметр 16 мм / внутренний диаметр 15 мм). Используйте диссектор, чтобы защитить правый пересекающий корешок L5 и осторожно поверните длинный кончик для втягивания проходящего нервного корешка.
- Выполняйте аннулотомию с помощью крючковых ножниц в планируемом месте входа в клетку. Вставляйте бритвы с торцевыми пластинами последовательно после обычной процедуры трансфораминального поясничного межтелового спондилодеза. Переведите флюороскоп в положение боковой проекции, чтобы контролировать положение бритвы на торцевой пластине (Рисунок 3A).
- Держите рабочую трубку неподвижно, чтобы обеспечить надежную защиту нейронных структур при эндоскопической визуализации. Извлеките эндоскоп, чтобы позволить бритве с торцевой пластиной пройти через него. Извлекая каждую торцевую пластину бритвы, освободите нервный корешок, вращая длинную губу. С помощью эндоскопа осмотрите материал диска и оцените состояние нерва.
- Удалите материал диска и хрящ с помощью гипофизарного зажима с помощью прямой визуализации.
- Выполните пробную установку клетки, как описано ниже.
- После подготовки желаемой торцевой пластины с точечным кровотечением субхондральной кости последовательно вставьте пробную пластину клетки, чтобы определить размер клетки, защищая при этом пересекающий корень L5.
- Определите идеальную высоту сепаратора с помощью последовательных испытаний сепаратора с шагом 1 мм, начиная с 8 мм (Рисунок 3B). Идеальный размер клетки может быть определен на основе напряжения, необходимого для перемещения клетки, качества кости и высоты дисков на соседних уровнях. При снятии каждого испытания сепаратора используйте ударный молоток, чтобы приложить осевое усилие одной рукой, осторожно избегая при этом любого удара по рабочей трубе, которую следует устойчиво удерживать другой рукой.
6. Межтеловой спондилодез с костным трансплантатом и кейджем
- Костная пластика: Держите рабочую трубку устойчиво и извлеките эндоскоп, чтобы обеспечить прохождение воронки костной пластики в пространство диска. С помощью воронкообразного устройства для костной пластики подтвердите его идеальное размещение в дисковом пространстве с помощью рентгеноскопии (рис. 3C). Введите аутологичный костный трансплантат, а затем последовательно введите искусственный костный заменитель.
- Держите рабочую трубку неподвижно, чтобы обеспечить надежную защиту нейронных структур при эндоскопической визуализации. Извлеките эндоскоп, чтобы позволить воронкообразному устройству для костной пластики пройти через него, и расположите его в пространстве диска. Оптимальная глубина находится между передней третью и половиной тела позвонка L5.
ПРИМЕЧАНИЕ: Материал костного трансплантата может быть доставлен через воронку и помещен в пространство переднего диска с помощью ударного устройства костного трансплантата. В этой процедуре было использовано 2,5 куб. см искусственного заменителя кости, изготовленного из деминерализованной шпатлевки костного матрикса. Объем стружки аутологичной пластинки обычно не измеряется. Тем не менее, обычно требуется несколько раундов захвата воронки, чтобы ввести полный объем костного трансплантата.
- Держите рабочую трубку неподвижно, чтобы обеспечить надежную защиту нейронных структур при эндоскопической визуализации. Извлеките эндоскоп, чтобы позволить воронкообразному устройству для костной пластики пройти через него, и расположите его в пространстве диска. Оптимальная глубина находится между передней третью и половиной тела позвонка L5.
- Вставьте каркас TLIF, как описано ниже.
- Вставьте обычный межпозвонковый кейдж для спондилодеза (TLIF cage, пулевидный, длиной 26 мм, PEEK). Держите рабочую трубку неподвижно, чтобы обеспечить надежную защиту нейронных структур при эндоскопической визуализации. Извлеките эндоскоп, чтобы позволить клетке пройти. При подключении кейджа к заднему межпозвоночному пространству проверьте положение и ось с помощью бокового рентгеноскопического изображения, чтобы избежать опасности для нервной структуры и концевой пластины.
- Проверьте положение клетки с помощью рентгеноскопии (Рисунок 3D). Оптимальное положение – по центру в пространстве диска. При виде сбоку убедитесь, что задний маркер клетки расположен спереди от задней линии тела позвонка, в то время как при переднезаднем виде передний маркер выровнен с остистым отростком.
7. Финальная проверка
- Повторите эндоскопию после установки кейджа для адекватной декомпрессии твердой мозговой оболочки и корня (Рисунок 4A-C). Осмотрите и удалите освободившуюся ткань межпозвоночного диска или тромб. Закройте приток воды, чтобы проверить расширение и пульсацию твердой мозговой оболочки и корня.
- Остановить кровотечение можно с помощью губчатых костных и эпидуральных сосудов. Осмотрите любую точку кровотечения и остановите ее с помощью радиочастотного аблятора. Закройте приток воды, чтобы проверить наличие чрезмерного кровотечения. При необходимости можно использовать кровоостанавливающее средство.
8. Применение транспедикулярных винтов и стержней
- Вставить чрескожные транспедикулярные винты под рентгеноскопией. Уменьшите сгибание рамы Вильсона для восстановления лордоза пациента за счет циркуляции медсестры. Вставьте двусторонние чрескожные транспедикулярные винты L4 и L5 с помощью типичной техники (рис. 5A-B).
- С помощью канюлированной иглы введите К-образную проволоку. Оставьте K-образную проволоку на месте после удаления канюлированной иглы. Поместите канюлированный транспедикулярный винт на проволоку, как только мягкие ткани расширятся. Чтобы преодолеть натяжение кожи в относительном каудальном и медиальном разрезах кожи или правом входе L4, создайте подкожный туннель и еще один вход в фасцию из исходного разреза кожи.
- Затяните стержень и уменьшите спондилолистез. Нанесите стержень чрескожно и сначала установите дистальные винты. При применении ипсилатерального винтового сжатия затяните сначала дистальные винты, а затем проксимальные винты для стержневого уменьшения спондилолистеза (Рисунок 5C-D). Выполните сжатие винта вручную. Также могут быть использованы специализированные инструменты, относящиеся к чрескожной винтовой системе.
9. Закрытие кожи слоями со вставленным дренажем
- Вставьте одну дренажную трубку Hemovac кончиком в область клетки (Рисунок 4D). Сомкнуть кожу слоями. Сшить фасцию Викрилом No 1, а подкожный слой Викрилом 2-0 и 3-0. Зафиксируйте дренажную трубку на коже с помощью нити 2-0 Викрил.
Результаты
С сентября 2024 года по март 2025 года в общей сложности 10 пациентам нашей больницы был поставлен диагноз дегенеративный спондилолистез L4-L5 со стенозом позвоночного канала и проведены операции. Когорта состояла из пяти мужчин и пяти женщин, средний возраст которых составлял 67,0 ± 9,27 лет (диапазон: 52–82). Среднее время хирургического вмешательства составило 333,2 ± 47,25 мин (диапазон: 274–424). После операции пациенты сообщили о значительном улучшении оценки боли в спине и ногах по визуальной аналоговой шкале (0-10) от 7,2 ± 1,14 до 1,3 ± 1,34. Они смогли сидеть и стоять в палате на 1,4-й день после операции ± 0,52 дня и начали ходить самостоятельно с корсетом Тейлора на 2,3-й день ± 0,82. Дренажная трубка была удалена на 2,6 день ± 0,52, а пациенты были выписаны на 4,1 день ± 1,60. Согласно критериям МакНаба16, шесть пациентов (60%) имели отличные исходы, треть (30%) имели хорошие исходы, а один (10%) имел удовлетворительный исход. Не было осложнений, таких как повреждение нерва, эпидуральная гематома и неправильное расположение винта (Таблица 1). На рисунке 6 представлены послеоперационные рентгенограммы представленного случая, сделанные через 2 дня после операции, и снимки МРТ через 6 недель, демонстрирующие эффективность описанного протокола.

Рисунок 1: Оперативные изображения пациента. (A) Асимметричное сужение межпозвоночного пространства L4-L5. (В, В) L4-L5 дегенеративный спондилолистез с динамическим скольжением. (Д, Е, Ж) МРТ T2WI показала спондилолистез L4-L5 со стенозом позвоночного канала, шизой степени C. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
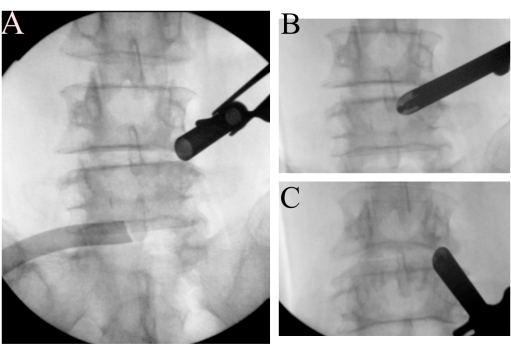
Рисунок 2: Идентификация ориентира. (A) Рабочая труба с открытым скосом стыкуется с правой областью перешейка L4. (Б) Идентификация точки Ву и (В) точки Кима. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
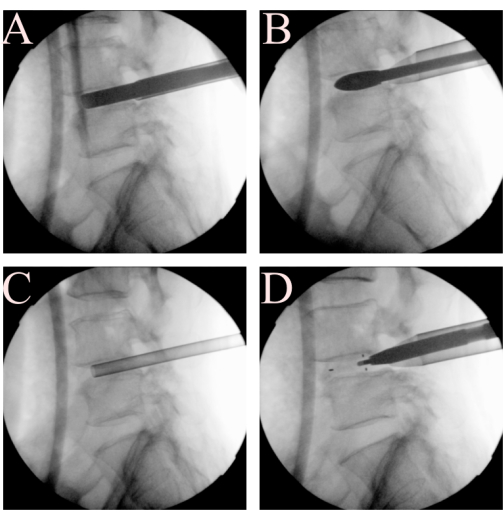
Иллюстрация 3: Процедуры с диском и торцевой пластиной. На этапе расчистки дискового пространства, подготовки торцевой пластины, использования (А) бритвы для торцевой пластины, (В) испытания кейджа, (С) воронки для костной пластики и (D) кейджа TLIF. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
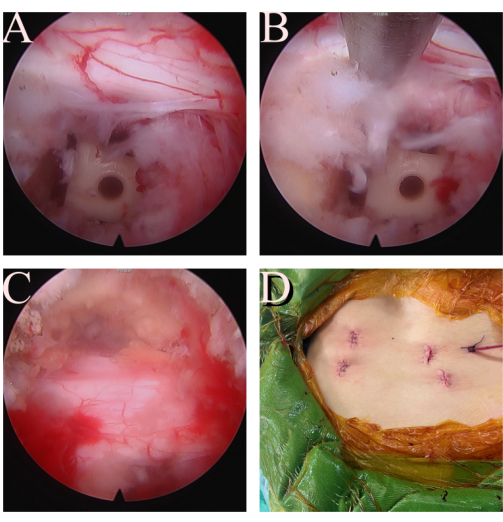
Рисунок 4: Окончательная проверка. (А, Б) Ипсилатеральный траверсный корень L5 не поврежден и хорошо декомпрессирован. (C) Твердая мозговая оболочка и контралатеральный корешок L5 также освобождаются. (D) Разрез и рана при процедуре FE-TLIF. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
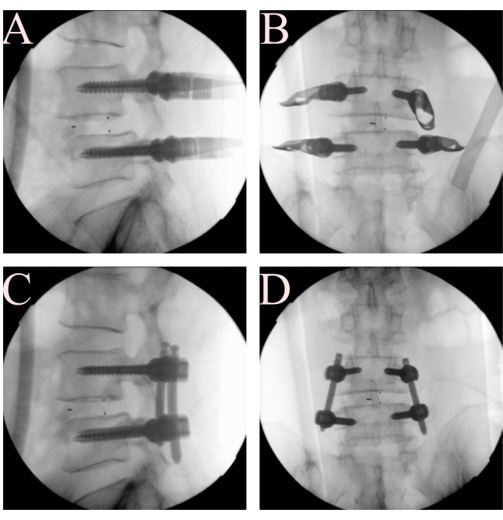
Рисунок 5. Чрескожное введение транспедикулярного винта и уменьшение стержня. (А, Б) Установите транспедикулярные винты и стержни, и (C, D) используйте стержень для уменьшения спондилолистеза. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
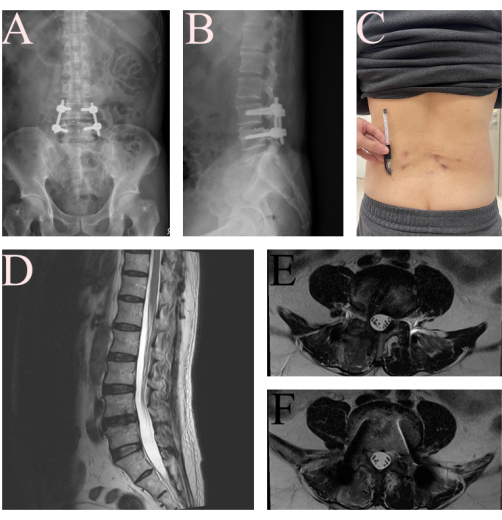
Рисунок 6: Послеоперационные изображения пациента после FE-TLIF. (А) Переднезадняя и (Б) боковая рентгенограмма пациента, показывающая хорошее положение имплантата и уменьшение спондилолистеза через 2 дня. (C) Фотография ран нижней части спины FE-TLIF. (Д, Е, Ж) Последующее МРТ T2WI через 6 недель показало хорошую декомпрессию нервной структуры L4-L5. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
| Параметры | Ценность |
| Количество пациентов | 10 |
| Возраст (год) | 67,0 ± 9,27 (52-82) |
| Оценка предоперационной боли по визуализированной аналоговой шкале | 7.2 ± 1.14 |
| Оценка послеоперационной боли по визуализированной аналоговой шкале | 1.3 ± 1.34 |
| Активность вне постели | День 1.4 ± 0.52 |
| Самостоятельное передвижение | День 2.3 ± 0.82 |
| Удаление дренажной трубки | День 2.6 ± 0.52 |
| Выписка из больницы | День 4.1 ± 1.60 |
| Продолжительность работы (минута) | 333,2 ± 47,25 (274–465) |
| Потребность в переливании крови (n, %) | 1 (10%) |
| Результат работы по критериям МакНаба (n, %) | |
| Отлично | 6 (60%) |
| Хороший | 3 (30%) |
| Ярмарка | 1 (10%) |
| Бедный | 0 |
| Сложность | |
| Эпидуральная гематома | 0 |
| Дуротомия | 0 |
| Травма корня | 0 |
| Неправильное расположение винта | 0 |
Таблица 1: Репрезентативный результат хорошего восстановления FE-TLIF.
Обсуждение
Процедура FE-TLIF никогда не была простой, даже несмотря на то, что современные тенденции в хирургии позвоночника продолжают смещаться в сторону минимально инвазивныхподходов. Это исследование является одним из первых, в котором представлена подробная видеодемонстрация метода FE-TLIF. Zhao et al.14 сообщили, что потребовалось 25 случаев, чтобы сократить время операции и продолжительность пребывания в больнице. Между тем, Ali et al.18 обнаружили, что кривая обучения в первую очередь влияет на определенные хирургические показатели, но не влияет на клинические исходы при эндоскопической дискэктомии. Эти результаты демонстрируют, что FE-TLIF может быть эффективно изучен и дать благоприятные клинические результаты при надлежащем обучении. Автор стажировался у нескольких международных экспертов, участвовал в многочисленных живых и трупных курсах, а также провел более 500 эндоскопических операций на позвоночнике. В этом исследовании мы делимся идеальным протоколом для одноуровневого FE-TLIF, чтобы помочь новичкам преодолеть кривую обучения.
Новички часто испытывают трудности с получением опыта в выполнении FE-TLIF из-за ограничений оборудования, поскольку стандартные хирургические инструменты, обычно используемые в традиционной хирургии слияния и UBE-TLIF, не могут быть использованы 3,19. В частности, конструкция инструментов для дискэктомии и препарирования хрящевой концевой пластины значительно различается у разных брендов и зависит от предпочтений хирурга12. Для решения этой проблемы мы использовали несколько инструментов, типичных для традиционных процедур TLIF, в том числе бритву на торцевой пластине, воронку и нерасширяемый сепаратор из полиэфирэфиркетона (PEEK). Du et al.19 также сообщили, что использование знакомых хирургических инструментов может снизить затраты и повысить операционную эффективность. Некоторые критики утверждают, что дисковые бритвы и скребки могут быть чрезмерно агрессивными и могут привести к травме торцевой пластины3. В представленном подходе акцентируются два ключевых момента: во-первых, знакомство с инструментами повышает процессуальную безопасность; Во-вторых, усилие рук и состояние торцевой пластины можно тщательно контролировать с помощью эндоскопической визуализации после каждого использования.
Техника наружного входа с трепаном оказалась эффективной для резекции IAP с сохранением аутологичных костей. Kim et al.10 сравнили методы удаления IAP «снаружи-внутрь» и «изнутри-наружу» и обнаружили, что первый из них более эффективен. Аналогичным образом, Du et al.19 сообщили, что зрительный трепан обеспечивает эффективную и удобную частичную фастэктомию. В то время как использование эндоскопического сверла или алмазного бора для этого этапа также эффективно 4,6,9,10,11, эти методы могут дать меньше аутологичной кости для трансплантации, что является критическим фактором для достижения рентгенологического сращения 20,21. По этой причине мы выступаем за использование визуального трепана и техники «внутрь-внутрь» для максимального сохранения аутологичной кости. Убедитесь, что при декомпрессии15 не возникает путаницы в отношении термина «вовнутрь-внутрь», который относится к костной декомпрессии, выполняемой перед удалением желтой связки en bloc.
Визуализированная защита нервов во время смежных процедур представляет собой важнейшее усовершенствование в протоколе FE-TLIF. В методике, описанной Kim and Wu et al.7, после подготовки торцевой пластины использовался специализированный планер с последующим костным пластиком и введением кейджа под контролем рентгеноскопии. Авторы утверждают, что нейронные структуры были полностью защищены при надлежащем экранировании специализированным инструментом. Тем не менее, та же исследовательская группа сообщила о 6% частоте осложнений, связанных с травмами корешков, среди 35 пациентов, перенесших FE-TLIF. Риск получения травмы увеличивается в случаях более тяжелого коллапса межпозвоночного пространства9. Chang et al.13 сообщили о среднем расстоянии 3,3 мм между точкой входа в клетку и траверсным корнем в процедурах FE-TLIF, рекомендуя вариации стратегий планеров клетки для решения этой проблемы. В этом протоколе рабочая трубка с длинной губой использовалась для втягивания ипсилатерального пересекающего корня, который устойчиво удерживался рукой, что обеспечивало безопасную и визуализированную защиту нервов перед введением кейджа.
Тем не менее, ограничения по хирургическому оборудованию существовали, так как некоторые инструменты, включая трепан и рабочую трубку для развертки на шаге 3.1, были доступны только по запросу. Тем не менее, большинство других инструментов знакомы хирургам, которые прошли стажировку по позвоночнику или базовые курсы эндоскопической хирургии позвоночника. Кроме того, в исследовании может быть систематическая ошибка, поскольку в нашей серии случаев с ограниченным числом случаев не было таких осложнений, как гематома, повреждение нервного корешка, неправильное расположение винта или ослабление. Также в некоторых случаях односторонней ламинотомии для двусторонней декомпрессии не всегда необходима анатомическая редукция спондилолистеза. Клиническая значимость зависит от успешной декомпрессии нерва, а не от рентгенологической репозиции. Сообщается, что рентгенологический поясничный спондилодез для FE-TLIF колеблется от 97,5% до 100% при использовании комбинации аутогенных и аллогенозных костных трансплантатов19,22. Аналогично нашему подходу с аутогенным костным трансплантатом и искусственным заменителем кости, Tsai and Liu et al.23 сообщили о 100% скорости слияния FE-LIF. Однако в нашей небольшой серии случаев с ограниченным числом пациентов скорость слияния еще недоступна.
В заключение, это исследование предлагает ценные образовательные видеоматериалы, подробно описывающие каждый шаг процедуры FE-TLIF. Протокол включает в себя использование нескольких инструментов, общих для обычных процедур TLIF, эффективную технику наружного входа с трепаном для резекции IAP, эндоскопическую визуализацию для препарирования торцевой пластины и защиту нервов. При надлежащем образовании FE-TLIF может быть эффективно изучен, что приведет к благоприятным клиническим исходам.
Раскрытие информации
Все авторы не раскрыли конфликта интересов.
Благодарности
Отдельное спасибо Луи Лаю за запись процедуры с помощью смартфона и штатива. Данное исследование не получало внешнего финансирования.
Материалы
| Name | Company | Catalog Number | Comments |
| 10mm shaver | REBORN | 420-0710 | |
| 10mm trial | REBORN | 420-0610A | |
| 11mm shaver | REBORN | 420-0711 | |
| 11mm trial | REBORN | 420-0611A | |
| 12mm shaver | REBORN | 420-0712 | |
| 12mm trial | REBORN | 420-0612A | |
| 13mm shaver | REBORN | 420-0713 | |
| 13mm trial | REBORN | 420-0613A | |
| 14mm shaver | REBORN | 420-0714 | |
| 14mm trial | REBORN | 420-0614A | |
| 8mm shaver | REBORN | 420-0708 | |
| 8mm trial | REBORN | 420-0608A | |
| 9mm shaver | REBORN | 420-0709 | |
| 9mm trial | REBORN | 420-0609A | |
| Biopsy Forceps, Blakesley | JOIMAX | BFS323061 | WL 320 mm / OD 3.5 mm / JL 6.0 mm |
| Biopsy Forceps, Spoon | JOIMAX | THF322541 | WL 320 mm / OD 2.5 mm / JL 4.0 mm |
| Biopsy Forceps, Spoon, angled | JOIMAX | THF322041 | WL 320 mm / OD 2.0 mm / JL 4.0 mm / 45° |
| Bone graft impactor | REBORN | 410-1216 | |
| Dissector | JOIMAX | JDA273515 | WL 275 mm / OD 3.5 mm |
| Dissector, angled | JOIMAX | ON REQUEST | WL 280 mm / OD 3.5 mm / 40° |
| Distractor 10mm | REBORN | 420-1610 | |
| Distractor 11mm | REBORN | 420-1611 | |
| Distractor 12mm | REBORN | 420-1612 | |
| Distractor 13mm | REBORN | 420-1613 | |
| Distractor 14mm | REBORN | 420-1614 | |
| Distractor 8mm | REBORN | 420-1608 | |
| Distractor 9mm | REBORN | 420-1609 | |
| Endo-Flexprobe | JOIMAX | TEFP32020 | L 320 mm / OD 2.0 mm |
| Endo-Flexprobe Handle | JOIMAX | TEFH45025 | L 450 mm / OD 2.5 mm |
| Endo-Kerrison-Pistol Handle | JOIMAX | EKH550000 | OD 5.5 mm |
| Endo-Kerrison-Shaft | JOIMAX | EKS24551540 | WL 240 mm / OD 5.5 mm / F 1.5 mm / 40° |
| Endo-Kerrison-Shaft | JOIMAX | EKS24553040 | WL 240 mm / OD 5.5 mm / F 3.0 mm / 40° |
| Funnel for bone graft | REBORN | 410-1215 | |
| Grasper Forceps | JOIMAX | THG323555 | WL 320 mm / OD 3.5 mm / JL 5.5 mm |
| Guiding Rod, conical | JOIMAX | GRD226315 | L 225 mm / OD 6.3 mm |
| Guiding Tube, conical, red | JOIMAX | GTC177010 | L 165 mm / ID 7 mm / OD 10 mm |
| Guiding Tube, conical, violet | JOIMAX | GTC151510 | L 175 mm / ID 10 mm / OD 15 mm |
| Hook Scissor | JOIMAX | JHS243545 | WL 240 mm / OD 3.5 mm / JL 4.5 mm |
| Laminoscope | JOIMAX | LS1006125O | WL 125 mm / OD 10.0 mm / 15° / WChD 6.0 mm / 2x IC 2.0 mm |
| Lumbar implant impactor | REBORN | 420-3303 | |
| Nerve Hook | JOIMAX | TNH322533 | L 320 mm / OD 2.5 mm / JL 3.3 mm |
| Osteotome | JOIMAX | ON REQUEST | WL 260 mm / OD 5.5 mm |
| Peek lumbar 11#-14# implant driver | REBORN | 420-1715 | |
| Peek lumbar 8#-10# implant driver | REBORN | 420-1714 | |
| Reamer Push-Ejector | JOIMAX | RPE280600 | L 280 mm / OD 6.0 mm |
| Semi-Flexible Grasper Forceps, curved, up-biting | JOIMAX | TFG322522U | WL 320 mm / OD 2.5 mm / Helix |
| Slap hammer | REBORN | 420-0401B | |
| T-handle | REBORN | 460-0101A | |
| Working Reamer Tube, put endoscope into for trephining | JOIMAX | ON REQUEST | L 125 mm / ID 10.2 mm / OD 11.2 mm |
| Working Tube with Handle | JOIMAX | ON REQUEST | L 125 mm / ID 10.2 mm / OD 11.2 mm |
| Working Tube with Handle, long Lip | JOIMAX | WTS121602 | L 132 mm / ID 15 mm / OD 16 mm |
| Working Tube, use with reamer | JOIMAX | ON REQUEST | L 120 mm / ID 11.5 mm / OD 12.5 mm |
Ссылки
- Ricart, P. H., Gandhi, S. D., Geisinger, J., Baker, K., Park, D. K. Clinical and ct analysis of lumbar spine arthrodesis: Beta-tricalcium phosphate versus demineralized bone matrix. J Am Acad Orthop Surg Glob Res Rev. 2 (9), e024(2018).
- Pholprajug, P., Kotheeranurak, V., Liu, Y., Kim, J. S. The endoscopic lumbar interbody fusion: A narrative review, and future perspective. Neurospine. 20 (4), 1224-1245 (2023).
- Pao, J. L. Biportal endoscopic transforaminal lumbar interbody fusion using double cages: Surgical techniques and treatment outcomes. Neurospine. 20 (1), 80-91 (2023).
- Nakajima, Y., Dezawa, A., Lim, K. T., Wu, P. H. Full-endoscopic posterior lumbar interbody fusion: A review and technical note. World Neurosurg. 189, 418-427.e3 (2024).
- Heo, D. H., Lee, D. C., Kim, H. S., Park, C. K., Chung, H. Clinical results and complications of endoscopic lumbar interbody fusion for lumbar degenerative disease: A meta-analysis. World Neurosurg. 145, 396-404 (2021).
- Kim, H. S., Wu, P. H., Sairyo, K., Jang, I. T. A narrative review of uniportal endoscopic lumbar interbody fusion: Comparison of uniportal facet-preserving trans-kambin endoscopic fusion and uniportal facet-sacrificing posterolateral transforaminal lumbar interbody fusion. Int J Spine Surg. 15 (suppl 3), S72-S83 (2021).
- Kim, H. S., Wu, P. H., Jang, I. T. Technical note on uniportal full endoscopic posterolateral approach transforaminal lumbar interbody fusion with reduction for grade 2 spondylolisthesis. Interdiscipl Neurosurg. 21, 100712(2020).
- Park, M. K., Park, S. A., Son, S. K., Park, W. W., Choi, S. H. Clinical and radiological outcomes of unilateral biportal endoscopic lumbar interbody fusion (ulif) compared with conventional posterior lumbar interbody fusion (plif): 1-year follow-up. Neurosurg Rev. 42 (3), 753-761 (2019).
- Wu, P. H., et al. Uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion with endoscopic disc drilling preparation technique for symptomatic foraminal stenosis secondary to severe collapsed disc space: A clinical and computer tomographic study with technical note. Brain Sci. 10 (6), 373(2020).
- Kim, H. S., et al. Evaluation of two methods (inside-out/outside-in) inferior articular process resection for uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion: Technical note. Brain Sci. 11 (9), 1169(2021).
- Wu, P. H., et al. Prospective cohort study with a 2-year follow-up of clinical results, fusion rate, and muscle bulk for uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion. Asian Spine J. 17 (2), 373-381 (2023).
- Chien, K. T., et al. Optimizing disc and cartilage endplate preparation in full-endoscopic lumbar interbody fusion: An in-depth exploration of surgical instruments with a technique note and narrative review. World Neurosurg. 189, 228-247 (2024).
- Hsu, Y. C., et al. How to prevent nerve root injury in uniportal full endoscopic lumbar fusion surgery? Insights from a cadaveric anatomic study with simulation surgery. Spine. 49 (18), 1301-1310 (2024).
- Zhao, T., Dai, Z., Zhang, J., Huang, Y., Shao, H. Determining the learning curve for percutaneous endoscopic lumbar interbody fusion for lumbar degenerative diseases. J Ortho Surg Res. 18 (1), 193(2023).
- Kim, H. S., Wu, P. H., Jang, I. T. Lumbar endoscopic unilateral laminotomy for bilateral decompression outside-in approach: A proctorship guideline with 12 steps of effectiveness and safety. Neurospine. 17 (Suppl 1), S99-S109 (2020).
- Macnab, I. Negative disc exploration. An analysis of the causes of nerve-root involvement in sixty-eight patients. J Bone Joint Surg Am. 53 (5), 891-903 (1971).
- Antonacci, C. L., et al. A narrative review of endoscopic spine surgery: History, indications, uses, and future directions. J Spine Surg. 10 (2), 295-304 (2024).
- Ali, R., et al. Impact of the learning curve of percutaneous endoscopic lumbar discectomy on clinical outcomes: A systematic review. Interdiscip Neurosurg. 32, 101738(2023).
- Du, Y., et al. Full endoscopic posterolateral transarticular lumbar interbody fusion using transparent plastic working tubes: Technical note and preliminary clinical results. Front Surg. 9, 884794(2022).
- Ito, Z., et al. Bone union rate with autologous iliac bone versus local bone graft in posterior lumbar interbody fusion (plif): A multicenter study. Eur Spine J. 22 (5), 1158-1163 (2013).
- Yoo, J. S., Min, S. H., Yoon, S. H. Fusion rate according to mixture ratio and volumes of bone graft in minimally invasive transforaminal lumbar interbody fusion: Minimum 2-year follow-up. Eur J Orthop Surg Traumatol. 25 (Suppl 1), S183-S189 (2015).
- Wang, J. C., Cao, Z., Li, Z. Z., Zhao, H. L., Hou, S. X. Full-endoscopic lumbar interbody fusion versus minimally invasive transforaminal lumbar interbody fusion with a tubular retractor system: A retrospective controlled study. World Neurosurg. 165, e457-e468 (2022).
- Tsai, P. C., et al. The novel kambin torpedo full-endoscopic lumbar interbody fusion technique: A case series. Eur Spine J. 33 (2), 417-428 (2024).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеThis article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены