Case Report
יוניפורטל יוניפורטל אנדוסקופי מלא פוסטרולטרלי טרנספורמינלי היתוך בין-גופני מותני
In This Article
Summary
הפרוטוקול מציע שיטה רבת ערך המפרטת כל שלב בהליך FE-TLIF. עם חינוך מתאים, ניתן ללמוד את FE-TLIF ביעילות, מה שמוביל לתוצאות קליניות חיוביות.
Abstract
איחוי בין-גופי מותני אנדוסקופי מלא של Uniportal (FE-TLIF) הראה לאחרונה תוצאות מבטיחות. עם זאת, מתחילים עשויים להתמודד עם אתגרים בשליטה במיומנויות הטכניות הנדרשות כדי להתגבר על עקומת הלמידה להליך יעיל ובטוח יותר. מטרות מחקר זה הן לספק נוהל מפורט של FE-TLIF ולספק הסבר שלב אחר שלב על כל השיטות, כמו גם להשתמש בטקסט כתוב כדי לתאר טכניקות מפתח ואמצעי זהירות להבטחת הליך בטוח ויעיל יותר. אנו מציגים מקרה של ספונדילוליסטזיס ניווני L4-L5 עם תסמונת היצרות עמוד השדרה וסיאטיקה ימנית. המחקר מציע קטעי וידאו חינוכיים יקרי ערך המפרטים כל שלב בהליך FE-TLIF. הפרוטוקול משלב שימוש במספר מכשירים המשותפים להליכי TLIF קונבנציונליים, טכניקה יעילה מבחוץ פנימה עם טרפין לכריתת IAP, הדמיה אנדוסקופית להכנת לוחית קצה והגנה על העצבים. עם חינוך מתאים, ניתן ללמוד את FE-TLIF ביעילות, מה שמוביל לתוצאות קליניות חיוביות תוך מזעור סיבוכים.
Introduction
איחוי מותני נחשב לטיפול הסטנדרטי במצבים מותניים ניווניים שונים1. עם השכיחות הגוברת של ניתוחי עמוד שדרה זעיר פולשניים, ההתקדמות בטכניקות ובמכשירים אנדוסקופיים הרחיבו את האינדיקציות לניתוח עמוד שדרה אנדוסקופי2. איחוי בסיוע אנדוסקופי הראה לאחרונה תוצאות מבטיחות, כולל התאוששות מהירה יותר, אובדן דם מופחת ופגיעה מינימלית בשרירי הגב 3,4,5. בהשוואה לאיחוי אנדוסקופי טרנס-קמבין המשמר פנים, לאיחוי בין-גופי מותני טרנס-פורמינלי (TLIF) יש את היתרון של מסדרון מוכר יחסית כגישה צינורית זעיר פולשנית TLIF (MIS-TLIF), הדמיה ישירה במהלך דקומפרסיה בעמוד השדרה ופגיעות שורש עצב פחות יוצאות6.
איחוי בין-גופני מותני טרנס-פורמינלי אנדוסקופי מלא חד-צדדי (FE-TLIF) שונה באופן משמעותי בטכניקה ובמכשיר הכירורגי בהשוואה ל-TLIF (UBE-TLIF) בסיוע אנדוסקופיה דו-צדדית חד-צדדית (UBE-TLIF)3,6,7. למרות ששתי טכניקות ההיתוך האנדוסקופי הראו תוצאות חיוביות בטווח המוקדם והבינוני לאחר הניתוח 5,8, עקומת הלמידה עבור FE-TLIF תלולה יותר. מתחילים עשויים להתמודד עם אתגרים בשליטה במיומנויות הטכניות הנדרשות כדי להתגבר על עקומת הלמידה להליך יעיל ובטוח יותר4.
הפרוטוקול של FE-TLIF המתואר להלן משלב טכניקות שתוארו על ידי קבוצת קים וו 6,7,9,10,11 עם כמה שינויים. בנוסף לשימוש בציוד אנדוסקופי קטן יותר עם זרוע מנוף ארוכה יותר7, ההליך מציב אתגרים כגון מגבלות ציוד, במיוחד מכשירים לכריתת דיסק והכנת לוחית קצה סחוס12, כמו גם היעדר הגנה עצבית חזותית בעת שימוש ברחפנים מיוחדים בכלוב במהלך פרוצדורות סמוכות, מה שמגדיל את הסיכון לפגיעה בשורש העצב13. Wu et al.11 דיווחו על שיעור סיבוכים של 6% הכרוכים בחציית פציעות שורש בקרב 35 חולים שעברו FE-TLIF, אפילו בידיהם של מנתחים מנוסים. לעומת זאת, Zhao et al.14 הבחינו בשיעור תיקון של 9.6% בשליש המוקדם ביותר של החולים שטופלו, יחד עם עלייה משמעותית בזמן החשיפה לקרני רנטגן במהלך עקומת הלמידה.
כדי להתגבר על אתגרים אלה, אנו משלבים בפרוטוקול שימוש במספר מכשירים המשותפים להליכי TLIF קונבנציונליים, הדמיה אנדוסקופית להגנה על העצבים במהלך הכנת לוחית הקצה והחדרת הכלוב. היתרונות על פני הפניות רלוונטיות שהוזכרו לעיל 7,11,14 היו כפולים: ראשית, היכרות עם מכשירים כגון מכונת גילוח קצה, משפך וכלוב TLIF סטנדרטי שאינו ניתן להרחבה משפר את הבטיחות הפרוצדורלית; ושנית, הגנה עצבית חזותית מבטיחה שמבנים עצביים מוגנים כראוי.
מטרות מחקר זה הן להקליט בווידאו את הליך FE-TLIF ולספק הסבר שלב אחר שלב בליווי קטעי וידאו ולהשתמש בטקסט כתוב כדי לתאר טכניקות מפתח ואמצעי זהירות להבטחת הליך בטוח ויעיל יותר.
הצגת מקרה:
אנו מציגים גבר בן 68 עם כאבי גב תחתון, כאבים בשוק ימין וקושי בהליכה. התסמינים הנלווים כללו חוסר תחושה בטריטוריה הימנית של L5 וצליעה לסירוגין. הדמיה חשפה ספונדילוליסטזיס ניווני L4-L5 עם תסמונת היצרות עמוד השדרה (איור 1). לאחר דיון מעמיק, המטופל נקבע לאיחוי אנדוסקופי מלא של L4-L5 חד-צדדי (FE-TLIF).
Protocol
מחקר זה (אסמכתא מס' 202500125B0) אושר על ידי מועצת הביקורת המוסדית של הקרן הרפואית צ'אנג גונג, טייוואן, והתקבלה הסכמה מדעת מתאימה.
1. מיקום, סימון עור והכנת המטופל
- תנוחת המטופל: לאחר הרדמה כללית, הנח את המטופל על מסגרת וילסון עם כיפוף קל ליעילות דקומפרסיה טובה יותר.
- בצע סימון עור מונחה פלואורוסקופיה כמתואר להלן.
- סמן את נקודת הכניסה הימנית של בורג טרנספדיקלי L4 הסמוך למצר הימני בתצוגת AP כפורטל עבודה אנדוסקופי.
הערה: נקודת הכניסה המסורתית של בורג טרנספדיקלי ממוקמת בדרך כלל ליד עין הפדיקל L4 בתצוגה הפלואורוסקופית האנטרופוסטריורית. הכניסה המותאמת, הממוקמת בצורה מדיאלית וזנבית יותר, מאפשרת גישה טובה יותר לדקומפרסיה נגדית והכנת דיסק, בהתאמה. - סמן את שלוש נקודות הכניסה האחרות של בורג טרנספדיקול כאזור רגיל, בסמוך לעין הפדיקל הדו-צדדית L4 ו-L5 בתצוגת הפלואורוסקופיה האנטרופוסטריורית.
- סמן את נקודת הכניסה הימנית של בורג טרנספדיקלי L4 הסמוך למצר הימני בתצוגת AP כפורטל עבודה אנדוסקופי.
- בצע הכנה לניתוח כמתואר להלן.
- בצע חיטוי עם פובידון-יוד מהגב האמצעי לישבן.
- עטפו את השדה הכירורגי בצורה אספטית. הכן את שדה הניתוח עם סכר ושקית מים, הדרושים ליציאת מים בניתוח אנדוסקופי. מקם את שקית המים כשקית השקיה בצד שדה הניתוח בצורת ריבוע הקרוב ביותר למנתח. הרם את שלושת הצדדים האחרים באמצעות וילון כירורגי כדי ליצור סכר, המאפשר למים לזרום לתוך השקית. לבסוף, אבטח את ההתקנה עם וילון חתך אנטי מיקרוביאלי עמיד למים.
- הגדר את המכשירים ואת שקית המלח הרגילה התלויה כ-2 מ' מעל כדי לאפשר זרימת כוח הכבידה. המכשירים כוללים: אנדוסקופ המחובר למערכת מצלמות, כבל סיב אופטי וצינור השקיה, בור אנדוסקופי, אבלטור בתדר רדיו אנדוסקופי. קבע היטב את המכשירים הללו לווילון באמצעות clamps, המאפשר טווח תנועה טוב.
2. יצירת מרחב עבודה וזיהוי ציוני דרך
- הגדר את פורטל העבודה האנדוסקופי כמתואר להלן.
- צור פורטל אנדוסקופי על ידי ביצוע חתך אורכי באורך 1.2 ס"מ על ידי אזמל בסימון הראשון בשלב 1.2 וחתך פאשיה רחב יותר מתחת. הפאשיה היא השכבה המוצקה הראשונה הממוקמת ממש מתחת לרקמה התת עורית. בצע חתך גולגולתי וזנב בפאשיה באמצעות אזמל באורך כולל של 2.5-3.0 ס"מ.
- עגן את האובטורטור באזור האיסטמוס הימני L4 על ידי בדיקת הפלואורוסקופיה. השתמש באובטורטור כדי ליצור קשר עם העצם ולאשר את מיקומה באמצעות הדמיה פלואורוסקופית.
- שים מרחיבים סדרתיים ולבסוף, צינור העבודה המשופע הפתוח (קוטר חיצוני 11.2 מ"מ / קוטר פנימי 10.2 מ"מ; איור 2A). הכנס את המרחיבים תוך שימוש באובטורטור המוחזק בהתמדה כמדריך. אם יש ספק, מקם מחדש את האובטורטור כדי ליצור קשר שוב עם העצם ואמת את המיקום באמצעות פלואורוסקופיה.
- כדי למצוא ציוני דרך, הציגו אנדוסקופ זוויתי של 15° (קוטר חיצוני של 10 מ"מ). נתחו רקמות רכות באמצעות אבלטור בתדר רדיו כדי לפנות את החלל סביב הפן הימני של L4/L5 ולזהות את נקודות7 של וו וקים באמצעות תמונות פלואורוסקופיות (איור 2B-C). השתמש בבר כדי ליצור משטח גרמי כציוני דרך לאחר בדיקת המיקום על ידי פלואורוסקופיה כדי למנוע חוסר התמצאות.
3. דקומפרסיה איפסילטרלית
- הסרת תהליך מפרקי תחתון (IAP): השתמש בטכניקה מבחוץ-פנימה10 כדי להסיר IAP ביעילות מהנקודה של וו לנקודה של קים עם טרפין ואוסטאוטום. כאשר חתיכת עצם ה-IAP בטרפין או מהאוסטאוטום נשברת, שמור את החתיכה כהשתלה אוטומטית.
- החלף את צינור העבודה לצינור גדול יותר עבור הקוטר (קוטר חיצוני של 12.5 מ"מ / 11.5 מ"מ פנימי) וקדם את מעטפת צינור העבודה לחלל המפרק לייצוב בעת שימוש בטרפין להסרת התהליך המפרקי התחתון. סובב את הטרפין בעדינות תוך שמירה על יציבות צינור העבודה ביד השנייה. כאשר חתיכת עצם ה-IAP בטרפין נשברת, העצם תסתובב במהלך סיבוב טרפין.
- הסר את שאריות ה-IAP עם אוסטאוטום אנדוסקופי. שמור את חתיכת העצם כהשתלה אוטומטית.
- בצע דקומפרסיה של דורה וכריתת פלפלקטומיה איפסילטרלית כמתואר להלן.
- זהה את המקור וההחדרה של הרצועה המקבילה על ידי הסרת הלמינה הזנבית של L4 הימנית, הלמינה הגולגולתית של L5 הימני והבסיס המדיאלי של התהליך המפרקי העליון (SAP). השתמש בבור יהלום מהיר 4 מ"מ או ב-Kerrison Rongeur.
הערה: במקום טכניקה מבחוץ פנימה בדקומפרסיה15, אנו משתמשים בטכניקה מבפנים החוצה ומשתמשים במבנה העצבי כהתייחסות אנטומית לדקומפרסיה. - הסר את הרצועה המקבילה חלק אחר חתיכה כדי לחשוף את L5 הימני החוצה את השורש והדיסק הפורמינלי עם יותרת המוח האנדוסקופית או Kerrison Rongeur.
- זהה את המקור וההחדרה של הרצועה המקבילה על ידי הסרת הלמינה הזנבית של L4 הימנית, הלמינה הגולגולתית של L5 הימני והבסיס המדיאלי של התהליך המפרקי העליון (SAP). השתמש בבור יהלום מהיר 4 מ"מ או ב-Kerrison Rongeur.
4. דקומפרסיה נגדית
- טכניקה מוגזמת: הסר את בסיס התהליך הקוצני עד שהלמינה הגולגולתית הנגדית, הלמינה הזנבית והפן הנגדי נראים לעין.
- הפחתת לחץ של דורה וכריתת פלבקטומיה נגדית: הסר את המקור והחדרת הרצועה הנגדית flavum. הסר את הבסיס המדיאלי הנגדי של ה-SAP כדי לשחרר את השורש החוצה L5 השמאלי.
- זיהוי מבנים אלה הוא הצעד הקריטי ביותר. הסר את הלמינה הגולגולתית והזנב עד שמקורה והחדרתה של הרצועה הנגדית flavum נראים בבירור. חלץ בזהירות את הרצועה המשוחררת חתיכה אחר חתיכה באמצעות רונג'ור אנדוסקופי של יותרת המוח או רונג'ר קריסון עד לחשיפת הדורה
- החלק הצדדי של הרצועה משתרע מתחת לבסיס המדיאלי של ה-SAP. הסר את הבסיס המדיאלי של ה- SAP תוך שמירה על החלק החיצוני ביותר של הרצועה פלבום כדי להגן על שורש החוצה הנגדי, השוכן לרוחב הדורה. לבסוף, הסר את כל הרצועה הנגדית flavum. אנא עיין בסרטון לפרטים אנטומיים נוספים.
5. מרווח שטח דיסק והכנת לוחית קצה
- ודא שיש מספיק מקום כניסה לכלוב גולגולתי על ידי הסרת קצה הגולגולת של התהליך המפרקי העליון על ידי אוסטאוטום עד לקצה הגולגולת של הרגלית. ודא שיש מספיק מרווח מדיולטרלי על ידי פינוי החלל האפידורלי קרוב לשורש החוצה L5 הימני.
- בצע כריתת דיסק אנדוסקופית על ידי חציית הגנת שורש כמתואר להלן.
- משוך את צינור העבודה המקורי והחלף לצינור עבודה גדול יותר עם ידית ושפה ארוכה (קוטר חיצוני 16 מ"מ / קוטר פנימי 15 מ"מ). השתמש בדיסקטור כדי להגן על השורש החוצה L5 הימני וסובב בעדינות את הקצה הארוך כדי למשוך את שורש העצב החוצה.
- בצע אנולוטומיה באמצעות מספריים וו באתר הכניסה לכלוב המתוכנן. הכנס מכונות גילוח קצה בסדרה בעקבות הליך האיחוי המותני הקונבנציונלי הקונבנציונלי. שנה את הפלואורוסקופ להקרנה רוחבית כדי לנטר את מיקום מכונת הגילוח של לוחית הקצה (איור 3A).
- החזק את צינור העבודה ביציבות כדי להבטיח שהמבנים העצביים מוגנים בבטחה תחת הדמיה אנדוסקופית. משוך את האנדוסקופ כדי לאפשר למכונת הגילוח לעבור דרכו. בעת אחזור כל מכונת גילוח קצה, שחרר את שורש העצב על ידי סיבוב השפה הארוכה. השתמש באנדוסקופ כדי לבדוק את חומר הדיסק ולהעריך את מצב העצב.
- הסר את חומר הדיסק והסחוס על ידי מהדק יותרת המוח על ידי הדמיה ישירה.
- בצע החדרת כלוב ניסיון כמתואר להלן.
- לאחר הכנת לוחית הקצה הרצויה עם דימום מנוקב של העצם התת-כונדרלית, הכנס את ניסוי הכלוב באופן סדרתי כדי לקבוע את גודל הכלוב תוך הגנה על השורש החוצה L5.
- קבע את גובה הכלוב האידיאלי באמצעות ניסויי כלוב טוריים במרווח של 1 מ"מ החל מ-8 מ"מ (איור 3B). ניתן לקבוע את גודל הכלוב האידיאלי על סמך המתח הנדרש להזזת הכלוב, איכות העצם וגובה הדיסק של המפלסים הסמוכים. בעת הסרת כל ניסוי כלוב, השתמש בפטיש סטירה כדי להפעיל כוח צירי ביד אחת תוך הימנעות זהירה מכל פגיעה בצינור העבודה, אותו יש להחזיק ביציבות ביד השנייה.
6. איחוי בין גופים עם שתל עצם וכלוב
- השתלת עצם: החזק את צינור העבודה ביציבות ומשוך את האנדוסקופ כדי לאפשר מעבר של משפך השתלת העצם לחלל הדיסק. באמצעות מכשיר השתלת עצם בצורת משפך, אשר את מיקומו האידיאלי בחלל הדיסק באופן פלואורוסקופי (איור 3C). הכנס שתל עצם אוטולוגי ואחריו תחליף עצם מלאכותי ברצף.
- החזק את צינור העבודה ביציבות כדי להבטיח שהמבנים העצביים מוגנים בבטחה תחת הדמיה אנדוסקופית. משוך את האנדוסקופ כדי לאפשר למכשיר השתלת העצם בצורת משפך לעבור דרכו ולמקם אותו בתוך חלל הדיסק. העומק האופטימלי הוא בין השליש הקדמי למחצית גוף החוליה L5.
הערה: ניתן להעביר חומר השתלת עצם דרך המשפך ולהניח אותו בחלל הדיסק הקדמי באמצעות פגיעת שתל עצם. בהליך זה נעשה שימוש ב-2.5 סמ"ק של תחליף עצם מלאכותי העשוי ממרק מטריצת עצם דה-מינרליזציה. נפח שבבי הלמינה האוטולוגיים אינו נמדד באופן שגרתי. עם זאת, בדרך כלל נדרשים מספר סבבים של אימפקט משפך כדי להכניס את מלוא הכמות של שתל העצם.
- החזק את צינור העבודה ביציבות כדי להבטיח שהמבנים העצביים מוגנים בבטחה תחת הדמיה אנדוסקופית. משוך את האנדוסקופ כדי לאפשר למכשיר השתלת העצם בצורת משפך לעבור דרכו ולמקם אותו בתוך חלל הדיסק. העומק האופטימלי הוא בין השליש הקדמי למחצית גוף החוליה L5.
- הכנס את כלוב ה-TLIF כמתואר להלן.
- הכנס כלוב היתוך בין-חולייתי קונבנציונאלי (כלוב TLIF, בצורת כדור, אורך 26 מ"מ, הצצה). החזק את צינור העבודה ביציבות כדי להבטיח שהמבנים העצביים מוגנים בבטחה תחת הדמיה אנדוסקופית. משוך את האנדוסקופ כדי לאפשר לכלוב לעבור דרכו. בעת חיבור הכלוב לחלל הדיסק האחורי, בדוק את המיקום והציר על ידי תמונה פלואורוסקופית לרוחב, כדי למנוע כל סכנה למבנה העצבי וללוחית הקצה.
- בדוק את מיקום הכלוב באמצעות פלואורוסקופיה (איור 3D). המיקום האופטימלי מרוכז בתוך חלל הדיסק. במבט לרוחב, ודא שהסמן האחורי של הכלוב ממוקם קדמית לקו גוף החוליה האחורית, ואילו במבט האנטרופוסטריורי, הסמן הקדמי מיושר עם התהליך הקוצני.
7. בדיקה סופית
- השתמש שוב באנדוסקופיה לאחר החדרת הכלוב להפחתת לחץ נאותה של דורה ושורש (איור 4A-C). בדוק והסר כל רקמת דיסק או קריש דם ששוחרר. סגור את זרימת המים כדי לבדוק את התרחבות הדורה והשורש ופעימה.
- עצור את הדימום על ידי כלי עצם ואפידורל מבודדים. בדוק כל נקודת דימום ועצור אותה עם אבלטור בתדר רדיו. סגור את זרימת המים כדי לבדוק אם יש דימום מוגזם. ניתן להשתמש בחומר המוסטטי במידת הצורך.
8. יישום ברגים ומוטות פדיקל
- הכנס ברגי פדיקל מלעוריים תחת פלואורוסקופיה. הפחת את כיפוף מסגרת וילסון כדי להחזיר את הלורדוזיס של המטופל על ידי אחות במחזור הדם. הכנס ברגי פדיקל מלעוריים L4 ו-L5 דו-צדדיים בטכניקה טיפוסית (איור 5A-B).
- השתמש במחט המגולגלת כדי להכניס חוט K. השאר את חוט ה-K במקומו לאחר הסרת המחט הקנולרית. הנח את בורג הפדיקל הקנולטי מעל חוט ה-k לאחר שהרקמה הרכה התרחבה. כדי להתגבר על מתח העור בחתך העור הזנבי והמדיאלי היחסי או בכניסה הימנית L4, צור תעלה תת עורית וכניסת פאשיה נוספת מהחתך המקורי בעור.
- הדק את המוט והפחית את הספונדילוליסטזיס. החל את המוט בצורה מלעורית והתאם תחילה את הברגים הדיסטליים. תוך כדי הפעלת דחיסת בורג איפסילטרלי, הדק תחילה את הברגים הדיסטליים ולאחר מכן את הברגים הפרוקסימליים להפחתת מוט של הספונדילוליסטזיס (איור 5C-D). בצע דחיסת בורג באופן ידני. ניתן להשתמש גם במכשירים מיוחדים הנוגעים למערכת הברגים המלעורית.
9. סגירת העור בשכבות עם ניקוז מוכנס
- הכנס צינור ניקוז Hemovac אחד עם הקצה באזור הכלוב (איור 4D). סגור את העור בשכבות. תפרו את הפאשיה עם ויקריל מס' 1, ואת השכבה התת עורית עם 2-0 ו-3-0 ויקריל. תקן את צינור הניקוז על העור בעזרת תפר 2-0 ויקריל.
תוצאות
מספטמבר 2024 עד מרץ 2025, בסך הכל 10 חולים בבית החולים שלנו אובחנו עם ספונדילוליסטזיס ניווני L4-L5 עם היצרות עמוד השדרה ועברו ניתוח. העוקבה כללה חמישה זכרים וחמש נקבות, בגיל ממוצע של 67.0 ±-9.27 שנים (טווח: 52–82). זמן הניתוח הממוצע היה 333.2 ±-47.25 דקות (טווח: 274-424). לאחר הניתוח, המטופלים דיווחו על שיפור משמעותי בציון כאבי הגב והרגליים בסולם אנלוגי חזותי (0-10) מ-7.2 ±-1.14 ל-1.3 ±-1.34. הם יכלו לשבת ולעמוד במחלקה ביום שלאחר הניתוח 1.4 ± 0.52 והחלו ללכת באופן עצמאי עם סד טיילור ביום 2.3 ± 0.82. צינור הניקוז הוסר ביום ה-2.6 ±-0.52, והחולים שוחררו ביום ה-4.1 ±-1.60. על פי הקריטריונים של MacNab16, לשישה מטופלים (60%) היו תוצאות מצוינות, לשלישי (30%) היו תוצאות טובות, ולאחד (10%) הייתה תוצאה הוגנת. לא היה סיבוך כגון פגיעה עצבית, המטומה אפידורלית ומיקום לא נכון של בורג (טבלה 1). איור 6 מציג את צילומי הרנטגן של המקרה המוצג לאחר הניתוח שצולמו יומיים לאחר הניתוח ותמונות MRI לאחר 6 שבועות, המדגימים את יעילות הפרוטוקול המתואר.

איור 1: תמונות אופרטיביות של המטופל. (A) היצרות שטח דיסק אסימטרי של L4-L5. (ב, ג) ספונדילוליסטזיס ניווני L4-L5 עם החלקה דינמית. (ד, ה, ו) MRI T2WI הראה ספונדילוליסטזיס L4-L5 עם היצרות עמוד השדרה, סכיזה דרגה C. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
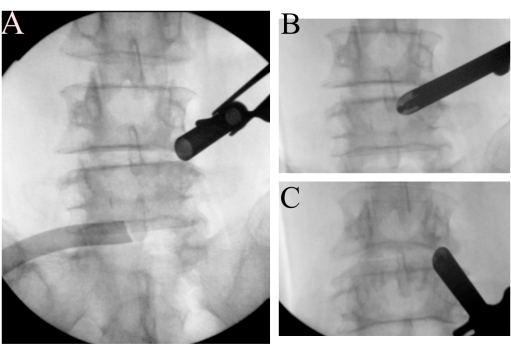
איור 2: זיהוי ציוני דרך. (A) צינור העבודה המשופע הפתוח עוגן באזור המצר הימני של L4. (ב) זיהוי הנקודה של וו ו-(ג) הנקודה של קים. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
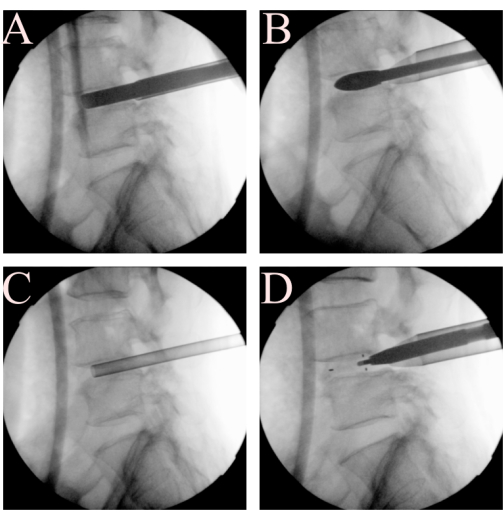
איור 3: הליכי דיסק ולוחית קצה. במהלך השלב של פינוי שטח הדיסק, הכנת לוחית קצה, שימוש ב-(A) מכונת גילוח קצה, (B) ניסוי כלוב, (C) משפך להשתלת עצם, ו-(D) כלוב TLIF. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
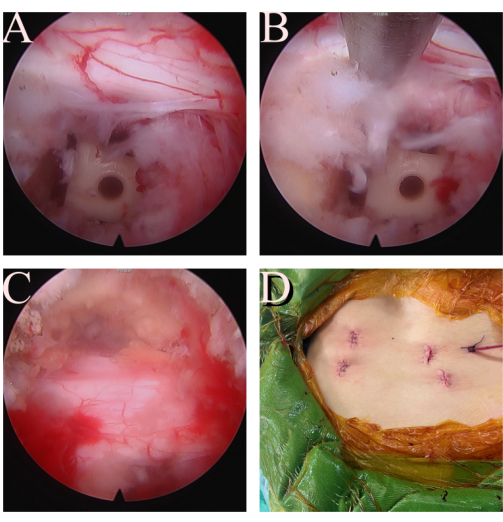
איור 4: בדיקה סופית. (א, ב) שורש החוצה המקביל L5 שלם ומשוחרר היטב. (C) הדורה והשורש החוצה L5 הנגדי משוחררים גם הם. (ד) חתך ופצע של הליך FE-TLIF. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
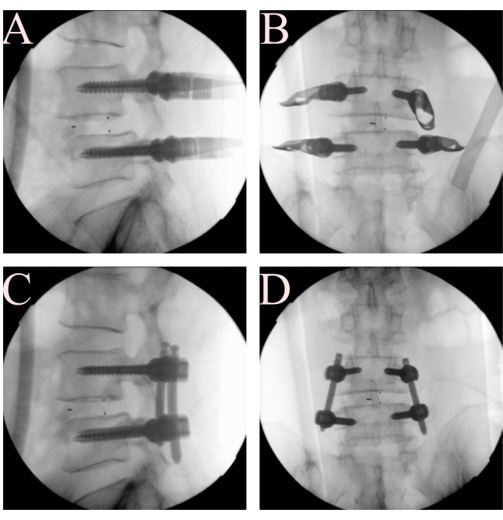
איור 5. החדרת בורג פדיקל מלעורי והקטנת מוט. (א, ב) החל ברגים ומוטות פדיקל, ו-(C, D) השתמש במוט כדי להפחית את הספונדילוליסטזיס. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
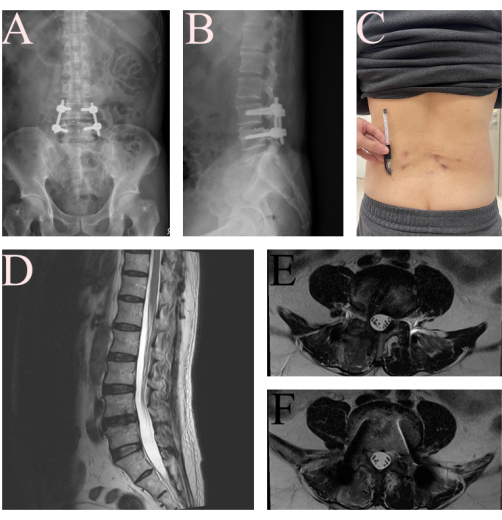
איור 6: תמונות לאחר הניתוח של המטופל לאחר FE-TLIF. (A) צילום אנטרופוסטריור ו-(B) לרוחב של המטופל שמראה מיקום טוב של השתל והפחתת ספונדילוליסטזיס לאחר יומיים. (C) תצלום של פצעי הגב התחתון של FE-TLIF. (ד, ה, ו) מעקב MRI T2WI לאחר 6 שבועות הראה דקומפרסיה טובה של המבנה העצבי L4-L5. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| פרמטרים | ערך |
| מספר מטופלים | 10 |
| גיל (שנה) | 67.0 ± 9.27 (52–82) |
| ציון כאב טרום ניתוחי בסולם אנלוגי חזותי | 7.2 ± 1.14 |
| ציון כאב לאחר ניתוח בסולם אנלוגי חזותי | 1.3 ± 1.34 |
| פעילות מחוץ למיטה | יום 1.4 ± 0.52 |
| אמבולציה עצמאית | יום 2.3 ± 0.82 |
| הסרת צינור ניקוז | יום 2.6 ± 0.52 |
| שחרור מבית החולים | יום 4.1 ± 1.60 |
| משך הפעולה (דקה) | 333.2 ± 47.25 (274–465) |
| צורך בעירוי (n, %) | 1 (10%) |
| תוצאת הניתוח מבוססת קריטריונים של MacNab (n, %) | |
| מצוין | 6 (60%) |
| טוב | 3 (30%) |
| הוגן | 1 (10%) |
| עני | 0 |
| סיבוך | |
| המטומה אפידורלית | 0 |
| דורוטומיה | 0 |
| פגיעה בשורש | 0 |
| מיקום שגוי של בורג | 0 |
טבלה 1: תוצאה מייצגת של ההתאוששות הטובה של FE-TLIF.
Discussion
הליך FE-TLIF מעולם לא היה פשוט, אפילו כאשר המגמות הנוכחיות בניתוחי עמוד השדרה ממשיכות לנוע לכיוון גישות זעיר פולשניות17. מחקר זה הוא בין הראשונים שסיפקו הדגמת וידאו מפורטת של טכניקת FE-TLIF. Zhao et al.14 דיווחו שנדרשו 25 מקרים כדי להפחית את זמן הניתוח ומשך האשפוז. בינתיים, Ali et al.18 מצאו כי עקומת הלמידה השפיעה בעיקר על מדדים כירורגיים מסוימים אך לא השפיעה על התוצאות הקליניות בכריתת דיסק אנדוסקופית. ממצאים אלה מדגימים כי ניתן ללמוד את FE-TLIF ביעילות ולהניב תוצאות קליניות חיוביות עם הכשרה מתאימה. המחבר התאמן עם מספר מומחים בינלאומיים, השתתף במספר קורסים חיים וגופות, וביצע למעלה מ-500 ניתוחי עמוד שדרה אנדוסקופיים. במחקר זה, אנו חולקים את הפרוטוקול האידיאלי עבור FE-TLIF ברמה אחת כדי לעזור למתחילים להתגבר על עקומת הלמידה.
מתחילים מתקשים לעתים קרובות להיות מיומנים בביצוע FE-TLIF עקב מגבלות ציוד, שכן לא ניתן להשתמש במכשירים כירורגיים סטנדרטיים הנפוצים בניתוחי היתוך מסורתיים וב-UBE-TLIF 3,19. באופן ספציפי, העיצוב של מכשירים לכריתת דיסק והכנת לוחית קצה סחוס משתנה באופן משמעותי בין המותגים ותלוי בהעדפות המנתח12. כדי להתמודד עם אתגר זה, השתמשנו במספר מכשירים האופייניים להליכי TLIF קונבנציונליים, כולל מכונת גילוח קצה, משפך וכלוב שאינו ניתן להרחבה (PEEK). Du et al.19 דיווחו גם כי שימוש במכשירים כירורגיים מוכרים יכול להפחית עלויות ולשפר את היעילות התפעולית. חלק מהמבקרים טוענים כי מכונות גילוח ומגרדים עשויים להיות אגרסיביים מדי ולהסתכן בגרימת פציעה בלוחית הקצה3. הגישה המוצגת מדגישה שתי נקודות מרכזיות: ראשית, היכרות עם הכלים משפרת את הבטיחות הפרוצדורלית; שנית, ניתן לנטר בקפידה את הכוח הידני ואת מצב לוחית הקצה באמצעות הדמיה אנדוסקופית לאחר כל שימוש.
טכניקת החוץ פנימה עם טרפין הוכיחה את עצמה כיעילה לכריתת IAP תוך שמירה על עצמות אוטולוגיות. קים ואחרים 10 השוו את טכניקות ה-inside-in-and-out להסרת IAP ומצאו שהראשונה יעילה יותר. באופן דומה, Du et al.19 דיווחו כי הטרפין החזותי מאפשר כריתת פנים חלקית יעילה ונוחה. בעוד ששימוש במקדחה אנדוסקופית או בור יהלום לשלב זה יעיל גם 4,6,9,10,11, שיטות אלו עשויות להניב עצם פחות אוטולוגית להשתלה, המהווה גורם קריטי בהשגת איחוי רדיוגרפי 20,21. מסיבה זו, אנו תומכים בשימוש בטרפין החזותי ובטכניקת החוץ פנימה כדי למקסם את שימור העצם האוטולוגית. ודא שאין בלבול לגבי המונח טכניקה מבחוץ פנימה בדקומפרסיה15, המתייחסת לדקומפרסיה גרמית המבוצעת לפני הסרת הגוש של הרצועה פלבום.
הגנה עצבית חזותית במהלך פרוצדורות סמוכות מייצגת התקדמות קריטית בפרוטוקול FE-TLIF. בטכניקה שדווחה על ידי קים וו ואחרים 7, נעשה שימוש ברחפן כלוב מיוחד לאחר הכנת לוחית הקצה, עם השתלת עצם לאחר מכן והחדרת כלוב בהנחיית פלואורוסקופיה. המחברים טענו כי מבנים עצביים מוגנים לחלוטין כאשר הם מוגנים כראוי על ידי המכשיר המיוחד. עם זאת, אותה קבוצת מחקר דיווחה על שיעור סיבוכים של 6% הכוללים חציית פציעות שורש בקרב 35 חולים שעברו FE-TLIF. הסיכון לפציעה עולה במקרים של קריסת חלל דיסק חמורה יותר9. Chang et al.13 דיווחו על מרחק ממוצע של 3.3 מ"מ בין נקודת הכניסה לכלוב לשורש החוצה בהליכי FE-TLIF, והמליצו על וריאציות באסטרטגיות רחפן כלוב כדי להתמודד עם אתגר זה. בפרוטוקול זה, נעשה שימוש בצינור עבודה עם שפה ארוכה כדי למשוך את השורש החוצה את המקביל, מוחזק ביציבות ביד, מה שמאפשר הגנה עצבית בטוחה ומדומיינת לפני החדרת הכלוב.
ובכל זאת, המגבלה של הציוד הכירורגי הייתה קיימת, מכיוון שחלק מהמכשירים, כולל הטרפין וצינור העבודה לרימר בשלב 3.1, זמינים רק על פי בקשה. עם זאת, רוב המכשירים האחרים מוכרים למנתחים שסיימו הכשרה בעמיתי עמוד שדרה או קורסים בסיסיים בניתוחי עמוד שדרה אנדוסקופיים. בנוסף, תיתכן הטיה במחקר, מכיוון שסדרת המקרים שלנו, עם מספר מצומצם של מקרים, לא נתקלה בסיבוכים כגון המטומה, פגיעה בשורש העצב, מיקום לא נכון של בורג או התרופפות. כמו כן, במקרים מסוימים של למינוטומיה חד צדדית לצורך דקומפרסיה דו-צדדית, לא תמיד יש צורך בהפחתה אנטומית של ספונדילוליסטזיס. המשמעות הקלינית מסתמכת על הפחתת לחץ עצבית מוצלחת אך לא על הפחתה רדיוגרפית. שיעור האיחוי המותני הרדיוגרפי עבור FE-TLIF דווח כנע בין 97.5% ל-100% בעת שימוש בשילוב של שתלי עצם אוטוגנייםואלוגניים 19,22. בדומה לגישה שלנו עם השתלת עצם אוטוגנית ותחליף עצם מלאכותי, Tsai and Liu et al.23 דיווחו על שיעור איחוי של 100% עבור FE-LIF. עם זאת, בסדרת המקרים הקטנים שלנו עם מספר מצומצם של חולים, קצב האיחוי עדיין אינו זמין.
לסיכום, מחקר זה מציע קטעי וידאו חינוכיים יקרי ערך המפרטים כל שלב בהליך FE-TLIF. הפרוטוקול משלב שימוש במספר מכשירים המשותפים להליכי TLIF קונבנציונליים, טכניקה יעילה מבחוץ פנימה עם טרפין לכריתת IAP, הדמיה אנדוסקופית להכנת לוחית קצה והגנה על העצבים. עם חינוך מתאים, ניתן ללמוד את FE-TLIF ביעילות, מה שמוביל לתוצאות קליניות חיוביות.
Disclosures
כל המחברים לא גילו ניגוד אינטרסים.
Acknowledgements
תודה מיוחדת ללואי לאי על תיעוד ההליך באמצעות הטלפון החכם שלו וחצובה. מחקר זה לא קיבל מימון חיצוני.
Materials
| Name | Company | Catalog Number | Comments |
| 10mm shaver | REBORN | 420-0710 | |
| 10mm trial | REBORN | 420-0610A | |
| 11mm shaver | REBORN | 420-0711 | |
| 11mm trial | REBORN | 420-0611A | |
| 12mm shaver | REBORN | 420-0712 | |
| 12mm trial | REBORN | 420-0612A | |
| 13mm shaver | REBORN | 420-0713 | |
| 13mm trial | REBORN | 420-0613A | |
| 14mm shaver | REBORN | 420-0714 | |
| 14mm trial | REBORN | 420-0614A | |
| 8mm shaver | REBORN | 420-0708 | |
| 8mm trial | REBORN | 420-0608A | |
| 9mm shaver | REBORN | 420-0709 | |
| 9mm trial | REBORN | 420-0609A | |
| Biopsy Forceps, Blakesley | JOIMAX | BFS323061 | WL 320 mm / OD 3.5 mm / JL 6.0 mm |
| Biopsy Forceps, Spoon | JOIMAX | THF322541 | WL 320 mm / OD 2.5 mm / JL 4.0 mm |
| Biopsy Forceps, Spoon, angled | JOIMAX | THF322041 | WL 320 mm / OD 2.0 mm / JL 4.0 mm / 45° |
| Bone graft impactor | REBORN | 410-1216 | |
| Dissector | JOIMAX | JDA273515 | WL 275 mm / OD 3.5 mm |
| Dissector, angled | JOIMAX | ON REQUEST | WL 280 mm / OD 3.5 mm / 40° |
| Distractor 10mm | REBORN | 420-1610 | |
| Distractor 11mm | REBORN | 420-1611 | |
| Distractor 12mm | REBORN | 420-1612 | |
| Distractor 13mm | REBORN | 420-1613 | |
| Distractor 14mm | REBORN | 420-1614 | |
| Distractor 8mm | REBORN | 420-1608 | |
| Distractor 9mm | REBORN | 420-1609 | |
| Endo-Flexprobe | JOIMAX | TEFP32020 | L 320 mm / OD 2.0 mm |
| Endo-Flexprobe Handle | JOIMAX | TEFH45025 | L 450 mm / OD 2.5 mm |
| Endo-Kerrison-Pistol Handle | JOIMAX | EKH550000 | OD 5.5 mm |
| Endo-Kerrison-Shaft | JOIMAX | EKS24551540 | WL 240 mm / OD 5.5 mm / F 1.5 mm / 40° |
| Endo-Kerrison-Shaft | JOIMAX | EKS24553040 | WL 240 mm / OD 5.5 mm / F 3.0 mm / 40° |
| Funnel for bone graft | REBORN | 410-1215 | |
| Grasper Forceps | JOIMAX | THG323555 | WL 320 mm / OD 3.5 mm / JL 5.5 mm |
| Guiding Rod, conical | JOIMAX | GRD226315 | L 225 mm / OD 6.3 mm |
| Guiding Tube, conical, red | JOIMAX | GTC177010 | L 165 mm / ID 7 mm / OD 10 mm |
| Guiding Tube, conical, violet | JOIMAX | GTC151510 | L 175 mm / ID 10 mm / OD 15 mm |
| Hook Scissor | JOIMAX | JHS243545 | WL 240 mm / OD 3.5 mm / JL 4.5 mm |
| Laminoscope | JOIMAX | LS1006125O | WL 125 mm / OD 10.0 mm / 15° / WChD 6.0 mm / 2x IC 2.0 mm |
| Lumbar implant impactor | REBORN | 420-3303 | |
| Nerve Hook | JOIMAX | TNH322533 | L 320 mm / OD 2.5 mm / JL 3.3 mm |
| Osteotome | JOIMAX | ON REQUEST | WL 260 mm / OD 5.5 mm |
| Peek lumbar 11#-14# implant driver | REBORN | 420-1715 | |
| Peek lumbar 8#-10# implant driver | REBORN | 420-1714 | |
| Reamer Push-Ejector | JOIMAX | RPE280600 | L 280 mm / OD 6.0 mm |
| Semi-Flexible Grasper Forceps, curved, up-biting | JOIMAX | TFG322522U | WL 320 mm / OD 2.5 mm / Helix |
| Slap hammer | REBORN | 420-0401B | |
| T-handle | REBORN | 460-0101A | |
| Working Reamer Tube, put endoscope into for trephining | JOIMAX | ON REQUEST | L 125 mm / ID 10.2 mm / OD 11.2 mm |
| Working Tube with Handle | JOIMAX | ON REQUEST | L 125 mm / ID 10.2 mm / OD 11.2 mm |
| Working Tube with Handle, long Lip | JOIMAX | WTS121602 | L 132 mm / ID 15 mm / OD 16 mm |
| Working Tube, use with reamer | JOIMAX | ON REQUEST | L 120 mm / ID 11.5 mm / OD 12.5 mm |
References
- Ricart, P. H., Gandhi, S. D., Geisinger, J., Baker, K., Park, D. K. Clinical and ct analysis of lumbar spine arthrodesis: Beta-tricalcium phosphate versus demineralized bone matrix. J Am Acad Orthop Surg Glob Res Rev. 2 (9), e024(2018).
- Pholprajug, P., Kotheeranurak, V., Liu, Y., Kim, J. S. The endoscopic lumbar interbody fusion: A narrative review, and future perspective. Neurospine. 20 (4), 1224-1245 (2023).
- Pao, J. L. Biportal endoscopic transforaminal lumbar interbody fusion using double cages: Surgical techniques and treatment outcomes. Neurospine. 20 (1), 80-91 (2023).
- Nakajima, Y., Dezawa, A., Lim, K. T., Wu, P. H. Full-endoscopic posterior lumbar interbody fusion: A review and technical note. World Neurosurg. 189, 418-427.e3 (2024).
- Heo, D. H., Lee, D. C., Kim, H. S., Park, C. K., Chung, H. Clinical results and complications of endoscopic lumbar interbody fusion for lumbar degenerative disease: A meta-analysis. World Neurosurg. 145, 396-404 (2021).
- Kim, H. S., Wu, P. H., Sairyo, K., Jang, I. T. A narrative review of uniportal endoscopic lumbar interbody fusion: Comparison of uniportal facet-preserving trans-kambin endoscopic fusion and uniportal facet-sacrificing posterolateral transforaminal lumbar interbody fusion. Int J Spine Surg. 15 (suppl 3), S72-S83 (2021).
- Kim, H. S., Wu, P. H., Jang, I. T. Technical note on uniportal full endoscopic posterolateral approach transforaminal lumbar interbody fusion with reduction for grade 2 spondylolisthesis. Interdiscipl Neurosurg. 21, 100712(2020).
- Park, M. K., Park, S. A., Son, S. K., Park, W. W., Choi, S. H. Clinical and radiological outcomes of unilateral biportal endoscopic lumbar interbody fusion (ulif) compared with conventional posterior lumbar interbody fusion (plif): 1-year follow-up. Neurosurg Rev. 42 (3), 753-761 (2019).
- Wu, P. H., et al. Uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion with endoscopic disc drilling preparation technique for symptomatic foraminal stenosis secondary to severe collapsed disc space: A clinical and computer tomographic study with technical note. Brain Sci. 10 (6), 373(2020).
- Kim, H. S., et al. Evaluation of two methods (inside-out/outside-in) inferior articular process resection for uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion: Technical note. Brain Sci. 11 (9), 1169(2021).
- Wu, P. H., et al. Prospective cohort study with a 2-year follow-up of clinical results, fusion rate, and muscle bulk for uniportal full endoscopic posterolateral transforaminal lumbar interbody fusion. Asian Spine J. 17 (2), 373-381 (2023).
- Chien, K. T., et al. Optimizing disc and cartilage endplate preparation in full-endoscopic lumbar interbody fusion: An in-depth exploration of surgical instruments with a technique note and narrative review. World Neurosurg. 189, 228-247 (2024).
- Hsu, Y. C., et al. How to prevent nerve root injury in uniportal full endoscopic lumbar fusion surgery? Insights from a cadaveric anatomic study with simulation surgery. Spine. 49 (18), 1301-1310 (2024).
- Zhao, T., Dai, Z., Zhang, J., Huang, Y., Shao, H. Determining the learning curve for percutaneous endoscopic lumbar interbody fusion for lumbar degenerative diseases. J Ortho Surg Res. 18 (1), 193(2023).
- Kim, H. S., Wu, P. H., Jang, I. T. Lumbar endoscopic unilateral laminotomy for bilateral decompression outside-in approach: A proctorship guideline with 12 steps of effectiveness and safety. Neurospine. 17 (Suppl 1), S99-S109 (2020).
- Macnab, I. Negative disc exploration. An analysis of the causes of nerve-root involvement in sixty-eight patients. J Bone Joint Surg Am. 53 (5), 891-903 (1971).
- Antonacci, C. L., et al. A narrative review of endoscopic spine surgery: History, indications, uses, and future directions. J Spine Surg. 10 (2), 295-304 (2024).
- Ali, R., et al. Impact of the learning curve of percutaneous endoscopic lumbar discectomy on clinical outcomes: A systematic review. Interdiscip Neurosurg. 32, 101738(2023).
- Du, Y., et al. Full endoscopic posterolateral transarticular lumbar interbody fusion using transparent plastic working tubes: Technical note and preliminary clinical results. Front Surg. 9, 884794(2022).
- Ito, Z., et al. Bone union rate with autologous iliac bone versus local bone graft in posterior lumbar interbody fusion (plif): A multicenter study. Eur Spine J. 22 (5), 1158-1163 (2013).
- Yoo, J. S., Min, S. H., Yoon, S. H. Fusion rate according to mixture ratio and volumes of bone graft in minimally invasive transforaminal lumbar interbody fusion: Minimum 2-year follow-up. Eur J Orthop Surg Traumatol. 25 (Suppl 1), S183-S189 (2015).
- Wang, J. C., Cao, Z., Li, Z. Z., Zhao, H. L., Hou, S. X. Full-endoscopic lumbar interbody fusion versus minimally invasive transforaminal lumbar interbody fusion with a tubular retractor system: A retrospective controlled study. World Neurosurg. 165, e457-e468 (2022).
- Tsai, P. C., et al. The novel kambin torpedo full-endoscopic lumbar interbody fusion technique: A case series. Eur Spine J. 33 (2), 417-428 (2024).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved