Method Article
Артроскопическая реконструкция верхней капсулы при непоправимых разрывах задневерхней вращательной манжеты плеча с аутологичным трансплантатом Fascia Lata
В этой статье
Резюме
В этом протоколе изложены шаги по реконструкции превосходной капсулы с помощью аутотрансплантата широчайшей фасции, направленной на восстановление стабильности и функции плеча у пациентов с непоправимыми разрывами вращательной манжеты плеча с последующей структурированной послеоперационной реабилитацией для оптимального заживления.
Аннотация
В этом исследовании изучается эффективность реконструкции верхней капсулы (SCR) с использованием аутотрансплантата широкой фасции для лечения непоправимых разрывов вращательной манжеты плеча. Основываясь на нашем опыте и существующей литературе, SCR продемонстрировала многообещающие результаты, обеспечивая улучшенную стабильность плеча, уменьшение боли и профилактику миграции головки плечевой кости. Пациенты, перенесшие SCR с аутотрансплантатом широкой фасции, достигли почти нормального диапазона движений плеча после операции, при этом при рентгенологическом наблюдении наблюдалось сохранение акромио-плечевого расстояния. Были изучены различные модификации трансплантатов, в том числе использование дермальных трансплантатов и длинной головки сухожилия двуглавой мышцы плеча. Тем не менее, исследования показывают, что превосходная толщина и прочность на разрыв аутотрансплантата fascia lata обеспечивают более долговечные результаты. Протокол SCR, подробно описанный в этом исследовании, включает тщательный забор трансплантата, артроскопическое обследование и точную установку трансплантата с помощью шовных анкеров для обеспечения стабильности. Послеоперационный уход включает в себя иммобилизацию с последующей постепенной реабилитацией, способствующей эффективному заживлению и функциональному восстановлению. Этот подход подчеркивает потенциал SCR в качестве ценного лечения активных пациентов с непоправимыми разрывами вращательной манжеты плеча.
Введение
Несмотря на достижения в области медицины, окончательный золотой стандарт лечения массивных непоправимых разрывов вращательной манжеты плеча еще не установлен. Исторически сложилось так, что было опробовано несколько вариантов лечения, включая санацию, частичное восстановление и консервативное лечение 1,2,3,4. В последние годы были внедрены многочисленные инновационные хирургические методики, которые продемонстрировали благоприятные краткосрочные результаты 3,5,6,7,8. Одним из разработанных методов является реконструкция верхней капсулы (SCR), которая была представлена Mihata et al. в 2013году. Основной целью SCR является восстановление верхней стабильности плечевой кости и функции плеча путем предотвращения верхней миграции головки плечевой кости у пациентов с непоправимыми разрывами вращательной манжеты плеча. Примечательно, что SCR был первоначально разработан в Японии, где обратное тотальное эндопротезирование плечевого сустава (RTSA) еще не было одобрено в то время. Этот исторический контекст подчеркивает, что SCR была задумана как суставосохраняющая альтернатива при непоправимых разрывах вращательной манжеты плеча. Биомеханически доказано, что он стабилизирует плечевой сустав и предотвращает проксимальную миграцию головки плечевой кости10. В настоящее время наиболее подходящим показанием к СЦР считаются непоправимые заднепревосходные массивные разрывы вращательной манжеты плеча с 2 стадией по Хамаде или менее. И наоборот, при непоправимых задневерхних массивных разрывах вращательной манжеты плеча с 3 стадией по Хамаде или выше, или когда они сопровождаются непоправимым разрывом подлопаточной мышцы, SCR считается противопоказанной.
В последнее время было разработано несколько модифицированных методов SCR, включающих в себя различные подходы и различные материалы трансплантата, включая использование длинной головки сухожилия двуглавой мышцы плеча (LHBT) или дермальных трансплантатов 11,12,13,14. Тем не менее, биомеханические исследования показывают, что традиционный аутотрансплантат fascia lata обеспечивает превосходную толщину, жесткость и прочность на разрыв трансплантата по сравнению с бесцелевыми дермальными аллотрансплантатами15,16. В этом протоколе мы описываем наш подход с использованием аутологичного трансплантата широчайшей фасции для достижения SCR. Этот метод лучше всего подходит для молодых пациентов с непоправимыми разрывами задневерхней вращательной манжеты плеча со стадией по Хамаде 2 или ниже, где суставосохраняющее лечение имеет приоритет над протезированием.
протокол
Этот протокол был одобрен Институциональным наблюдательным советом Медицинского фонда Чанг Гунг (IRB No 202000604B0), и было получено информированное согласие всех участников.
1. Забор аутотрансплантата тензорной фасции Лата
- Под общей анестезией поместите пациента, первоначально размещенного в боковое положение пролежня, чтобы облегчить забор трансплантата.
- После стандартной стерильной препарации кожи раствором повидон-йода и стерильной драпировки операционного поля с помощью лезвия скальпеля No 10 сделать продольный одиночный разрез длиной примерно 8 см над проксимальным боковым отделом бедра с центром над тензорной широчайшей фасцией. Выполняйте тщательное рассечение через подкожную клетчатку и вниз к широкой фасции с помощью ножниц Метценбаума и электрокоагуляции, обеспечивая при этом тщательный гемостаз.
- Соберите полоску широчайшей фасции размером примерно 4 см в ширину и 12 см в длину с помощью скальпеля и ножниц Метценбаума. (Рисунок 1) Обратите внимание на поддержание равномерной толщины и избегайте травмирования подлежащей мышцы. Заверните привой во влажную марлю, смоченную в физрастворе и отложите в сторону стерильным способом.
- После достижения гемостаза орошают донорский участок стерильным солевым раствором. Закройте глубокие фасции и подкожные слои с помощью прерывистых рассасывающихся швов 1-0 Викрилом. Закройте кожу прерывистыми или подкожными швами с помощью Vicry 2-0 и 3-0 с последующим наложением стерильной компрессионной повязки.
- Переместите пациента в положение шезлонга для подготовки к артроскопической реконструкции верхней капсулы.
2. Артроскопическое исследование
- Создайте пять стандартных артроскопических порталов - задний, передний, латеральный, переднебоковой и заднелатеральный - каждый из которых делается с помощью 5-миллиметрового разреза кожи с помощью лезвия No 11.
- Проводят систематическое артроскопическое обследование для оценки внутрисуставной патологии. Начните со стандартного заднего портала для оценки плечевого сустава и установите передний портал под прямой визуализацией по мере необходимости.
- Осмотрите суставной хрящ головки плечевой кости и суставной кости на предмет хондральных поражений или дегенерации. Осмотрите суставную губу по окружности на предмет отслоения, изнашивания или разрывов, особенно в верхней и задневерхней областях.
- Оцените капсулу сустава на наличие синовита, избыточности или рубцевания. Обратите особое внимание на длинную головку сухожилия двуглавой мышцы плеча (LHBT), в том числе на ее начало в верхней части губы и ее прохождение через биципитальную борозду. Оцените наличие тендинопатии, подвывиха или поражения SLAP (передние и задние поражения верхней губы). (Рисунок 2А).
- В случаях разрывов суставной или верхней полнослойной подлопаточной мышцы используйте двойной шовный анкер, чтобы снова прикрепить сухожилие к следу меньшего бугра.
- Введите артроскопию в субакромиальное пространство для проверки задневерхнего массивного разрыва манжеты.
3. Установка шовных анкеров на суставном и плечевом участках
- Как правило, сильно втянутая манжета хорошо видна через заднебоковой портал. Выполнить тщательную субакромиальную бурсэктомии и санацию культи сухожилия с помощью моторизованной бритвы и радиочастотного устройства через переднебоковые и боковые рабочие порталы.
- Начните с бурсэктомии для улучшения визуализации и рабочего пространства в субакромиальном пространстве. Затем очистите культи сухожилия вращательной манжеты плеча, чтобы удалить изношенную или дегенерированную ткань сухожилия, создавая здоровую кровоточащую поверхность для облегчения заживления трансплантата.
- Выполняйте акромиопластику с помощью заусенца через боковой портал, чтобы выровнять нижнюю поверхность акромиона. Этот шаг помогает увеличить субакромиальное рабочее пространство и снизить риск послеоперационного импинджмента трансплантата. Выполняйте эти подготовительные процедуры, чтобы обеспечить плавное прохождение трансплантата и оптимальную визуализацию во время фиксации трансплантата.
- Создание кровоточащей поверхности путем санации над верхним суставом. Поместите два полношовных анкера диаметром 2,3 мм на передневерхнем и задневерхнем краях сустава. Направляющая для сверла вставляется через рабочий портал, а специальное сверло используется для создания направляющих отверстий. Затем анкеры вставляются и развертываются в соответствии с техникой производителя для обеспечения надежной фиксации на ободе сустава. (Рисунок 2B,C).
- Декортикация и демонстрация большего количества бугристого следа. Вставьте два дополнительных шовных анкера на хрящевом краю надостного пятна, чтобы обеспечить полное покрытие дефекта (Рисунок 2D).
- Извлеките все швы к боковому порталу, чтобы облегчить их последующее прохождение через трансплантат.
4. Подготовка привоя
- Сложите аутотрансплантат широкой фасции в пластырь размером 3 см в ширину и 4 см в длину. Убедитесь, что толщина трансплантата составляет от 6 мм до 8 мм (Рисунок 3A, B).
- Наложите несколько швов Кракова и матраса вдоль медиального и латерального краев трансплантата с помощью рассасывающихся плетеных швов No 2. Такая конфигурация помогает предотвратить переворачивание трансплантата во время артроскопического введения и позволяет лучше контролировать ориентацию трансплантата во время фиксации.
- Удлините боковой портал на 2 мм, как в верхнюю, так и в нижнюю сторону, чтобы обеспечить более плавное прохождение трансплантата (Рисунок 3C).
5. Введение трансплантата в субакромиальное пространство
- Пропустите предварительно нагруженные высокопрочные нерассасывающиеся шовные нити No 2 из двух цельношовных анкеров на стороне сустава и двух на плечевой стороне через соответствующие медиальный и латеральный края трансплантата соответственно. Убедитесь, что все швы наложены на расстоянии не менее 5 мм от края трансплантата (Рисунок 3C).
- Вводите трансплантат через боковой портал контролируемым образом. Чтобы предотвратить запутывание швов, используйте толкатель узла, чтобы последовательно натягивать и направлять каждую прядь шовной нити во время продвижения трансплантата. Эта методика помогает сохранить правильную ориентацию швов и способствует плавной доставке трансплантата в суставное пространство.
- Завяжите швы с конфигурацией матраса от суставных анкеров после подтверждения правильного расположения трансплантата на стороне сустава. Затем завяжите швы с конфигурацией матраса от края хряща, чтобы закрепить трансплантат на надостном пятне (Рисунок 3D).
- Вставьте два анкера без узлов на боковом крае бугристости, используя двухрядную технику, чтобы закрепить привой на месте (Рисунок 3E).
- Правильное натяжение трансплантата имеет решающее значение для восстановления превосходной стабильности плечевой кости при SCR. Во время фиксации трансплантата поддерживайте плечелопаточный сустав примерно под углом отведения 45° для оптимизации натяжения трансплантата. Эта позиция основана на биомеханических данных, когда фиксация, выполненная под углом от 15° до 45° отведения руки, дает благоприятные результаты для аутологичных трансплантатов широкой фасции17.
- Выполните боковое наложение швов между аутотрансплантатом широкой фасции и нативным сухожилием подостной мышцы для усиления задней силовой пары. Используйте изогнутый шовный крючок, чтобы облегчить прохождение швов как через толстый аутотрансплантат, так и через сухожилие подостной мышцы.
- Наложите 1-2 прерывистых стежка вдоль бокового края, чтобы обеспечить прочную интеграцию мягких тканей. Закройте весь открытый след комплексом трансплантат-сухожилие (рис. 3F). Закройте раны нейлоновыми швами 3-0.
6. Послеоперационный уход
- Наложите на пациента отводящий корсет для иммобилизации операционной руки на срок 6 недель. Во время этого периода иммобилизации удерживайте руку под углом отведения под углом 45° для поддержки заживления.
- Через 6 недель начните реабилитацию с пассивных упражнений и упражнений с активной помощью, уделяя особое внимание поднятию лопаточной плоскости, или капсуле. Постепенный переход от пассивных движений к более активным упражнениям является ключом к предотвращению ранней нагрузки на восстановление.
- К 8 неделям после операции введите укрепляющие упражнения, нацеленные как на мышцы вращательной манжеты плеча, так и на стабилизаторы лопатки.
- Начните активное движение примерно через 12 недель после операции, при условии, что пациенты достигли почти полного диапазона пассивных движений. Такая прогрессия обеспечивает защиту реконструкции и способствует функциональному восстановлению.
Результаты
Через 1 год после операции у пациентов, которым была выполнена SCR по вышеупомянутой методике, наблюдалось практически нормальное восстановление объема движений плечевого сустава, включая сгибание вперед, наружное вращение и внутреннее вращение (рис. 4А). Рентгенологическое наблюдение в тот же момент времени показало, что акромиальное плечевое расстояние (AHD) также хорошо поддерживается. (Рисунок 4В).
Основываясь на нашей опубликованной серии, пациенты, перенесшие SCR с аутотрансплантатом широкой фасции, показали значительное улучшение функции плеча и стабильности сустава после минимального 2-летнего наблюдения. Функциональные баллы, в том числе Американских хирургов плечевого и локтевого суставов (ASES), Калифорнийского университета в Лос-Анджелесе (UCLA) и Quick-DASH, значительно улучшились, что свидетельствует об успешном восстановлении подвижности и силы плеча. В частности, сгибание вперед увеличилось с 75,6° до 157,2°, а внешнее вращение улучшилось с 33,3° до 53,3°, продемонстрировав значительное увеличение диапазона движений. Рентгенологически AHD увеличилась в среднем с 6,1 мм до операции до 8,5 мм при наблюдении, что свидетельствует об эффективной профилактике верхней миграции головки плечевой кости. Благоприятные клинические результаты подтверждают целесообразность применения этого подхода в суставосохраняющей хирургии плечевого сустава18.
5-летнее наблюдение за СЦР Mihata et al. также показало значительное долгосрочное улучшение функции и облегчение боли. Функция плеча, измеренная по шкалам ASES и Японской ортопедической ассоциации (JOA), значительно увеличилась, при этом активное возвышение улучшилось с 85° до 151°, а внешнее вращение с 27° до 41°. Уровень боли, измеряемый по визуальной аналоговой шкале (ВАШ), заметно снизился с 6,9 до 0,9. Кроме того, 92% пациентов вернулись к работе, а 100% возобновили занятия спортом. Результаты рентгенографии показали, что SCR эффективно поддерживает AHD, предотвращая миграцию головки плечевой кости и сохраняя стабильность суставов. Целостность трансплантата была ключевой, так как пациенты с интактными трансплантатами избегали прогрессирования артропатической манжеты, в то время как у пациентов с разрывами трансплантата развивалась тяжелая артропатия19. Эти результаты подтверждают, что SCR является долговечным, сохраняющим суставы вариантом для активных пациентов с непоправимыми разрывами вращательной манжеты плеча, улучшая функцию и уменьшая боль в долгосрочной перспективе.
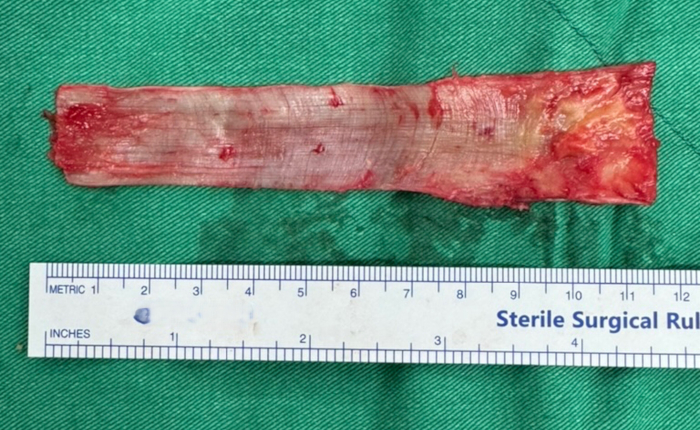
Рисунок 1: Забор аутологичного тензорного трансплантата фасции. Трансплантат с тензорной фасцией размером примерно 4 см в ширину и 12 см в длину. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.

Рисунок 2: Шовные анкеры на суставной и плечевой кость. (A) Артроскопическое исследование с заднего портала; При необходимости подлопаточная мышца ремонтируется. (В, В) При просмотре с заднебокового портала два шовных анкера размещены в задневерхней и передневерхней частях сустава. (D) После адекватной декортикации два шовных якоря были вставлены на хрящевой крае надостного пятна. Сокращения: SSC = subscapularis; G = сустав; H = плечевая кость; FT = отпечаток ноги. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
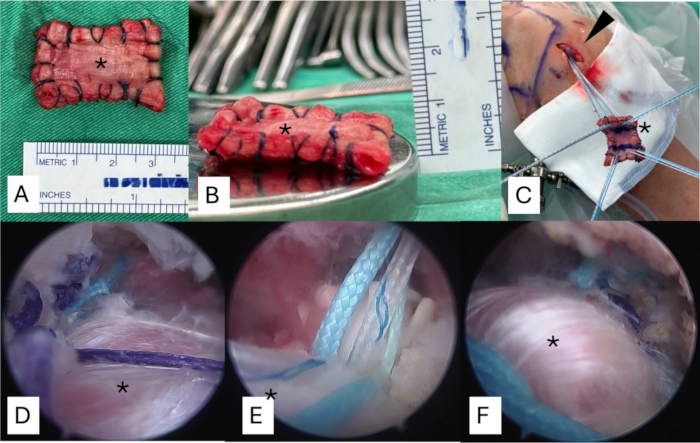
Рисунок 3: Подготовка аутотрансплантата широкой фасции до соответствующей толщины и перемещение трансплантата в субакромиальное пространство. (А) Трансплантат сворачивается в пластырь размером 3 см в ширину и 4 см в длину. (B) Толщина трансплантата должна составлять от 6 мм до 8 мм. (C) Швы от анкеров пропускаются через каждую сторону трансплантата, а затем переносятся в субакромиальное пространство из бокового портала. (D) Швы от суставных анкеров надежно завязываются сначала после подтверждения правильного расположения трансплантата на суставной стороне. (E) Два якоря без узлов помещаются на боковом крае бугристости. (F) Трансплантат окончательно закрепляется с помощью техники шовного моста, обеспечивая полное покрытие области массивного разрыва. На астероиде видна фасция лата аутотрансплантата. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
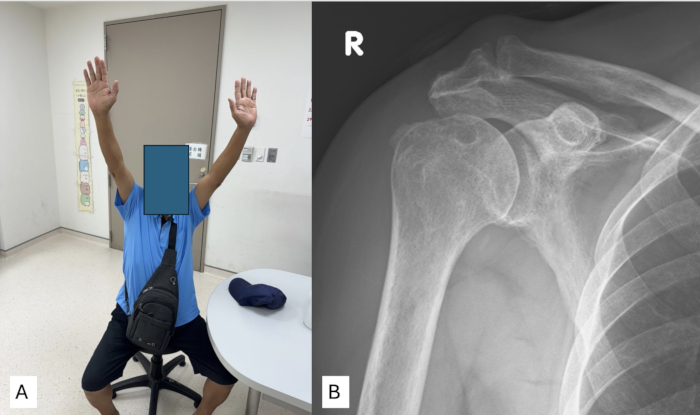
Рисунок 4: Послеоперационные результаты для пациента, которому была проведена реконструкция верхней капсулы с использованием аутотрансплантата широкой фасции. (A) Физикальное обследование через 1 год показывает, что активный диапазон движений пациента почти вернулся к нормальному уровню. (B) Рентгенография переднезаднего плеча (АП) через 1 год демонстрирует стабильное поддержание акромиоплечевого расстояния после операции. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
Обсуждение
С момента своего появления Mihata et al. в 2013 году, SCR претерпел различные изменения, в частности, в выборе привитых материалов, которые претерпели значительные изменения. Вероятно, это одна из причин непоследовательных клинических исходов, наблюдаемых в предыдущей литературе в отношении SCR20. Предыдущие исследования Михаты показали, что использование аутотрансплантата широкой фасции обеспечивает значительные биомеханические преимущества в предотвращении верхней миграции головки плечевой кости и снижении субакромиального контактного давления10,16. Кроме того, было показано, что по сравнению с аутотрансплантатами широкой фасции, использование однослойного дермального трансплантата менее эффективно из-за его недостаточной толщины. Другими словами, критически важна толщина трансплантата, что является одним из ключевых преимуществ использования тензорной широчайшей фасции. Помимо толщины, широчайшая фасция также обладает превосходной жесткостью. В экспериментах Mihata et al. было обнаружено, что дермальные аллотрансплантаты, используемые в SCR, могут удлиняться до 15% после всего лишь нескольких физиологических движений плеча, в то время как трансплантаты fascia lata не демонстрируют этогоудлинения. Это также может объяснить частые неудачи дермального трансплантата, о которых сообщалось в предыдущих клинических исходах12. Таким образом, мы описали хирургическую технику и подход с использованием трансплантата широкой фасции для достижения благоприятных клинических результатов при SCR. Наиболее важным этапом в этой процедуре является получение трансплантата достаточной толщины, и особое внимание должно быть уделено обеспечению достаточной длины и ширины трансплантата во время первоначального забора широкой фасции.
Как упоминалось ранее, в последние годы наблюдались многочисленные вариации методов SCR 11,13,18,22,23. В дополнение к дермовому трансплантату, который показал изменчивый прогноз, аутологичный LHBT является еще одним широко распространенным вариантом трансплантата. Использование LHBT, также известное как китайский способ, претерпело различные модификации с момента его появления в 2017 году11,22. Эти вариации включают в себя различные техники маршрутизации, а также комбинации с широчайшей фасцией и дермальными трансплантатами13. Сухожильный трансплантат бицепса также продемонстрировал многообещающие результаты; Тем не менее, клинические данные, напрямую сравнивающие его с трансплантатом Fascia Lata, остаются ограниченными, что подчеркивает необходимость дальнейших исследований.
Несмотря на то, что использование широчайшей фасции при СЧР является хорошо зарекомендовавшей себя процедурой и продемонстрировала отличные средне- и долгосрочные результаты в отчетах Mihata et al.9,19, она все же имеет определенные ограничения. Во-первых, забор широкой фасции может привести к заболеваемости донорского участка, включая боль и осложнения в месте забора. В исследовании, проведенном Ângelo et al., оценивалась эта заболеваемость у 15 пациентов в среднем за 2,5 года наблюдения. Они сообщили, что 20% пациентов испытывали легкую боль в донорской области, а 13,3% имели легкую гипестезию бедра. Важно отметить, что ни один пациент не сообщил о функциональном дефиците или неудовлетворенности, связанных с донорским участком24. Кроме того, аутотрансплантаты широкой фасции могут различаться по толщине и качеству, что потенциально может повлиять на производительность трансплантата. Качество трансплантата может определить, являются ли результаты операции SCR воспроизводимыми. Кроме того, широкая фасция требует более тщательной подготовки и хирургического вмешательства по сравнению с альтернативными трансплантатами, такими как дермальные аллотрансплантаты. Эти факторы усугубляют проблемы в клинической практике. Таким образом, следование установленному протоколу при использовании широчайшей фасции для достижения благоприятных результатов имеет важное значение, что является ключевой целью, изложенной в этой статье.
По сравнению с традиционными методами лечения массивных непоправимых разрывов вращательной манжеты плеча, SCR выделяется как суставосохраняющий метод, обеспечивающий пациентам эффективное обезболивание и восстановление диапазона движений. Этот метод направлен на восстановление стабильности плечевой кости путем реконструкции верхней капсулы, которая, в свою очередь, предотвращает верхнюю миграцию головки плечевой кости, тем самым еще больше задерживая прогрессирование артропатии манжеты. В будущем может появиться больше исследований, сочетающих различные хирургические техники, и сравнение этих различных подходов станет важным направлением для дальнейших исследований.
Раскрытие информации
Авторы не сообщают о конфликтах интересов или раскрытии финансовой информации, связанных с этой работой.
Благодарности
Авторы выражают благодарность Министру науки и технологий Тайваня и Мемориальному госпиталю Линкоу Чанг Гунг за финансовую поддержку данного исследования (Грант: MOST 111-2628-B-182A-016, NSTC112-2628-B-182A-002, CMRPG5K0092, CMRPG3M2032, CMRPG5K021, SMRPG3N0011)
Материалы
| Name | Company | Catalog Number | Comments |
| Footprint knotless PEEK suture anchor | Smith & Nephew, Andover, MA | Two 4.5 mm anchors for lateral row fixation over humeral site | |
| Glenoid and humerus anchors | Stryker | Iconix | All-suture anchor |
| Iconix suture anchor | Stryker Endoscopy, San Jose, CA | Two 2.3 mm anchors for glenoid site and two 2.3 mm anchors for medial row fixation over humeral site | |
| Lateral row anchor | Smith & Nephew | Footprint Ultra | For Future-bridge repair |
Ссылки
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеThis article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены