Method Article
שחזור קפסולה מעולה ארתרוסקופי לקרעים בלתי הפיכים בשרוול המסובב Posterosuperior עם שתל Fascia Lata אוטולוגי
In This Article
Summary
פרוטוקול זה מתאר את השלבים לשחזור קפסולה מעולה עם השתלה אוטומטית של פאשיה לאטה, במטרה להחזיר את יציבות הכתף ותפקודה בחולים עם קרעים בלתי הפיכים בשרוול המסובב, ולאחר מכן שיקום מובנה לאחר הניתוח לריפוי מיטבי.
Abstract
מחקר זה בוחן את היעילות של שחזור קפסולה מעולה (SCR) באמצעות השתלה אוטומטית של פאשיה לאטה לטיפול בקרעים בלתי הפיכים בשרוול המסובב. בהתבסס על הניסיון והספרות הקיימת, SCR הוכיחה תוצאות מבטיחות, המציעה יציבות כתפיים משופרת, כאב מופחת ומניעת נדידת ראש עצם הזרוע. חולים שעברו SCR עם השתלה אוטומטית של פאשיה לאטה השיגו טווח תנועה כמעט נורמלי של הכתף לאחר הניתוח, עם מרחק אקרומיו-הומרלי שנצפה במעקבים רדיוגרפיים. נחקרו שינויים שונים בשתלים, כולל שימוש בשתלים עוריים והראש הארוך של גיד הזרוע. עם זאת, מחקרים מצביעים על כך שהעובי וחוזק המתיחה המעולים של fascia lata autograft תומכים בתוצאות עמידות יותר. פרוטוקול ה-SCR המפורט במחקר זה כולל קצירת שתלים קפדנית, בדיקה ארתרוסקופית ומיקום מדויק של השתל עם עוגני תפרים כדי להבטיח יציבות. הטיפול לאחר הניתוח כולל קיבוע ואחריו שיקום הדרגתי, המקדם ריפוי יעיל והתאוששות תפקודית. גישה זו מדגישה את הפוטנציאל של SCR כטיפול רב ערך לחולים פעילים עם קרעים בלתי הפיכים בשרוול המסובב.
Introduction
למרות ההתקדמות במדע הרפואה, טרם נקבע תקן זהב מוחלט לטיפול בקרעים מסיביים ובלתי ניתנים לתיקון בשרוול המסובב. מבחינה היסטורית, נוסו מספר אפשרויות טיפול, כולל ניתוח, תיקון חלקי וניהול שמרני 1,2,3,4. בשנים האחרונות הוצגו טכניקות כירורגיות חדשניות רבות והוכיחו תוצאות חיוביות לטווח קצר 3,5,6,7,8. אחת הטכניקות שפותחו היא שחזור קפסולה מעולה (SCR), שהוצגה על ידי Mihata et al. בשנת 20139. המטרה העיקרית של SCR היא להחזיר את היציבות הגלנוהומרלית המעולה ואת תפקוד הכתף על ידי מניעת נדידה מעולה של ראש עצם הזרוע בחולים עם קרעים בלתי הפיכים בשרוול המסובב. יש לציין כי SCR פותח במקור ביפן, שם טרם אושר ניתוח מפרק כתף הפוך (RTSA) באותה תקופה. הקשר היסטורי זה מדגיש כי SCR נועד כחלופה משמרת מפרקים לקרעים בלתי הפיכים בשרוול המסובב. הוכח ביומכנית כמייצב את המפרק הגלנו-הומרלי ומונע נדידה פרוקסימלית של ראש עצם הזרוע10. נכון לעכשיו, האינדיקציה המתאימה ביותר ל-SCR נחשבת לקרעים בלתי הפיכים בשרוול המסובב המסיבי עם Hamada שלב 2 או פחות. לעומת זאת, עבור קרעים בלתי הפיכים בשרוול המסובב המסיבי האחורי עם Hamada שלב 3 ומעלה, או כאשר הם מלווים בקרע תת-שכמה בלתי הפיך, SCR נחשב כהתווית נגד.
לאחרונה פותחו מספר טכניקות SCR מותאמות, המשלבות גישות שונות וחומרי השתלה שונים, כולל שימוש בראש הארוך של גיד הזרוע (LHBT) או שתלים עוריים 11,12,13,14. עם זאת, מחקרים ביומכניים מצביעים על כך שהשתל האוטומטי המסורתי של fascia lata מספק עובי שתל מעולה, קשיחות וחוזק מתיחה בהשוואה להשתלות עור א-תאיות15,16. בפרוטוקול זה, אנו מתארים את הגישה שלנו באמצעות שתל פאשיה לאטה אוטולוגי להשגת SCR. שיטה זו מתאימה ביותר לחולים צעירים יותר עם קרעים בלתי הפיכים בשרוול המסובב עם שלב 2 או פחות, כאשר טיפול משמר מפרקים מקבל עדיפות על פני החלפת תותבת.
Protocol
פרוטוקול זה אושר על ידי מועצת הביקורת המוסדית של הקרן הרפואית צ'אנג גונג (IRB מס' 202000604B0), והתקבלה הסכמה מדעת מכל המשתתפים.
1. קצירת השתל האוטומטי של Tensor Fascia Lata
- בהרדמה כללית, הנח את המטופל בתחילה במצב דקוביטוס לרוחב כדי להקל על קצירת השתל.
- לאחר הכנה סטרילית סטנדרטית של העור עם תמיסת פובידון-יוד וכיסוי סטרילי של שדה הניתוח, בצע חתך בודד אורכי באורך של כ -8 ס"מ מעל הירך הצדדית הפרוקסימלית, במרכזו מעל הטנזור פאסיה לאטה, באמצעות להב אזמל מס' 10. יש לבצע חיתוך זהיר דרך הרקמה התת עורית ועד לפאשיה לאטה באמצעות מספריים של מצנבאום וצריבה חשמלית, תוך הקפדה על המוסטזיס מוקפד.
- קצרו רצועה של הפאשיה לאטה ברוחב של כ-4 ס"מ ובאורך של 12 ס"מ בעזרת אזמל ומספריים של מצנבאום. (איור 1) שימו לב לשמור על עובי אחיד ולהימנע מפגיעה בשריר הבסיסי. עוטפים את השתל בגזה לחה ספוגה במי מלח ומניחים בצד בצורה סטרילית.
- לאחר השגת המוסטזיס, יש להשקות את האתר התורם בתמיסת מלח סטרילית. סגור את הפאשיה העמוקה ואת השכבות התת עוריות באמצעות תפרים נספגים מופרעים עם 1-0 ויקריל. סגור את העור עם תפרים קטועים או תת עוריים באמצעות 2-0 ו-3-0 Vicry, ולאחר מכן מריחת חבישה דחיסה סטרילית.
- מקם מחדש את המטופל בתנוחת כיסא החוף כהכנה לשחזור קפסולה מעולה ארתרוסקופית.
2. בדיקה ארתרוסקופית
- צור חמישה פורטלים ארתרוסקופיים סטנדרטיים - אחוריים, קדמיים, רוחביים, אנטרולטרליים ואחוריים - כל אחד מהם עשוי עם חתך עור של 5 מ"מ באמצעות להב מס' 11.
- בצע בדיקה ארתרוסקופית שיטתית להערכת פתולוגיה תוך מפרקית. התחל עם פורטל אחורי סטנדרטי כדי להעריך את המפרק הגלנוהומרלי והקים פורטל קדמי תחת הדמיה ישירה לפי הצורך.
- בדוק את הסחוס המפרקי של ראש עצם הזרוע והגלנואיד לאיתור נגעים כונדרליים או ניוון. בדוק את הלברום הגלנואיד בהיקף לאיתור ניתוק, שחיקה או קרעים, במיוחד באזורים העליונים והאחוריים.
- הערך את קפסולת המפרק עבור כל סינוביטיס, יתירות או צלקת. שימו לב במיוחד לראש הארוך של גיד הזרוע (LHBT), כולל מקורו בלברום העליון ומסלולו דרך החריץ הדו-ציפי. להעריך נגעי גידים, תת-לוקסציה או SLAP (לברום עליון קדמי ואחורי). (איור 2A).
- במקרים של קרעים תת-שכמה בעובי מלא של צד מפרקי או עליון, השתמש בעוגן תפר כפול כדי לחבר מחדש את הגיד בחזרה לטביעת הרגל של השחפת הפחותה.
- הכנס ארתרוסקופיה לחלל התת-אקרומיאלי כדי לבדוק את קרע השרוול המסיבי האחורי.
3. הצבת עוגני תפרים באתרי הגלנואיד והזרוע
- בדרך כלל, ניתן לראות בבירור את השרוול הנסוג בצורה חמורה דרך השער האחורי. בצע כריתת בורסה תת-אקרומיאלית יסודית והסרת גדם גידים באמצעות מכונת גילוח ממונעת ומכשיר תדר רדיו דרך פורטלי העבודה האנטרולטרליים והרוחביים.
- התחל עם בורסקטומיה כדי לשפר את ההדמיה ומרחב העבודה בחלל התת-אקרומיאלי. לאחר מכן, הסר את גדמי גיד השרוול המסובב כדי להסיר רקמת גיד מרופטת או מנוונת, וליצור משטח דימום בריא כדי להקל על ריפוי השתל.
- בצע אקרומיופלסטיקה באמצעות קוץ דרך השער הצדדי כדי לשטח את המשטח התחתון של האקרומיון. שלב זה עוזר להגדיל את שטח העבודה התת-אקרומיאלי ולהפחית את הסיכון לפגיעה בשתל לאחר הניתוח. בצע הליכי הכנה אלה כדי להבטיח מעבר חלק של השתל והדמיה אופטימלית במהלך קיבוע השתל.
- צור משטח דימום על ידי פירוק מעל הגלנואיד המעולה. הנח שני עוגנים בגודל 2.3 מ"מ בשוליים הקדמיים והאחוריים של הגלנואיד. מוביל מקדחה מוכנס דרך שער העבודה, ומקדחה ייעודית משמשת ליצירת חורי טייס. לאחר מכן העוגנים מוכנסים ונפרסים על פי טכניקת היצרן כדי להבטיח קיבוע בטוח בשפת הגלנואיד. (איור 2B,C).
- לקשט ולחשוף את טביעת הרגל הגדולה יותר של השחפת. הכנס שני עוגני תפר נוספים בשולי הסחוס של טביעת הרגל הסופרספינטוס כדי להבטיח כיסוי מלא של פגמים (איור 2D).
- אחזר את כל התפרים לפורטל הרוחבי כדי להקל על מעברם לאחר מכן דרך השתל.
4. הכנת השתל
- קפלו את השתל האוטומטי של הפאשיה לאטה לטלאי ברוחב 3 ס"מ ובאורך 4 ס"מ. ודא שעובי השתל הוא בין 6 מ"מ ל-8 מ"מ (איור 3A,B).
- הנח מספר תפרי קרקוב ומזרן לאורך הקצוות המדיאליים והרוחביים של השתל באמצעות תפרים קלועים נספגים מס' 2. תצורה זו מסייעת במניעת היפוך השתל במהלך החדרה ארתרוסקופית ומאפשרת שליטה טובה יותר בכיוון השתל במהלך הקיבוע.
- הרחב את השער הצדדי ב-2 מ"מ, הן בעליונות והן בנחות, כדי להקל על מעבר השתל חלק יותר (איור 3C).
5. החדרת השתל לחלל התת-אקרומיאלי
- העבירו את התפרים הבלתי נספגים מס' 2 בעלי חוזק גבוה משני עוגני התפרים בצד הגלנואיד והשניים בצד הזרוע דרך הקצוות המדיאליים והרוחביים המתאימים של השתל, בהתאמה. ודא שכל התפרים מועברים לפחות 5 מ"מ מקצה השתל (איור 3C).
- הכנס את השתל דרך השער הרוחבי בצורה מבוקרת. כדי למנוע הסתבכות תפרים, השתמש בדוחף קשר כדי למתוח ברצף ולהנחות כל גדיל תפר במהלך התקדמות השתל. טכניקה זו מסייעת בשמירה על כיוון תפרים תקין ומקלה על העברת השתל החלקה לחלל המפרק.
- קשרו את התפרים בתצורת המזרן מעוגני הגלנואיד לאחר אישור המיקום הנכון של השתל בצד הגלנואיד. לאחר מכן, קשרו את התפרים בתצורת מזרן משולי הסחוס כדי להדק את השתל על טביעת הרגל של הסופרספינטוס (איור 3D).
- הכנס שני עוגנים ללא קשרים בקצה הצדדי של השחפת, תוך שימוש בטכניקת שורה כפולה כדי לאבטח את השתל במקומו (איור 3E).
- מתיחת השתל הנכונה היא קריטית להחזרת היציבות הגלנוהומרלית המעולה ב-SCR. במהלך קיבוע השתל, שמור על המפרק הגלנוהומרלי בכ-45 מעלות של חטיפה כדי לייעל את מתח השתל. עמדה זו מבוססת על הראיות הביומכניות שדווחו כאשר קיבוע שנעשה ב-15 עד 45 מעלות של חטיפת זרוע מניב תוצאות חיוביות עבור שתלי פאשיה לאטה אוטולוגיים17.
- בצע תפירה מצד לצד בין ה-fascia lata autograft לגיד ה-infraspinatus המקורי כדי לשפר את צמד הכוח האחורי. השתמש בוו תפר מעוקל כדי להקל על מעבר התפרים הן דרך השתל האוטומטי העבה והן דרך גיד האינפראספינטוס.
- הנח 1-2 תפרים קטועים לאורך הקצה הצדדי כדי להבטיח אינטגרציה חזקה של רקמות רכות. עטוף את כל טביעת הרגל החשופה על ידי קומפלקס השתל-גיד (איור 3F). סגור את הפצעים עם 3-0 תפרי ניילון.
6. טיפול לאחר הניתוח
- שים סד חטיפה על המטופל כדי לשתק את הזרוע הניתוחית למשך 6 שבועות. במהלך תקופת קיבוע זו, שמור על הזרוע ב-45 מעלות של חטיפה כדי לתמוך בריפוי.
- לאחר 6 שבועות, התחל בשיקום עם תרגילים פסיביים ואקטיביים, במיוחד תוך התמקדות בהגבהת מישור השכם, או scaption. התקדמות הדרגתית מתנועות פסיביות לתרגילים בסיוע פעיל יותר היא המפתח למניעת עומס מוקדם על התיקון.
- עד 8 שבועות לאחר הניתוח, הציגו תרגילי חיזוק, המכוונים הן לשרירי השרוול המסובב והן למייצבי עצם השכמה.
- התחל תנועה אקטיבית כ-12 שבועות לאחר הניתוח, בתנאי שהמטופלים השיגו טווח תנועה פסיבי כמעט מלא. התקדמות זו מבטיחה הגנה על השחזור תוך הקלה על התאוששות תפקודית.
תוצאות
שנה לאחר הניתוח, מטופלים שעברו SCR בטכניקה הנ"ל הראו התאוששות כמעט נורמלית של טווח התנועה של מפרק הכתף, כולל כיפוף קדימה, סיבוב חיצוני וסיבוב פנימי (איור 4A). מעקב רדיוגרפי באותה נקודת זמן הראה שגם המרחק האקרומיו-הומרלי (AHD) נשמר היטב. (איור 4B).
בהתבסס על הסדרה שפורסמה שלנו, מטופלים שעברו SCR עם השתלה אוטומטית של פאשיה לאטה הראו שיפורים משמעותיים בתפקוד הכתף וביציבות המפרקים לאחר מעקב של שנתיים לפחות. הציונים התפקודיים, כולל מנתחי כתף ומרפק אמריקאים (ASES), אוניברסיטת קליפורניה-לוס אנג'לס (UCLA) וציוני Quick-DASH, השתפרו משמעותית, מה שמצביע על שחזור מוצלח של ניידות וחוזק הכתפיים. באופן ספציפי, כיפוף קדימה גדל מ-75.6 מעלות ל-157.2 מעלות, והסיבוב החיצוני השתפר מ-33.3 מעלות ל-53.3 מעלות, מה שמדגים רווחים משמעותיים בטווח התנועה. מבחינה רדיוגרפית, ה-AHD עלה מממוצע של 6.1 מ"מ לפני הניתוח ל-8.5 מ"מ במעקב, מה שמרמז על מניעה יעילה של נדידה עליונה של ראש עצם הזרוע. התוצאות הקליניות החיוביות מחזקות את ההיתכנות של גישה זו בניתוחי כתף משמרי מפרקים18.
המעקב של Mihata et al. במשך 5 שנים על SCR הראה גם שיפורים משמעותיים לטווח ארוך בתפקוד ובשיכוך כאבים. תפקוד הכתפיים, כפי שנמדד על ידי ציוני ASES והאגודה האורתופדית היפנית (JOA), גדל באופן משמעותי, כאשר הגובה הפעיל השתפר מ-85° ל-151° והסיבוב החיצוני מ-27° ל-41°. רמות הכאב, שנמדדו על ידי הסולם האנלוגי החזותי (VAS), ירדו באופן ניכר מ-6.9 ל-0.9. בנוסף, 92% מהמטופלים חזרו לעבודה, ו-100% חזרו לפעילות ספורטיבית. תוצאות רדיוגרפיות הצביעו על כך ש-SCR שמר ביעילות על AHD, מונע נדידת ראש עצם הזרוע ושומר על יציבות המפרקים. שלמות השתל הייתה המפתח, שכן חולים עם שתלים שלמים נמנעו מהתקדמות של ארתרופתיה של קרע בשרוול, בעוד שחולים עם קרעים בשתלים פיתחו ארתרופתיה חמורה19. ממצאים אלה תומכים ב-SCR כאופציה עמידה ומשמרת מפרקים עבור חולים פעילים עם קרעים בלתי הפיכים בשרוול המסובב, משפרים את התפקוד ומפחיתים כאב בטווח הארוך.
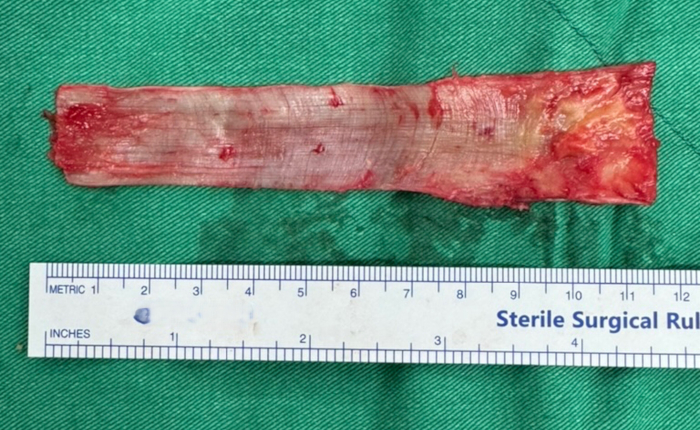
איור 1: שתל טנזור פאשיה לאטה אוטולוגי שנקצר. שתל טנזור פאסיה לאטה ברוחב של כ-4 ס"מ ואורך של 12 ס"מ. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.

איור 2: עוגני תפרים באתרי הגלנואיד והזרוע. (A) בדיקה ארתרוסקופית מהפורטל האחורי; תת-עצם השכמה מתוקנת במידת הצורך. (ב, ג) במבט מהשער האחורי, שני עוגני תפרים ממוקמים בהיבטים האחוריים והקדמיים של הגלנואיד. (ד) לאחר קישוט נאות, הוכנסו שני עוגני תפרים בשולי הסחוס של טביעת הרגל הסופרספינטוס. קיצורים: SSC = subscapularis; G = גלנואיד; H = עצם הזרוע; FT = טביעת רגל של supraspinatus. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
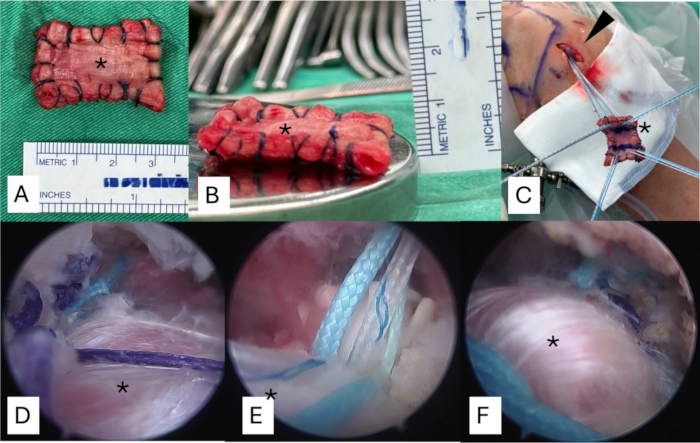
איור 3: הכנת השתל האוטומטי של פאשיה לאטה לעובי המתאים והעברת השתל לחלל התת-אקרומיאלי. (A) השתל מקופל לטלאי ברוחב 3 ס"מ ובאורך 4 ס"מ. (B) עובי השתל צריך להיות בין 6 מ"מ ל-8 מ"מ. (C) התפרים מהעוגנים מועברים דרך כל צד של השתל ואז מועברים לחלל התת-אקרומיאלי מהשער הרוחבי. (ד) התפרים מעוגני הגלנואיד נקשרים היטב תחילה לאחר אישור המיקום הנכון של השתל בצד הגלנואיד. (E) שני עוגנים ללא קשרים ממוקמים בקצה הצדדי של השחפת. (F) השתל מאובטח לבסוף בטכניקת גשר תפרים, מה שמבטיח כיסוי מלא של אזור הקרע המסיבי. האסטרואיד מראה את ה-fascia lata autograft. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
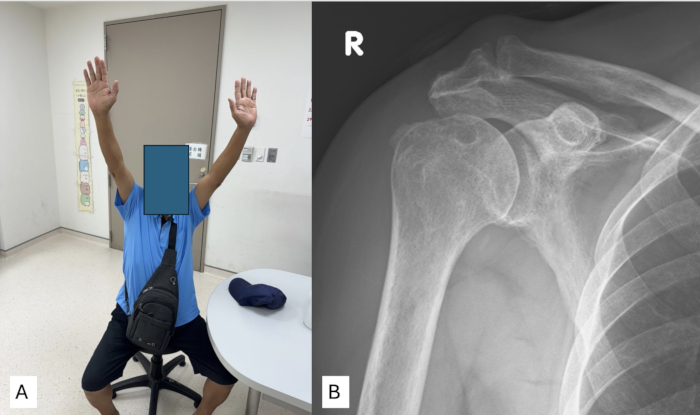
איור 4: תוצאות לאחר הניתוח עבור המטופל שעבר שחזור קפסולה מעולה באמצעות השתלה אוטומטית של פאשיה לאטה. (A) בדיקה גופנית לאחר שנה מראה שטווח התנועה הפעיל של המטופל כמעט חזר לרמות נורמליות. (B) צילום רנטגן של הכתף הקדמית-אחורית (AP) לאחר שנה אחת מדגים שמירה יציבה על המרחק האקרומיו-הומרלי לאחר הניתוח. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
Discussion
מאז הצגתו על ידי Mihata et al. בשנת 2013, SCR עבר פיתוחים שונים, במיוחד בבחירת חומרי השתל, שראו שונות משמעותית. זו ככל הנראה אחת הסיבות לתוצאות הקליניות הלא עקביות שנצפו בספרות קודמת לגבי SCR20. מחקרים קודמים של Mihata הראו כי שימוש ב-fascia lata autograft מספק יתרונות ביומכניים משמעותיים במניעת נדידה מעולה של ראש עצם הזרוע והפחתת לחץ המגע התת-אקרומיאלי10,16. יתר על כן, הוכח כי בהשוואה להשתלות אוטומטיות של פאשיה לאטה, שימוש בשתל עורי חד-שכבתי פחות יעיל בשל עוביו הלא מספיק16. במילים אחרות, עובי השתל חשוב ביותר, וזה אחד היתרונות המרכזיים של השימוש ב-tensor fascia lata. מלבד העובי, הפאשיה לאטה הוכחה גם כבעלת קשיחות מעולה. בניסויים של Mihata et al., נמצא כי השתלות עור המשמשות ב-SCR יכולות להתארך עד 15% לאחר כמה תנועות כתף פיזיולוגיות בלבד, בעוד ששתלי פאשיה לאטה אינם מציגים התארכות זו21. זה עשוי גם להסביר את הכשלים התכופים בהשתלת עור שדווחו בתוצאות קליניות קודמות12. לפיכך, תיארנו את הטכניקה והגישה הכירורגית באמצעות שתל פאשיה לאטה כדי להשיג תוצאות קליניות חיוביות ב-SCR. השלב הקריטי ביותר בהליך זה הוא השגת שתל בעובי מספיק, ויש להקדיש תשומת לב מיוחדת להבטחת אורך ורוחב נאותים של השתל במהלך הקציר הראשוני של הפאשיה לאטה.
כפי שצוין קודם לכן, היו וריאציות רבות בטכניקות SCR בשנים האחרונות 11,13,18,22,23. בנוסף לשתל הדרמיס, שהראה פרוגנוזה משתנה, ה-LHBT האוטולוגי הוא אפשרות השתלה מקובלת נוספת. השימוש ב-LHBT, הידוע גם כדרך הסינית, עבר שינויים שונים מאז הצגתו בשנת 2017 11,22. וריאציות אלה כוללות טכניקות ניתוב שונות, כמו גם שילובים עם שתלי פאשיה לאטה ודרמיס13. השתלת גיד הזרוע הדגימה גם תוצאות מבטיחות; עם זאת, הנתונים הקליניים המשווים אותו ישירות לשתל פאשיה לאטה נותרו מוגבלים, מה שמדגיש את הצורך במחקר נוסף.
למרות ששימוש בפאשיה לאטה ל-SCR הוא הליך מבוסס היטב והוכיח תוצאות מצוינות לטווח בינוני עד ארוך בדוחות של Mihata et al.9,19, הוא עדיין מציג מגבלות מסוימות. ראשית, קציר הפאשיה לאטה יכול להוביל לתחלואה באתר התורם, כולל כאבים וסיבוכים באתר הקציר. מחקר של Ângelo et al. העריך תחלואה זו ב-15 חולים לאורך מעקב ממוצע של 2.5 שנים. הם דיווחו כי 20% מהחולים חוו כאבים קלים באתר התורם, ו-13.3% סבלו מהיפואסטזיה קלה בירך. חשוב לציין, אף מטופל לא דיווח על ליקויים תפקודיים או חוסר שביעות רצון הקשורים לאתר התורם24. בנוסף, השתלות אוטומטיות של פאשיה לאטה עשויות להשתנות בעובי ובאיכות, מה שעלול להשפיע על ביצועי השתל. איכות השתל עשויה לקבוע אם התוצאות של ניתוח SCR ניתנות לשחזור. יתר על כן, פאשיה לאטה דורשת הכנה וזמן ניתוח נרחבים יותר בהשוואה לשתלים אלטרנטיביים, כגון השתלות עוריות. גורמים אלה תורמים לאתגרים שלה בפרקטיקה הקלינית. לפיכך, הקפדה על פרוטוקול קבוע בעת שימוש בפאשיה לאטה להשגת תוצאות חיוביות היא חיונית, וזו מטרה מרכזית המועברת במאמר זה.
בהשוואה לשיטות מסורתיות לטיפול בקרעים מסיביים בלתי הפיכים בשרוול המסובב, SCR בולטת כטכניקה לשימור מפרקים, המספקת למטופלים הקלה יעילה בכאב ושיקום טווח התנועה. שיטה זו שואפת להחזיר את היציבות הגלנוהומרלית על ידי שחזור הקפסולה העליונה, אשר בתורה מונעת נדידה עליונה של ראש עצם הזרוע, ובכך מעכבת עוד יותר את התקדמות הארתרופתיה של השרוול. בעתיד יתכנו מחקרים נוספים המשלבים טכניקות כירורגיות שונות, והשוואה בין הגישות השונות תהווה כיוון חשוב להמשך המחקר.
Disclosures
המחברים אינם מדווחים על ניגודי אינטרסים או גילויים כספיים הקשורים לעבודה זו.
Acknowledgements
המחברים מודים מקרב לב לשר המדע והטכנולוגיה של טייוואן ולבית החולים לזכר לינקו צ'אנג גונג על התמיכה הכספית במחקר זה (מענק: MOST 111-2628-B-182A-016, NSTC112-2628-B-182A-002, CMRPG5K0092, CMRPG3M2032, CMRPG5K021, SMRPG3N0011)
Materials
| Name | Company | Catalog Number | Comments |
| Footprint knotless PEEK suture anchor | Smith & Nephew, Andover, MA | Two 4.5 mm anchors for lateral row fixation over humeral site | |
| Glenoid and humerus anchors | Stryker | Iconix | All-suture anchor |
| Iconix suture anchor | Stryker Endoscopy, San Jose, CA | Two 2.3 mm anchors for glenoid site and two 2.3 mm anchors for medial row fixation over humeral site | |
| Lateral row anchor | Smith & Nephew | Footprint Ultra | For Future-bridge repair |
References
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved