Method Article
Yeni Mini-açık Transforaminal Lomber İnterbody Füzyon
Bu Makalede
Özet
Protokol, intraoperatif kan kaybını önemli ölçüde azaltabilen ve gelişmiş iyileşme ile minimal invaziv sonuçlar elde edebilen yeni bir mini açık TLIF sunar.
Özet
Transforaminal lomber interbody füzyon (TLIF), başta dejeneratif hastalıklar olmak üzere çeşitli spinal patolojilerin tedavisinde etkili ve popüler bir cerrahi prosedürdür. TLIF'in ortaya çıkışından bu yana, cerrahlar minimal invaziv teknikler izlemişlerdir. Şu anda, TLIF açık cerrahi, minimal invaziv cerrahi veya perkütan endoskopi ile transforaminal yaklaşımlarla gerçekleştirilebilir. Bu çalışma, mini açık TLIF olarak adlandırılan perkütan pedikül vidaları ile modifiye edilmiş bir açık TLIF'in ayrıntılı bir tanımını sunmaktadır. Amaç, bu prosedürün fizibilitesini ve ön sonuçlarını sunmaktır. İşlem Ocak 2021'den beri gerçekleştiriliyor ve dahil edilme kriterlerini karşılayan hasta sayısı 300'ü aştı. Toplanan veriler arasında ameliyat süresi, kan kaybı, ambulatuvar süre, hematokrit seviyeleri ve perioperatif komplikasyonlar yer almaktadır. Ameliyat sonrası 1. hafta, 3. ay ve 12. aylarda klinik semptomlar değerlendirilir. Alt sırt ve bacak ağrısı için görsel analog skala (VAS) skorları ve Oswestry Disability İndeksi (ODI) değerlendirilir. Manyetik rezonans görüntüleme, paraspinal kasların kesit alanını ölçmek için ameliyat öncesi ve ameliyat sonrası 12 ay içinde yapılır. Lomber interbody füzyon oranları BT taramaları kullanılarak değerlendirilir. İşlem klinik pratikte en sık görülen lomber dejeneratif hastalıklara uygulanabilir. Şu anda toplanan veriler, tek seviye için ortalama operasyon süresinin 102.3 dakika ve çok seviyeli prosedürler için 130.2 dakika olduğunu göstermektedir. İntraoperatif kan kaybı tek seviyeli ameliyatlar için ortalama 62.5 mL ve çok seviyeli ameliyatlar için 108.3 mL idi. VAS ve ODI skorları ameliyat sonrası önemli iyileşmeler gösterdi (p < 0.001), klinik olarak minimal anlamlı farklılıklar elde etti. Paraspinal kas atrofisi oranları semptomatik tarafta %2.5, asemptomatik tarafta %1.2 idi. Kesit alanlarındaki değişiklikler ve atrofi oranları istatistiksel olarak anlamlı değildir (p > 0.05). MO-TLIF, lomber dejeneratif hastalıkların, özellikle çok seviyeli vakalarda, minimum kas hasarı ve daha kısa ameliyat süreleri ile tedavi edilmesinde etkili ve uygulanabilirdir.
Giriş
Lomber dejeneratif hastalık (LDD) yaşlı popülasyonda yaygın olup, sıklıkla lomber disk herniasyonu ve lomber spinal stenoz ile kendini gösterir ve kronik sırt ağrısı ve nörolojik semptomlar olarak kendini gösterir1. 1980'lerde piyasaya sürülmesinden bu yana, transforaminal lomber interbody füzyon (TLIF) gelişmiştir ve lomber dejeneratif hastalıkların tedavisi için en klasik ve köklü cerrahi prosedürlerden biri olmaya devam etmektedir2. 2002 yılında Foley ve ark. minimal invaziv cerrahi transforaminal lomber interbody füzyonu (MIS-TLIF)3,4,5. 2012 yılında Osman ve ark. lomber füzyonda tek kanallı endoskop kullandıklarını bildirmişlerdir 6,7. 2018'de Kim ve Choi, tek taraflı biportal endoskopiyi (UBE) tanıttı ve bunu TLIF prosedürlerine başarıyla uyguladı ve ona biportal endoskopik TLIF (BE-TLIF)8 adını verdi.
Son yıllarda MIS-TLIF ve PE-TLIF'in kademeli olarak benimsenmesi, geleneksel ameliyatlara kıyasla klinik sonuçları ve hasta memnuniyetini önemli ölçüde iyileştirmiştir9. Hatta bazı bilim adamları, endoskopik tekniklerin sonunda açık cerrahinin yerini alacağına inanıyor. Bununla birlikte, geleneksel açık cerrahi de sürekli olarak gelişmekte ve daha az invaziv hale gelmekte, modifiye TLIF yaygın olarak kabul edilen bir açık prosedür olarak ortaya çıkmaktadır10. Modifiye TLIF, lumbodorsal fasyanın spinöz süreç boyunca kesilmesini, spinöz prosese bağlı kasların ve bağların ve periost altındaki laminanın titizlikle ayrılmasını ve vertebral pediküllerin kapsamlı diseksiyon veya uzun süreli retraksiyon olmadan açığa çıkarılmasını içerir. Bu teknik, Wiltse yaklaşımına kıyasla benzer minimal invaziv sonuçlar elde eder11.
Bu bağlamda, bu çalışma, perkütan pedikül vidaları ile desteklenen minimal invaziv yaklaşım olan mini-açık TLIF (MO-TLIF) konusunda yenilikçi bir şekilde daha fazla ilerleme önermektedir. Birçok çalışma, posterior lomber cerrahinin sıklıkla postoperatif paraspinal kas atrofisine yol açtığını, muhtemelen ameliyat sırasında sırt kaslarının uzun süreli geri çekilmesine bağlı olduğunu, bunun da bel ağrısı (LBP) ve radiküler semptomlarla ilişkili olduğunu bildirmektedir 12,13,14. Mengiardi ve ark. multifidus kasında artan yağ infiltrasyonunun sıklıkla kronik bel ağrısınaneden olduğunu bulmuşlardır 7, Hyun ve ark. lomber radikülopati ile kas denervasyon atrofisi12 arasında bir bağlantı olduğunu öne sürmüştür. Diğer çalışmalar, paraspinal kas atrofisinin lomber dejeneratif hastalık semptomlarının ortaya çıkması ve şiddetlenmesi ile yakından ilişkili olduğunu göstermiştir15. Paraspinal kasların miktarı ve işlevi, lomber-pelvik sagital dengenin korunmasında çok önemli bir rol oynar ve postoperatif lomber stabilite için gereklidir16. Bu nedenle, paraspinal kaslar üzerindeki etki, spinal füzyon için cerrahi yaklaşım ve tekniğin seçiminde kritik bir husustur ve anterior veya minimal invaziv posterior yaklaşımlar kas bozulmasını azaltır17.
Bu çalışma, MO-TLIF ile tedavi edilen tek seviyeli ve çok seviyeli lomber dejenerasyonu olan hastalarda ( Tablo 1'de gösterildiği gibi ortalama yaşları 54.8 ± 17.5 yıl olan 47 erkek ve 49 kadın) kısa vadeli klinik etkinliği ve paraspinal kaslardaki değişiklikleri prospektif olarak analiz etmektedir. Cerrahi etkinliği, kan kaybını, füzyon sonuçlarını, ağrı ve fonksiyonel skorları ve paraspinal kas bozulmasını değerlendirdik ve bu sonuçları aynı dönemde modifiye TLIF uygulanan hastalarla karşılaştırdık. Bu karşılaştırma, lomber dejeneratif hastalıkların tedavisinde MO-TLIF'in avantajlarını, özellikle de paraspinal kaslar üzerindeki etkisini araştırmayı amaçlamaktadır.
Protokol
Bu çalışma Helsinki Bildirgesi'nin ilkeleri doğrultusunda gerçekleştirilmiştir. Onay, Soochow Üniversitesi İkinci Bağlı Hastanesi Etik Kurulu tarafından verildi (No. JD-LK2023045-I01). Çalışmaya dahil edilen tüm bireysel katılımcılardan bilgilendirilmiş onam alındı. Makaledeki tüm görüntüler, insan araştırma katılımcılarının bilgilendirilmiş onayını almıştır.
1. Dahil etme ve hariç tutma kriterleri
- Aşağıdaki dahil etme kriterlerini kullanın: Klinik olarak tek seviyeli veya çok seviyeli lomber disk hernisi, lomber spinal stenoz, lomber instabilite veya Grade I veya II lomber spondilolistezi teşhisi kondu; 3 ay boyunca konservatif tedaviye cevap vermeyen kalıcı bel ağrısı ve / veya bacak ağrısı, uyuşma veya güçsüzlük.
- Aşağıdaki dışlama kriterlerini kullanın: Revizyon cerrahisi; skolyoz, ankilozan spondilit, yeni vertebral kırıklar, omurga tümörleri veya diğer malignitelerin varlığı; derece III veya daha yüksek lomber spondilolistezis; pıhtılaşma bozukluğu olan hastalar.
2. Cerrahi prosedür
- Ameliyat öncesi hazırlık
- Genel anestezi altında ameliyat olan tüm hastaları radyolüsent omurga cerrahisi masasına yüzüstü yatırın. Sırasıyla göğsü ve pelvisi yükseltmek için göğüs ve pelvik bölgenin altına uygun boyutta bir destek pedi veya yastık yerleştirin. İnterbody maruziyetini en üst düzeye çıkarmak için desteklerin yüksekliğine ve açısına ince ayar yapın ve inferior vena kava kompresyonunu önlemek için karnın serbestçe sarkmasına izin verin.
NOT: Genel olarak, en iyi intervertebral boşluk maruziyetini elde etmek için 10 ° ila 15 ° arasında bir ön lomber lordoz ve uygun bir pelvik eğim optimal kabul edilir. İstenen maruziyeti hasta güvenliği ile dengelemek için operasyon sırasında ince ayarlamalar çok önemlidir. - L5-S1 segmentinin tanımlanmasıyla başlayın; Lezyon segmentini ve pediküllerin hastanın vücudundaki yüzey izdüşümünü belirlemek için standart anteroposterior görünümlere dayalı olarak C-kol floroskopisi altında bir lokalizasyon kılavuzu kullanın.
- Orta hat cerrahi insizyonlarını, pediküllerin yüzey çıkıntılarını ve ayrıca pedikül çıkıntılarının yan kenarında 1 cm'lik kesileri işaretlemek için bir işaretleyici kalem kullanın.
- Cerrahi bölgeyi üç ayrı uygulamada iyodofor ile dezenfekte edin, yeterli bir antiseptik sınır oluşturmak için dezenfektanı planlanan insizyonun en az 15 cm ötesine uzatın. Ameliyat öncesi işaretlerin lekelenmemesine veya çıkarılmamasına özen gösteriniz.
- Kesi yerinin etrafına dört steril örtü yerleştirin. Ameliyat alanının hem sefalad hem de kaudal uçlarına cerrahi örtüler uygulayın. Cerrahi alanı büyük bir steril örtü ile örtün ve yerine sabitleyin.
- Genel anestezi altında ameliyat olan tüm hastaları radyolüsent omurga cerrahisi masasına yüzüstü yatırın. Sırasıyla göğsü ve pelvisi yükseltmek için göğüs ve pelvik bölgenin altına uygun boyutta bir destek pedi veya yastık yerleştirin. İnterbody maruziyetini en üst düzeye çıkarmak için desteklerin yüksekliğine ve açısına ince ayar yapın ve inferior vena kava kompresyonunu önlemek için karnın serbestçe sarkmasına izin verin.
- Cerrahi erişim kanalının kurulması
- #10 bıçakla alt sırttaki işaretli çizgi boyunca 3 cm uzunlamasına bir kesi yapın (Şekil 1). Cildi, deri altı dokusunu ve torakolomber fasyayı sırayla yüksek frekanslı elektrotom ile kesin.
- Etkilenen spinöz süreci, laminayı ve faset ekleminin bir kısmını yüksek frekanslı elektrotom ile ortaya çıkarmak için paraspinal kasları spinöz süreç boyunca ayırın. Cerrahi alanı ortaya çıkarmak için lamina ekartörü alt omurun üst yüzünün dış kenarına yerleştirin ve tipik olarak 5 dakika içinde yaklaşma kanalını oluşturun.
- Dekompresyon
- Üst subartiküler süreci ve alt subartiküler sürecin bir kısmını çıkarmak için ultrasonik bir kemik bıçağı veya sıradan bir kemik bıçağı kullanın. Dura mater ve sinir köklerini ortaya çıkarmak için ventral ligamentum flavumun bir kısmını çıkarın. Bu arada, normal omurilik kanalı anatomisindeki bozulmayı en aza indirmek için dorsal ligamentum flavum ve epidural yağı koruyun.
- Bilateral dekompresyon veya kontralateral stenoz gerekiyorsa, radyolüsent spinal cerrahi masasını karşı tarafa doğru eğin. Dikenli sürecin tabanını çıkarın ve kontralateral lateral girintiye ulaşılana kadar hipertrofik ligamentum flavumunu rezeke edin. Bu yaklaşım, kapsamlı bir 270° dekompresyon sağlar.
- Ameliyat alanını ortaya çıkarmak için sinir köklerini ve dural kesesi bir sinir kökü ekartörü ile geri çekin. Anulus fibrosusunu #11 neşter ile kesin. Nukleus pulposus'u bir Kerrison ile çıkarın ve kemikli uç plakayı ortaya çıkarmak için uç plaka kıkırdağını bir kemik rongeur ile kazıyın. İntervertebral boşluğu bir intervertebral disk keski ile sırayla genişletin ve hemostaz elde etmek için normal salin ile yıkayın.
- Eksize edilen eklem işlemlerini ve laminanın bir kısmını, yaklaşık 2 mm2 boyutunda kemik parçaları oluşturmak için bir kemik rongeur kullanarak kesin. Bu kemik greftlerinin bir kısmını kafese koyun ve kalan parçaları intervertebral boşluğa yerleştirin. Kafesi intervertebral boşluk içinde merkezi olarak konumlandırın.
- Üst subartiküler süreci ve alt subartiküler sürecin bir kısmını çıkarmak için ultrasonik bir kemik bıçağı veya sıradan bir kemik bıçağı kullanın. Dura mater ve sinir köklerini ortaya çıkarmak için ventral ligamentum flavumun bir kısmını çıkarın. Bu arada, normal omurilik kanalı anatomisindeki bozulmayı en aza indirmek için dorsal ligamentum flavum ve epidural yağı koruyun.
- Kesinin kapatılması
- İntervertebral füzyon cihazının pozisyonunun lateral ve anterio-posterior floroskopi ile tatmin edici olduğunu onaylayın. İyi bir hareketlilik, kompresyon olmaması ve omurilik kanalında darlık olmaması için dural kese ve sinir köklerini araştırmak için bir nöral striptizci kullanın.
- İntervertebral boşluğu tuzlu su çözeltisi ile yıkayın. 3-0 emilebilir dikişler kullanarak fasya tabakasını kilitleme tekniği ile kapatın ve yağ tabakası için sürekli dikiş atın. Tercihe ve klinik gereksinimlere bağlı olarak cildi zımba veya sütür kullanarak dikin. Bu prosedür rutin drenaj yerleştirilmesini gerektirmez.
- İnternal fiksasyon yerleştirilmesi ve kapalı insizyon
- Hedeflenen intervertebral boşluğun üstünde ve altında omurların pediküllerinin projeksiyon yerlerinde 1 cm'lik bir kesi yapın (belirteçler ameliyat öncesi yapılmıştır).
- Pedikül ihlallerini veya çevredeki sinirlerin zarar görmesini önlemek için C-kol floroskopisi altında aşağıdaki prosedürleri uygulayın. Pediküle erişmek için deriden keskin bir trokar iğnesi sokun. İğnenin planlanan giriş noktasında hassas bir şekilde konumlandırıldığından emin olun.
- Doğru iğne yerleştirildikten sonra, pediküler kanalı kademeli olarak büyütmek için küçük çaplı bir rayba kullanın ve pedikül vidası için yeterli alan sağlayın. Pedikül vidasını ve bağlantı çubuklarını raybalı kanala yerleştirmek için özel bir kılavuz sistemi kullanın ve ardından vidalı kapakları sıkın. Hemostazı iyice elde etmek için insizyonu tuzlu su ile sulayın.
- Kesi bölgesini katman katman kapatmak için 3-0 emilebilir dikişler kullanın ve bir pansuman ile örtün. Ameliyat sonrası alt ekstremite aktivitesini kontrol edin.
NOT: Çok seviyeli ameliyatlarda arka orta hat insizyonu iki segment için yaklaşık 4 cm, üç segment için 5 cm'dir (Şekil 2). Cerrahi yaklaşım kanalı aynı yöntem kullanılarak oluşturulabilir, sadece birden fazla intervertebral boşluğu açmak için lamina ekartörünün pozisyonu değiştirilebilir. Çok seviyeli insizyonun hafifçe uzatılması, ameliyat alanını artırabilir, prosedürü daha uygun hale getirebilir ve travma ve kanamayı önemli ölçüde artırmadan daha iyi pozlama sağlayabilir.
3. Klinik değerlendirme
- Ameliyat öncesi, ameliyat içi, ameliyat sonrası 1 hafta, ameliyat sonrası 3 ay ve ameliyat sonrası 12 ay içinde aşağıdaki verileri toplayın. Bel ve alt ekstremite ağrısı için yaygın olarak kullanılan ameliyat süresi, kan kaybı, postoperatif ambulatuvar süre, takip süresi, komplikasyonlar ve görsel analog skala (VAS) ve Oswestry özürlülük indeksi (ODI) skorları kaydedildi18.
- Dereceli bir emme torbası kullanarak ameliyat sırasında görünür kan kaybını ölçün. İşlem sırasında kullanılan salin gibi sıvıların hacmini çıkarın. Ek olarak, kanla ıslatılmış gazlı bezi tartarak gazlı bez tarafından emilen kan hacmini tahmin edin.
- Kan kaybını hesaplamak için ameliyat öncesi ve sonrası hematokrit (Hct) kullanın. Nadler formülünü19 kullanarak hastanın tahmini kan hacmini (EBV) belirleyin:
EBV (mL)= [k1 x boy (m)3 + k2 x ağırlık (kg) + k3] x 1000]
Erkekler için: k1=0.3669, k2=0.03219, k3=0.6041. Dişiler için: k1=0.3561, k2=0.03308, k3=0.1833. - Daha sonra, Brüt formül20'yi kullanarak toplam kan kaybını (TBL) hesaplayın
TBL (mL)=EBV (mL) x (HctPre−HctPost)/HctAve
burada HctPre ameliyat öncesi hematokrit, HctPost ameliyat sonrası ikinci gün ölçülen hematokrit değeri ve HctAve HctPre ve HctPost'un ortalamasıdır. - İntervertebral füzyonu değerlendirmek için lateral radyografi ve bilgisayarlı tomografi (BT) kullanın21. Lezyon segmentlerinin paraspinal kaslarının kesit alanını (CSA) taklit etmek için ameliyat öncesi ve ameliyat sonrası 1 yıl sonra manyetik rezonans görüntüleme (MRG) yapın. ImageJ22 ile yağ infiltrasyonunun özelliklerini hesaplayın (Şekil 3).
4. İstatistiksel analiz
- Ameliyat öncesi ve sonrası VAS ve ODI skorlarını eşleştirilmiş örneklem t-testi ile karşılaştırın. Ameliyat öncesi ve sonrası operasyonel segmentlerde MRG T2WI ile ölçülen kesit alanını karşılaştırın. Tüm istatistiksel analizler SPSS programı kullanılarak yapıldı. Veriler ortalama ± standart sapma olarak sunuldu ve p < 0.05 anlamlı kabul edildi.
Sonuçlar
Tek seviyeli ameliyatlar için ortalama ameliyat süresi (n = 50) 102.3 dk (dağılım 75-160 dk) ve çok seviyeli operasyonlar için 130.2 dk (dağılım 112-185 dk) idi (n = 46). Tek seviyeli prosedür için ortalama intraoperatif kan kaybı 62.5 mL (dağılım 35-125 mL) ve çok seviyeli prosedür için 108.3 mL idi (Tablo 2). Bilateral paraspinal kasların preoperatif ve postoperatif kesit alanları (CSA) ve yağ infiltrasyonu (FI) düzeyleri Tablo 3'te gösterilmiştir.
Preoperatif olarak, dekompresyon tarafında CSA 2088.4 ± 226.7 mm2 idi ve karşı tarafta 2081.8 ± 238.6 mm2 idi ve anlamlı bir fark göstermedi. Ameliyat sonrası 1 yıl sonra dekompresyon tarafında CSA 2077.9 ± 225.5mm2, karşı tarafta ise 2076.1 ± 235.5 mm2 idi. Dekompresyon tarafında atrofi oranı %2.5 iken, karşı tarafta %1.2 idi ve istatistiksel olarak anlamlı bir fark yoktu (p > 0.05).
Dekompresyon tarafında yağ infiltrasyon oranı ameliyat öncesi %22.14 ± %9.21, ameliyat sonrası %22.09 ± %9.04 idi. Karşı tarafta yağ infiltrasyon oranı ameliyat öncesi %21.78 ± %8.71, ameliyat sonrası %22.20 ± %9.19 idi. CSA karşılaştırmasında preoperatif ve postoperatif olarak aynı tarafta veya dekompresyon tarafı ile karşı taraf arasında istatistiksel olarak anlamlı fark yoktu. Paraspinal kas bozulması ile ilgili ayrıntılı veriler Tablo 3 ve Tablo 4'te verilmiştir.
Bu sonuçlar, MO-TLIF'deki intraoperatif kan kaybının geleneksel açık TLIF'den daha düşük olduğunu ve BE-TLIF ile karşılaştırılabilir olduğunu göstermektedir. Ameliyat süresi BE-TLIF'den önemli ölçüde daha kısadır, ancak geleneksel açık TLIF'inkine benzer. Ayrıca, bugüne kadar 400'den fazla prosedürün başarıyla tamamlanmasına dayanarak, MO-TLIF kas invazivliğini önemli ölçüde azalttı ve kontralateral tarafa kıyasla dekompresyon tarafında kas hasarında neredeyse hiç bir artış göstermedi.
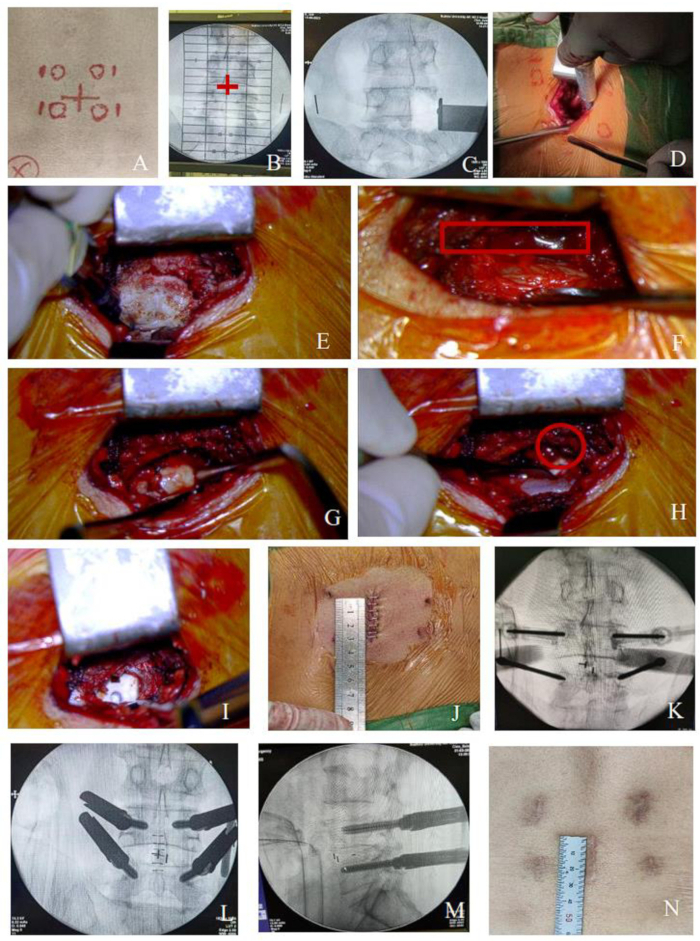
Şekil 1: Tek seviyeli lezyon için MO-TLIF prosedürü. (A-B) İntervertebral boşluk ve pedikülün izdüşümü, kırmızı haç ile gösterildiği gibi C-kol floroskopisi altında belirlendi. Daha sonra, iki intervertebral boşluk arasındaki dikenli süreç boyunca cerrahi insizyonu işaretleyin ve pedikülün 1,5 cm lateralinde Perkütan pedikül vidalarının delinme noktalarını işaretleyin. (C-I) Dekompresyon işlemi sırasında cerrahi alanın şematik diyagramları (sinir kökü kırmızı düz bir çizgi ile çevrelenmiştir). (J) Tek seviyeli lezyon için merkezi 3 cm'lik kesi. (K-M) Perkütan vida yerleştirme işlemi. (N) İyileştikten sonra kesi. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
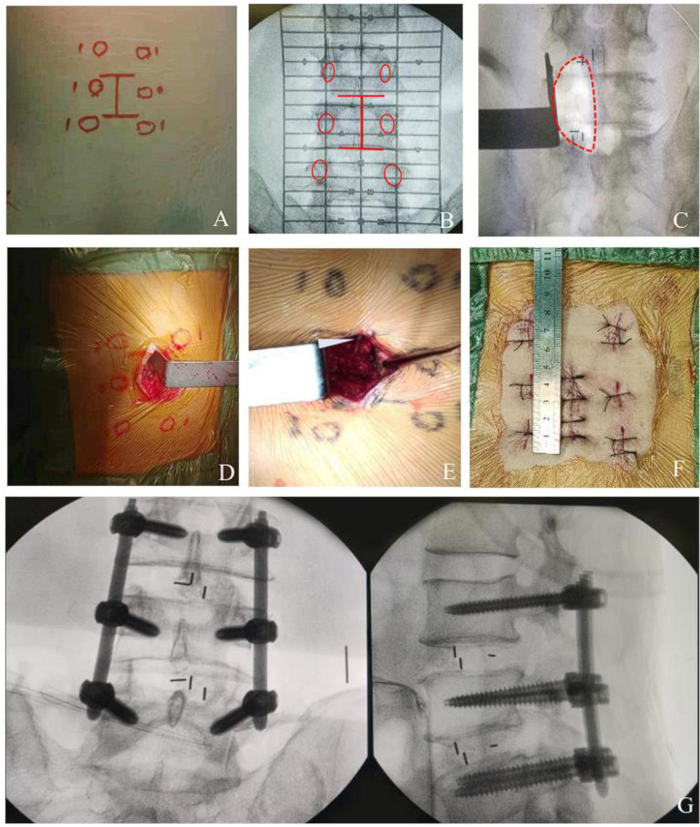
Şekil 2: Çok seviyeli lezyon için MO-TLIF prosedürü. (A-B) Ciltte çok seviyeli işaret çizgisi. (C-E) çok seviyeli dekompresyonun cerrahi alanı. (F) İki segmentli cerrahi için MO-TLIF'deki insizyonu yaklaşık 4 cm gösteren ameliyat sonrası fotoğraf. (G) Pedikül vidalarını ve kafeslerini yerinde gösteren MO-TLIF tamamlanmış fotoğraf. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
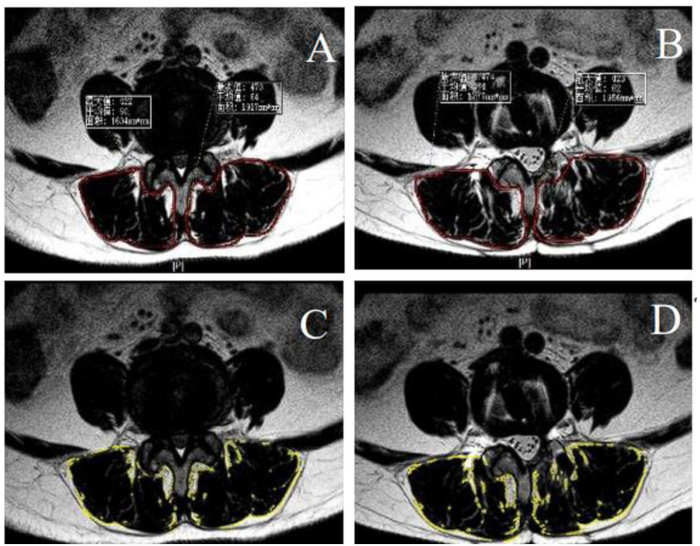
Şekil 3: Preoperatif ve postoperatif yağ infiltrasyonu ve paraspinal kasın kesit alanı. (A-B) Kırmızı çizgi ile çevrelenmiş paraspinal kasının preoperatif ve postoperatif kesit alanları. (C-D) Paraspinal kasın preoperatif ve postoperatif yağ infiltrasyonu, ImageJ ile özelliklerin hesaplanması, sarı çizgi ile çevrelendi. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
| Özellik -lerini | Değer |
| Ortalama yaş (yıl) | 54,8 ± 17,5 |
| Cinsiyet (E/K) | 47/49 |
| Tanı | |
| Lomber spondilolistezis | 21 |
| Segmental instabilite ile lomber disk hernisi | 45 |
| Segmental instabilite ile lomber foraminal stenoz | 30 |
| BMI | 23,9 ± 2,8 |
| Operasyon Seviyesi | |
| Tek seviye | |
| L3-4 arası | 5 |
| L4-5 arası | 24 |
| L5-S1 Serisi | 21 |
| Çok seviyeli | |
| L3-5 arası | 18 |
| L4-S1 Serisi | 24 |
| L3-S1 Serisi | 4 |
| Takip süresi (ay) | 13.2 ± 2.1 |
Tablo 1: Hastaların demografik özellikleri.
| Ölçüm | Tek Seviyeli | Çok seviyeli |
| Ameliyat Öncesi Hematokrit (%) | 41,6 ± 4,8 | 42,7 ± 7,1 |
| Ameliyat Sonrası Hematokrit (%) | 38,5 ± 3,4 | 38,8 ± 6,8 |
| İntraoperatif Kan Kaybı (mL) | 62,5 ± 28,2 | 108.3 ± 31.2 |
| Tahmini Toplam Kan Kaybı (mL) | 213,9 ± 124,8 | 282,8 ± 155,9 |
| Çalışma Süresi (dk) | 102.3 ± 17.2 | 130,2 ± 18,3 |
| Ameliyat Sonrası Ambulasyon Süresi (gün) | 1.7 ± 0.4 | 2.0 ± 0.5 |
Tablo 2: Perioperatif veriler.
| Yan | CSA (mm2) | FI (%) |
| Preoperatif | ||
| Dekompresyon Tarafı | 2088.4 ± 226.7 | 22.14 ± 9.21 |
| Kontralateral Taraf | 2081.8 ± 238.6 | 22.09 ± 9.04 |
| Ameliyat sonrası | ||
| Dekompresyon Tarafı | 2077.9 ± 225.5 | 21,78 ± 8,71 |
| Kontralateral Taraf | 2076.1 ± 235.5 | 22.20 ± 9.19 |
Tablo 3: Preoperatif ve postoperatif paraspinal kas CSA ve yağ infiltrasyonu.
| Ortalama ± SD (mm2) | p Değeri | |
| Preoperatif Dekompresyon Tarafı - Preoperatif Kontralateral Taraf | 6,59 ± 36,65 | 0.081 |
| Preoperatif Dekompresyon Tarafı - Postoperatif Dekompresyon Tarafı | 10,51 ± 59,68 | 0.088 |
| Preoperatif Kontralateral Taraf - Postoperatif Kontralateral Taraf | 5,77 ± 30,84 | 0.07 |
| Postoperatif Kontralateral Taraf - Postoperatif Dekompresyon Tarafı | 1,85 ± 80,48 | 0.822 |
Tablo 4: Etkili paraspinal kas karşılaştırması. Tüm istatistiksel analizler eşleştirilmiş örneklem t-testi kullanılarak yapıldı.
Tartışmalar
Son on yılda, MIS-TLIF, PE-TLIF ve BE-TLIF yavaş yavaş geleneksel açık TLIF cerrahisine alternatif haline geldi ve travma, kan kaybı ve ameliyat sonrası iyileşme açısından avantajlar sundu23. Hatta bazı bilim adamları, endoskopik yardımlı lomber füzyon cerrahisinin sonunda açık cerrahinin yerini alacağına inanıyor. Ancak çalışmamız açık TLIF cerrahisinin minimal invaziv teknikler açısından da önemli ilerlemeler kaydettiğini göstermektedir. Geleneksel açık prosedürlerin basitliğini ve geniş uygulanabilirliğini korurken, endoskopik minimal invaziv tekniklere benzer klinik sonuçlar ve minimal invaziv etkiler elde etmiştir.
Ameliyat öncesi pedikül projeksiyonunu, ponksiyon iğnesi giriş noktalarını, hedef segmentleri intervertebral boşluğu ve cerrahi insizyonu işaretliyoruz. Bununla birlikte, dekompresyondan önce segmenti tekrar floroskopi ile doğrulamanızı öneririz. Bunun nedeni, diseksiyon sırasında açıdaki küçük bir değişikliğin bile segmental hatalara yol açabilmesidir, çünkü ameliyatlarımız sırasında bu tür iki vakayla karşılaştık. Diseksiyondan sonra, osteotomi yapmak ve omurilik kanalını ortaya çıkarmak için rutin olarak ultrasonik bir kemik neşteri kullanılır. Omurilik kanalı ile uğraşırken, yara yapışmasını azaltmak için ligamentum flavumun kısmen tutulması, sadece sinirleri sıkıştıran aşırı kalın kısımların çıkarılması tavsiye edilir. Kontralateral santral kanal dekompresyonu gerekiyorsa, cerrahi yatak açısı, spinöz proses kök kemiğinin bir kısmını çıkarmak için ayarlanabilir ve karşı tarafta dekompresyon elde edilebilir. Bilateral lateral resesyon dekompresyonunda bilateral diseksiyon gerekebilir. Dekompresyon sırasında, güvenlik nedenleriyle, çıkan kökü tamamen açığa çıkarmak gerekli değildir; Sinir kökünün etrafını araştırmak için bir kanca kullanılabilir ve yeterli alan varsa, kapsamlı manipülasyon gerekli değildir. Dekompresyon ve füzyon tamamlandıktan sonra, merkezi küçük kesi kapatılabilir ve perkütan pedikül vidaları yerleştirilebilir, bu da paraspinal kaslar üzerindeki geri çekilme süresini kısaltabilir. Kafes seçimi açısından MO-TLIF, daha küçük veya genişletilebilir kafeslere ihtiyaç duymadan geleneksel açık TLIF ile aynı boyuttaki füzyon kafeslerini kullanabilir, bu da disk yüksekliğinin eski haline getirilmesine yardımcı olur ve kafes çökme riskini azaltır24. Bir meta-analiz, düz kafesin, uç plakanın muz şeklindeki kafesten daha büyük bir alanını kapladığını, böylece basıncın daha iyi bir dağılımını yarattığını ve bunun da daha düşük bir çökme oranına katkıda bulunabileceğiniöne sürdü 25. Bu çalışmada takip sırasında sadece bir kafes çökmesi olgusu bulunmuştur. MO-TLIF ayrıca karşı tarafa üstten dekompresyon sağlayabilir, bu da onu bilateral dekompresyon (ULBD) için tek taraflı laminotomi için uygun hale getirir. Bu, omurilik kanal alanını etkili bir şekilde artırır, ancak intervertebral yükseklik, bel açıları ve omurilik kanal alanındaki iyileşmeleri ölçmek için daha fazla istatistiksel analize ihtiyaç vardır.
Santral insizyonun boyutunun küçük olması nedeniyle, internal fiksasyonun değiştirilmesini gerektiren revizyon ameliyatları için uygun değildir. Bununla birlikte, bu yaklaşım diğer birçok durumda uygulanabilir olmaya devam etmektedir. Örneğin, dört segment içeren ameliyatlarda, iki küçük merkezi insizyon kullanılabilir ve her insizyon iki segmentin dekompresyonunu ele alır.
MO-TLIF tekniği, doğrudan görselleştirme altında veya luplar veya mikroskoplar gibi görsel araçların yardımıyla gerçekleştirilebilir. Bu çalışmada, çok seviyeli MO-TLIF uygulanan hastalar, ortalama 108.3 dakika ameliyat süresi ve ortalama 130.2 mL kan kaybı ile iyi sonuçlar göstermiştir. Sınırlı subperiosteal diseksiyon ve minimal kas retraksiyonu paraspinal kasları koruyabilir, bu da endoskopik yardımlı lomber füzyon cerrahisi ile benzer klinik sonuçlara ve kas etkisine neden olabilir.
Öngörülebilir gelecekte, endoskopik veya tübüler teknikler açık cerrahi yaklaşımların yerini tamamen alamayabilir. MO-TLIF, çok seviyeli operasyonların rahatlığı, daha kısa ameliyat süresi, sorunsuz bir öğrenme eğrisi, özel aletlere ihtiyaç duyulmaması ve su kaynaklarının korunması gibi açık cerrahinin benzersiz avantajlarını korurken minimal invaziv açık cerrahi yapabilir. Zhang ve ark. tarafından yapılan araştırmalar, PE-TLIF için ameliyat süresinin 202 ± 31.4 dakika olduğunu ve kan kaybının 73 ± 26.4 mL olduğunu, bunun da MIS-TLIF için intraoperatif kan kaybından (192 ± 18.9 dk, 129 ± 31.7 mL) önemli ölçüde daha az olduğunu göstermektedir, ancak ameliyat süresi daha uzundur26. Buna karşılık, Xue ve ark. tarafından yapılan bir çalışmada, PE-TLIF için ameliyat süresinin (140.3 ± 35.6 dakika) MIS-TLIF'den (170.6 ± 54.8 dakika) daha kısa olduğu, PE-TLIF için intraoperatif kan kaybının (65.6 ± 15.3 mL) MIS-TLIF'den (140.5 ± 21.5 mL) daha az olduğu bulunmuştur27. Ameliyat süresindeki farklılıklar cerrahın yeterliliği ile ilgili olabilir. Meta-analizler, PE-TLIF için ortalama ameliyat süresinin 155 dakika ve ortalama intraoperatif kan kaybının 101.1 mL olduğunu, MIS-TLIF'in ortalama ameliyat süresinin 181.1 dakika ve intraoperatif kan kaybının 174 mL olduğunu göstermektedir28,29.
Tek seviyeli MO-TLIF (64.5 ± 30.2 mL) için intraoperatif kan kaybı, PE-TLIF'inkine benzer ve önemli ölçüde daha kısa bir operasyon süresi (102.3 ± 17.2 dakika) ile MIS-TLIF'den daha iyidir. MO-TLIF, her ek seviye için proksimal veya distal olarak 1 cm uzatılmış 3 cm'lik tek seviyeli bir kesi ile çok seviyeli operasyonlar için avantajlıdır. Bu yaklaşım, insizyonun minimum uzaması ve kan kaybı ve ameliyat süresinde sadece hafif artışlar ile dekompresyon operasyonlarına izin verir.
Sonuç olarak, minimal invaziv endoskopik tekniklerin belirgin avantajları olsa da, MO-TLIF gibi minimal invaziv açık prosedürlerin devam eden evrimi, omurga cerrahisindeki alaka düzeyini ve etkinliğini koruyarak benzersiz faydalar sunmaya devam etmektedir.
Açıklamalar
Yazarların açıklanacak herhangi bir çıkar çatışması yoktur.
Teşekkürler
Bu çalışma, 2021 yılında Çin Ulusal Doğa Bilimleri Vakfı'ndan bir fon (proje numarası: 82474251) ve 2024 yılında Suzhou Sağlık Komisyonu'nun bilim ve teknoloji projesinden bir fon (proje numarası: LCZX202307) tarafından desteklenmiştir.
Malzemeler
| Name | Company | Catalog Number | Comments |
| Absorbable sutures | Suzhou Jiahe | VT401L | |
| Blade | KYUAN | T00100 | |
| C-arm fluoroscopy | Siemens | Siremobile Compact L | |
| High frequency electrotome | Zhejiang Huatong | 20162010692 | |
| Iodophor | Likang High-tech | 31005102 | |
| Lumbar fusion cage | Shandong Weigao | GJXT310417 | |
| Premier posterior spine minimally invasive nail rod system | Shandong Weigao | GJXT310417 | |
| Suture | MERSILK | SA86G | |
| Ultrasonic bone knife | SMTP Technology | XD860A |
Referanslar
- Souslian, F. G., Patel, P. D. Review and analysis of modern lumbar spinal fusion techniques. Brit J Neurosurg. 38, 61-67 (2024).
- Mobbs, R. J., Phan, K., Malham, G., Seex, K., Rao, P. J. Lumbar interbody fusion: Techniques, indications and comparison of interbody fusion options including plif, tlif, mi-tlif, olif/atp, llif and alif. J Spine Surg. 1 (1), 2-18 (2015).
- Foley, K. T., Gupta, S. K., Justis, J. R., Sherman, M. C. Percutaneous pedicle screw fixation of the lumbar spine. Neurosurg Focus. 10 (4), E10(2001).
- Zhao, J., Zhang, F., Chen, X., Yao, Y. Posterior interbody fusion using a diagonal cage with unilateral transpedicular screw fixation for lumbar stenosis. J Clin Neurosci. 18 (3), 324-328 (2011).
- Foley, K. T., Lefkowitz, M. A. Advances in minimally invasive spine surgery. Clin Neurosurg. 49, 499-517 (2002).
- Kambin, P. Arthroscopic microdiscectomy. Arthroscopy. 8 (3), 287-295 (1992).
- Osman, S. G. Endoscopic transforaminal decompression, interbody fusion, and percutaneous pedicle screw implantation of the lumbar spine: A case series report. Int J Spine Surg. 6, 157-166 (2012).
- Kim, J. E., Choi, D. J. Biportal endoscopic transforaminal lumbar interbody fusion with arthroscopy. Clin Orthop Surg. 10 (2), 248-252 (2018).
- Derman, P. B., Albert, T. J. Interbody fusion techniques in the surgical management of degenerative lumbar spondylolisthesis. Curr Rev Musculoskelet Med. 10 (4), 530-538 (2017).
- Meng, F. J., et al. Comparison research of mMO-TLIF via midline approach versus MIS-TLIF via Wiltse approach for thoracolumbar surgery. Orthop J China. 28, 118-122 (2020).
- Li, S. W., et al. Comparison of mMO-TLIF via midline incision versus MIS-TLIF via Wiltse approach in lumbar degenerative disease. Indian J Orthop. 58, 1278-1287 (2024).
- Anand, N., Hamilton, J. F., Perri, B., Miraliakbar, H., Goldstein, T. Cantilever tlif with structural allograft and rhbmp2 for correction and maintenance of segmental sagittal lordosis: Long-term clinical, radiographic, and functional outcome. Spine. 31 (20), E748-E753 (2006).
- Shafaq, N., et al. Asymmetric degeneration of paravertebral muscles in patients with degenerative lumbar scoliosis. Spine. 37 (16), 1398-1406 (2012).
- Laasonen, E. M. Atrophy of sacrospinal muscle groups in patients with chronic, diffusely radiating lumbar back pain. Neuroradiology. 26 (1), 9-13 (1984).
- Hira, K., et al. Relationship of sagittal spinal alignment with low back pain and physical performance in the general population. Sci Rep. 11 (1), 20604(2021).
- Hiyama, A., et al. The correlation analysis between sagittal alignment and cross-sectional area of paraspinal muscle in patients with lumbar spinal stenosis and degenerative spondylolisthesis. BMC Musculoskelet Disord. 20 (1), 352(2019).
- Singh, K., et al. A perioperative cost analysis comparing single-level minimally invasive and open transforaminal lumbar interbody fusion. Spine J. 14 (8), 1694-1701 (2014).
- Phan, K., Rao, P. J., Kam, A. C., Mobbs, R. J. Minimally invasive versus open transforaminal lumbar interbody fusion for treatment of degenerative lumbar disease: systematic review and meta-analysis. Eur Spine J. 24 (5), 1017-1030 (2015).
- Nadler, S. B., Hidalgo, J. H., Bloch, T. Prediction of blood volume in normal human adults. Surgery. 51 (2), 224-232 (1962).
- Gross, J. B. Estimating allowable blood loss: corrected for dilution. Anesthesiology. 58 (3), 277-280 (1983).
- Bridwell, K. H., Lenke, L. G., Mcenery, K. W., Baldus, C., Blanke, K. Anterior fresh frozen structural allografts in the thoracic and lumbar spine. Spine. 20 (12), 1410-1418 (1995).
- Jacob, K. C., et al. The effect of the severity of preoperative disability on patient-reported outcomes and patient satisfaction following minimally invasive transforaminal lumbar interbody fusion. World Neurosurg. 159, E334-E346 (2022).
- Ba, Z., et al. Percutaneous endoscopical transforaminal approach versus plf to treat the single-level adjacent segment disease after plf/plif: 1-2 years follow-up. Int J Surg. 42, 22-26 (2017).
- Zhang, H., et al. Percutaneous endoscopic transforaminal lumbar interbody fusion: Technique note and comparison of early outcomes with minimally invasive transforaminal lumbar interbody fusion for lumbar spondylolisthesis. Int J Gen Med. 14, 549-558 (2021).
- Amer, S., Gaby, K., Jean, T., Khalil, K., Mohammad, D. Transforaminal lumbar interbody fusion using banana-shaped and cages: meta-analysis of and outcomes. Eur Spine J. 32, 3158-3166 (2023).
- Xue, Y. D., Diao, W. B., Ma, C., Li, J. Lumbar degenerative disease treated by percutaneous endoscopic transforaminal lumbar interbody fusion or minimally invasive surgery-transforaminal lumbar interbody fusion: A case-matched comparative study. J Orthop Surg Res. 16 (1), 696(2021).
- Zhu, L., et al. Comparison of clinical outcomes and complications between percutaneous endoscopic and minimally invasive transforaminal lumbar interbody fusion for degenerative lumbar disease: A systematic review and meta-analysis. Pain Physician. 24 (6), 441-452 (2021).
- Song, Y. F., et al. Percutaneous endoscopic versus minimally invasive transforaminal lumbar interbody fusion for lumbar degenerative diseases: A meta-analysis. Wideochir Inne Tech Maloinwazyjne. 17 (4), 591-600 (2022).
- Aoki, Y., et al. Influence of pelvic incidence-lumbar lordosis mismatch on surgical outcomes of short-segment transforaminal lumbar interbody fusion. BMC Musculoskelet Disord. 16, 213(2015).
Yeniden Basımlar ve İzinler
Bu JoVE makalesinin metnini veya resimlerini yeniden kullanma izni talebi
Izin talebiThis article has been published
Video Coming Soon
JoVE Hakkında
Telif Hakkı © 2020 MyJove Corporation. Tüm hakları saklıdır