Method Article
Aloenxerto dérmico e reconstrução da cápsula superior do bíceps para rupturas maciças e irreparáveis do manguito rotador
Neste Artigo
Resumo
Aqui, descrevemos uma técnica modificada para aloenxerto dérmico e reconstrução da cápsula superior do tendão da cabeça longa do bíceps para rupturas maciças e irreparáveis do manguito rotador.
Resumo
Desde o uso da fáscia lata autóloga para reconstrução da cápsula superior de rupturas maciças irreparáveis do manguito rotador (MIRCTs), a técnica evoluiu para várias modificações, incluindo aloenxertos dérmicos, tendão da cabeça longa do bíceps (LHBT) e combinações de ambos, que serão discutidos neste artigo. Depois de garantir que o manguito remanescente não possa ser restaurado à pegada anatômica do supraespinhal, uma âncora baseada em sutura de carga dupla ou tripla é inserida 5-8 mm posterior ao sulco bicipital para prender a cabeça longa do bíceps (LHBT) inicialmente. Uma calha óssea é feita 5 mm posterior ao sulco bicipital. Uma ou duas alças de laço são criadas através do TCLB antes da liberação completa do ligamento transverso do úmero sem tenotomia do TCLB distal ao ponto de fixação, resultando em um TCLB redirecionado posteriormente. Mantém-se a preservação da inserção proximal do bíceps no lado glenoidal, garantindo uma fixação nativa.
Posteriormente, um aloenxerto dérmico de 3 x 3 cm de 2 mm de espessura é utilizado para cobrir o TCLB redirecionado, aumentando sua resistência e proporcionando um efeito de tração. Quatro âncoras são então empregadas para fixação: duas âncoras de carga dupla no lado da glenoide e duas âncoras de fileira lateral na tuberosidade maior. Após a introdução do aloenxerto dérmico na articulação, as suturas das âncoras glenoidais são fixadas e a tensão ideal do aloenxerto é medida durante a inserção das âncoras da fileira lateral na abdução do ombro a 45°. O aloenxerto dérmico pode cobrir o TCLB para aumentar o efeito espaçador. Âncoras de fileira medial não são necessárias. As porções restantes do supraespinhal e do infraespinhal podem ser reparadas usando suturas passadas pelas âncoras da fileira lateral ou reparadas com o aloenxerto dérmico juntos para aumentar a estabilidade.
Introdução
Desde que Mihata et al.1 publicaram sua técnica usando fáscia lata autóloga para reproduzir a cápsula superior do ombro, a ideia de reconstrução da cápsula superior (SCR) tornou-se muito popular no tratamento de rupturas maciças irreparáveis do manguito rotador (MIRCTs). Houve muitas modificações da RCS, incluindo o uso de aloenxertos dérmicos 2,3,4,5, tendões grácil e semitendíneo6, tendão da cabeça longa do bíceps (TCLB)7,8,9, bem como combinações de aloenxertos dérmicos e TCLB autólogo10.
Cada técnica tem seus prós e contras em relação à cobertura da pegada, à espessura do enxerto e às diferentes propriedades biomecânicas. Com base no artigo original11 de Mihata, um enxerto de 5 mm de espessura foi criado dobrando a fáscia lata duas ou três vezes e suturando ao redor da borda das dobras. Em contraste, Denard et al. alcançaram uma taxa de sucesso de 80% com uma taxa de revisão de curto prazo de 19% usando aloenxertos dérmicos acelulares de 1-3 mm de espessura em vez de fáscia lata autóloga.
Barth et al. redirecionaram posteriormente o LHBT autólogo em MIRCTs e descobriram que isso poderia prevenir rerupturas infraespinhais7. Kim et al. compararam os resultados da RCS usando TCLB autólogo ou aloenxertos dérmicos e não encontraram diferenças entre os dois grupos aos 2 anos de pós-operatório, exceto pelo autoenxerto ser mais espesso12, uma vez que a espessura média foi de 6 mm, semelhante à fáscia lata autóloga de 6-8 mm usada por Mihata ecols.9. Este artigo apresenta nossa técnica de combinação de aloenxerto dérmico de 2 mm de espessura e TCLB autólogo para tratar TMI.
Protocolo
Essa técnica foi aprovada pelo Comitê de Ética em Pesquisa (CEP 20230107080) de nossa instituição, e o consentimento informado foi obtido de todos os pacientes.
1. Seleção de pacientes
- Selecione os pacientes para as seguintes indicações: TMI menor que artropatia do manguito rotador grau 2 de Hamada (Figura 1A, B), retração do tendão supraespinal no estágio III de Patte ( Figura 1C), ausência de pseudoparesia pré-operatória, infiltração gordurosa (IF) do músculo supraespinhal igual ou superior ao estágio 2 de Goutallier ( Figura 1D) e presença de TCLB13.
- Defina os seguintes critérios de exclusão: pacientes com aperto capsular grave, restrição de movimento definida como rotação interna ou externa passiva menor que 30°, cirurgia prévia do ombro ipsilateral, ruptura do subescapular > Lafosse tipo 314, fraturas, patologias relacionadas à infecção, ruptura parcial ou completa do TCLB, osteoartrite grave da articulação glenoumeral e deformidade da cabeça do úmero na radiografia pré-operatória.
2. Procedimento cirúrgico
- Coloque o paciente em uma posição de cadeira de praia com um suporte de braço.
- Realize uma liberação artroscópica completa do manguito rotador remanescente.
- Defina a ruptura do subescapular de acordo com a classificação de Lafosse (Figura 2A)14 e repare de acordo (Figura 2B).
- Libere todas as fibras verticais abaixo do supraespinhal artroscopicamente.
- Insira uma âncora baseada em sutura de carga dupla ou tripla 5 mm posterior ao sulco bicipital para prender o TCLB inicialmente (Figura 2C).
- Crie um laço através do LHBT (Figura 2D).
- Faça uma calha óssea 5 mm posterior ao sulco bicipital (Figura 2E).
- Liberação completa do ligamento transverso do úmero.
- Amarre as alças de laço passadas pelo LHBT e posteriormente redirecione o LHBT pelo laço recém-feito (Figura 2F).
NOTA: Não realize uma tenotomia para preservar a integridade do TCLB. - Manter a fixação proximal do TCLB no lado da glenoide, garantindo a fixação nativa.
- Use a outra sutura da âncora para reparar o manguito anterior remanescente, proporcionando mais cobertura de tecido mole no topo do TCLB redirecionado (Figura 2G).
- Insira duas âncoras baseadas em sutura de carga dupla através do portal Naviaser na parte superior da glenoide, permitindo quatro pares de suturas (Figura 2H), e transporte-as através do portal anterolateral para uso posterior.
- Passe todas as oito suturas (quatro pares de suturas) das duas âncoras por um lado de um aloenxerto dérmico de 3 x 3 cm com espessura de 2 mm, fora do ombro.
- Amarre uma sutura de cada âncora para fornecer uma polia dupla (Figura 2I). Os outros 2 pares de suturas através do aloenxerto dérmico funcionam com uma sutura em colchão.
- Use uma seringa de 10 mL meio cortada como cânula feita à mão, longa o suficiente para se aproximar aproximadamente da glenoide, facilitando a polia dupla e as duas suturas do colchão fixando o aloenxerto dérmico no topo da glenoide medial (Figura 2J).
- Passe os dois membros de suturas livres ou uma sutura FiberTape do lado lateral do enxerto, que é usado para fixação da fileira lateral (Figura 2K).
- Introduza e fixe o aloenxerto dérmico na glenoide.
- Insira uma âncora na tuberosidade maior.
- Fixe a parte lateral do aloenxerto dérmico com as suturas pré-passadas.
- Cubra a pegada supraespinhal pelo enxerto, que é determinado por onde fixar o aloenxerto dérmico pela âncora da fileira lateral.
- Otimize a tensão do aloenxerto durante a inserção da âncora lateral a 45° de abdução do ombro (Figura 2L)15.
- Cubra o aloenxerto dérmico no topo do LHBT para aumentar o efeito espaçador.
NOTA: Não há necessidade de âncoras de fileira medial. - Faça suturas adicionais lado a lado entre o aloenxerto dérmico fixo e o infraespinhal (Figura 2M, N).
- Repare as porções restantes do supraespinhal e do infraespinhal usando suturas passadas pela âncora para aumentar a estabilidade.
NOTA: Não é necessária sutura entre o subescapular e o aloenxerto dérmico fixo. Toda a pegada exposta do úmero proximal é coberta por TCLB, aloenxerto dérmico e manguito rotador remanescente (Figura 2O).
Resultados
Um total de 39 pacientes preencheu os critérios de inclusão; quatro foram excluídos, restando 8 homens e 27 mulheres para o estudo. Os dados demográficos dos pacientes estão listados na Tabela 1. Não houve alteração significativa em relação à amplitude de movimento (ADM) ativa do ombro e à distância acromioumeral (AHD) antes e após a cirurgia (Tabela 2). Houve uma melhora significativa nas escalas de dor e nos resultados funcionais no acompanhamento de 2 anos. O escore visual análogo (EVA) demonstrou melhorias substanciais, diminuindo de 8,2 ± 0,6 para 1,3 ± 0,6, o valor subjetivo do ombro (SSV) melhorou de 23,1 ± 9 para 79,3 ± 11,6, o escore de Constant-Murley (CMS) de 37 ± 7,6 para 81,1 ± 8,1 e os escores dos cirurgiões americanos de ombro e cotovelo (ASES) de 38,7 ± 10,6 para 80,7 ± 5,3 no acompanhamento final (todos P < 0,001) (Tabela 2). Trinta e três pacientes demonstraram um aloenxerto dérmico cicatrizado no footprint do supraespinhal durante o exame de ressonância magnética de acompanhamento de 1 ano (Figura 3). Dois (5,7%) pacientes apresentaram uma nova ruptura do lado umeral. Ambos foram submetidos à artroplastia total reversa do ombro (RSA) durante a cirurgia de revisão, levando a uma recuperação sem intercorrências.

Figura 1: Avaliação radiológica pré-operatória. (A,B) Os pacientes submetidos a esta técnica devem ter menos de Hamada grau 2 de artropatia por ruptura do manguito rotador. (C) Retração do tendão supraespinhal no estágio III de Patte e (D) Infiltração gordurosa do músculo supraespinhal igual ou superior ao estágio 2 de Goutallier. Clique aqui para ver uma versão maior desta figura.
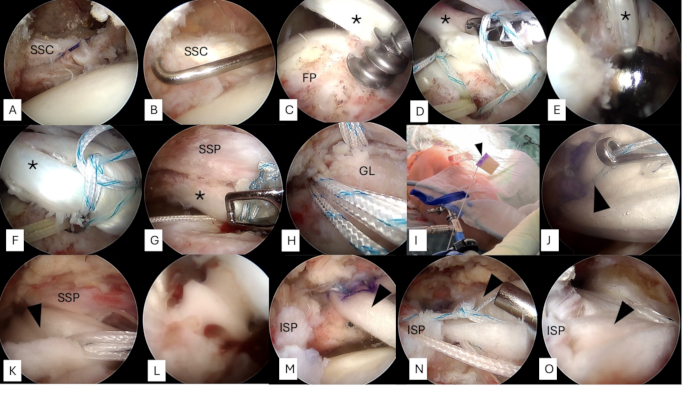
Figura 2: Ombro direito, visto do portal lateral em posição de cadeira de praia. (A, B) Qualquer ruptura do subescapular é definida e reparada. (C) Uma âncora baseada em sutura de carga dupla ou tripla é inserida 5 mm posterior ao sulco bicipital. (D) Um laço de laço é usado para prender o LHBT. (E) Uma calha óssea é feita 5 mm posterior ao sulco bicipital. (F) Após a liberação completa do ligamento transverso do úmero, a alça de laço passada pelo TCLB é amarrada e o TCLB é redirecionado posteriormente. Nenhuma tenotomia distal é feita para preservar a integridade do TCLB. (G) A outra sutura pode ser usada para reparar o manguito anterior remanescente, se necessário, proporcionando mais cobertura de tecido mole sobre o TCLB redirecionado. (H) Duas âncoras baseadas em sutura de carga dupla são inseridas na parte superior da glenoide, permitindo quatro suturas. (I) Um par de suturas de cada âncora glenoidal é passado por um lado de um aloenxerto dérmico de 3 x 3 cm com espessura de 2 mm, proporcionando uma forma de polia dupla. Os outros dois pares de suturas são passados através do aloenxerto dérmico em forma de colchão. (J) Uma seringa de 10 mL meio cortada pode ser usada como uma cânula feita à mão, longa o suficiente para se aproximar aproximadamente da glenoide, facilitando a polia dupla e as duas suturas de colchão fixando o aloenxerto dérmico no topo da glenoide medial. (K) Dois membros de suturas livres ou suturas são passados do lado lateral do enxerto, que é usado para fixação da fileira lateral. (L) Ao inserir uma âncora de fileira lateral no tubérculo maior, a parte lateral do aloenxerto dérmico é fixada com as suturas pré-passadas. (M, N) As suturas adicionais lado a lado podem ser feitas entre o aloenxerto dérmico fixo e o infraespinhal. (O) Finalmente, toda a pegada exposta do úmero proximal é coberta por LHBT, aloenxerto dérmico e manguito rotador remanescente. Os asteriscos indicam LHBT; pontas de setas pretas apontam para o aloenxerto dérmico. Abreviaturas: SSC = subescapular; FP = pegada; TCLB = cabeça longa do bíceps; GL = glenoide; SSP = supraespinhal; ISP = infraespinhal. Clique aqui para ver uma versão maior desta figura.
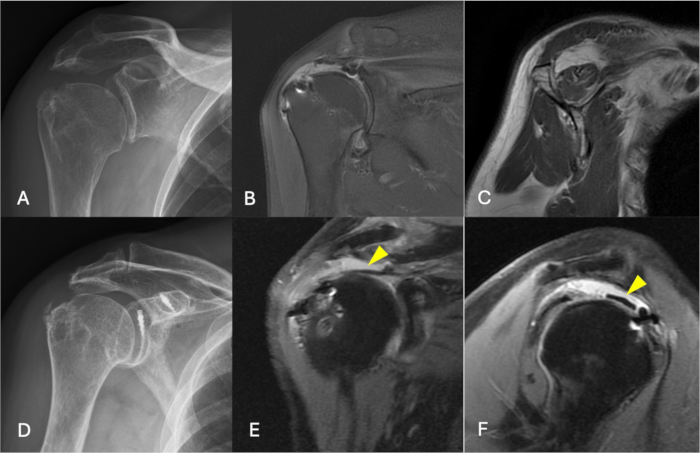
Figura 3: Imagens pré e pós-operatórias de um paciente que recebeu esta técnica. (A) Uma paciente de 70 anos com falha prévia no reparo do manguito rotador apresentou artropatia do manguito rotador tipo 1 de Hamada. A radiografia anteroposterior revelou distância acromioumeral superior a 7 mm, (B) e retração do manguito rotador estágio III de Patte. (C) A infiltração gordurosa do músculo supraespinhal foi o estágio 2 de Goutallier. (D) A radiografia anteroposterior pós-operatória apresentava distância acromioumeral preservada. (E, F) A ressonância magnética coronal e sagital revelou um aloenxerto dérmico cicatrizado na pegada do supraespinhal no exame de ressonância magnética de acompanhamento de 1 ano. A ponta da seta aponta para o aloenxerto dérmico. Clique aqui para ver uma versão maior desta figura.
| Não. do paciente | 35 |
| Idade (ano) | 63,8 ± 7,7 |
| Masculino /fêmea | 8 / 27 |
| Índice de massa corporal (kg/m2) | 24,2 ± 4,4 |
| Duração do acompanhamento (meses) | 24,2 ± 5,3 |
| Lado da cirurgia, direito/esquerdo | 14 / 21 |
| Doença sistemática (diabetes, hipertensão), n / % | 22, 9% |
| Raio-X pré-operatório | |
| AHD (mm) | 7,8 ± 2,2 |
| Ressonância magnética pré-operatória | |
| Classificação de Patte de retração SSP | |
| (I/II/III, n) | 0 / 0 / 35 |
| Grau de mudança de gordura (0 / 1 / 2 / 3 / 4) | |
| CCD | 18 / 13 / 3 / 1 / 0 |
| SSP | 0 / 0 / 2 / 23 /10 |
| Provedor de serviços de Internet | 4 / 23 / 8 / 0 / 0 |
| ADM ativa de ombro pré-operatória | |
| FF (°) | 132,9 ± 34,6 |
| ER 1 (°) | 56,3 ± 15,2 |
| IR (1~18) | 11,4 ± 3,4 |
Tabela 1: Características dos pacientes. Abreviaturas: ADM = amplitude de movimento; AHD = distância acromioumeral; SSC = subescapular; SSP = supraespinhal; ISP = infraespinhal; FF = elevação anterior; ER1 = rotação externa; IR = rotação interna.
| Pré-operatório | Pós-operatório | Valor de p | |
| Raio X | |||
| AHD (mm) | 7,8 ± 2,2 | 7,2 ± 2,5 | 0.296 |
| ADM ativa | |||
| FF (°) | 132,9 ± 34,6 | 148,6 ± 19,4 | 0.022 |
| ER 1(°) | 56,3 ± 15,2 | 60.3 ± 12 | 0.225 |
| RI | 11,4 ± 3,4 | 10,7 ± 3,2 | 0.43 |
| Intensidade da dor | |||
| VAS | 8,2 ± 0,6 | 1,3 ± 0,6 | <0,001 |
| Escore funcional | |||
| SSV | 23,1 ± 9 | 79,3 ± 11,6 | <0,001 |
| CMS | 37 ± 7,6 | 81,1 ± 8,1 | <0,001 |
| ASES | 38,7 ± 10,6 | 80,7 ± 5,3 | <0,001 |
Tabela 2: Resultados pós-operatórios. Abreviaturas: ADM = amplitude de movimento; AHD = distância acromioumeral; FF = flexão anterior, ER = rotação externa; IR = rotação interna; EVA = escala visual analógica; SSV = Valor Subjetivo do Ombro; ASES = Cirurgiões americanos de ombro e cotovelo; CMS = Escore de Constant-Murley.
Discussão
O passo crítico neste protocolo é que não inserimos âncoras de fileira medial como na técnica convencional de SCR proposta por Mihata et al.11 De acordo com a técnica original, uma medição precisa do tamanho do enxerto é importante para fornecer tensão adequada. Em vez disso, transportamos a sutura Fibertape de uma âncora Swivelock para fazer uma sutura reversa do colchão na lateral do aloenxerto dérmico, que é usado para fixar o enxerto na pegada quando a âncora Swivelock é inserida na tuberosidade maior a 45° de abdução do ombro. O ângulo de fixação da abdução do ombro a 45° mantém a tensão adequada a 90° da abdução do ombro e evita a ruptura do enxerto a 0° da abdução do ombro11. Desta forma, a tensão máxima pode ser alcançada ao apertar durante a inserção da âncora Swivelock e não será afetada pela posição da âncora da fileira medial.
Essa técnica modificada fornece flexibilidade na fixação do aloenxerto dérmico, pois a posição real da fixação do aloenxerto dérmico depende da posição para cobrir a parte mais exposta da pegada, determinada pela posição inserida das âncoras laterais. Se o infraespinhal puder ser reduzido à sua posição anatômica, o aloenxerto dérmico pode ser fixado mais anteriormente, em cima do TCLB redirecionado posterior para criar um efeito espaçador maior, pois a parte ântero-superior da cápsula anatômica é mais espessa, com média de 2,3 mm. Afinal, inclui o ligamento glenoumeral superior16. Se o infraespinhal não puder ser puxado para trás para cobrir sua pegada, o autor fixará o aloenxerto mais posteriormente, cobrindo a pegada mais exposta. Como Mirzayan et al. relataram, uma ruptura do enxerto que deixa a tuberosidade coberta tem menor dor e escores funcionais mais altos do que aqueles em que o enxerto rasgado deixa a tuberosidade descoberta17. Assim, cobrir o máximo de espaço ocupado pode ser tão importante quanto fornecer um forte efeito espaçador. Além disso, as porções restantes do supraespinhal e do infraespinhal podem ser reparadas usando suturas passadas pela âncora Swivelock para aumentar a estabilidade. O aloenxerto dérmico também pode servir como uma ponte biológica quando o supraespinhal e o infraespinhal remanescentes são suturados com ele.
Existem duas limitações para esta técnica. Primeiro, a qualidade do TCLB não pode ser controlada no pré-operatório. Excluímos apenas os pacientes em que o TCLB estava ausente antes da cirurgia. Se o TCLB estivesse presente, consideráva-se um aumento biológico e realizávamos a técnica de bio-RCS independentemente do tamanho ou da qualidade do tendão do bíceps, conforme relatado por McClatchy et al.18. Em segundo lugar, não temos grupo controle, como reparo parcial do manguito rotador ou RCS do bíceps isoladamente, pois este é um laudo para um protocolo cirúrgico.
A importância do método é que ele combina as vantagens do bíceps e da SCR dérmica e evita a complicação da colheita da fáscia lata. Além disso, essa técnica permite a cobertura da pegada sem o uso de âncoras de fileira medial, o que pode levar a um procedimento mais econômico. Não cortamos a parte proximal do TCLB que já está presa à glenoide através do local de ancoragem nativo, o que evita a necessidade de fixação da âncora e outra interface para possível falha. Também não cortamos a parte distal do TCLB, mas fazemos um novo vale, como Kim et al.19 propuseram para proteger o TCLB redirecionado posteriormente, deixando o TCLB intacto para fornecer um efeito de espaço.
Essa técnica pode ser aplicada a todos os MIRCTs quando o TCLB estiver presente e o paciente estiver sem atraso de rotação externa. Ainda há debate entre a biomecânica da SCR e a transferência do trapézio inferior (LTT) para MIRCTs. Enquanto o SCR e o LTT diminuem a translação superior glenoumeral e a pressão de contato em comparação com as condições MIRCT póstero-superiores, o LTT foi superior ao SCR em termos de translação superior da cabeça do úmero em um ângulo de abdução do ombro mais alto. Em contraste, o SCR mostrou características de contato subacromial mais vantajosas em comparação com o LTT20. Um estudo mais aprofundado deve se concentrar na posição correta da fixação do enxerto e na espessura do enxerto. Em resumo, a técnica combinada de SCR usando um aloenxerto dérmico de 2 mm e LHBT autólogo para MIRCTs melhora significativamente os resultados relatados pelo paciente.
Divulgações
Os autores não têm conflitos de interesse a declarar.
Agradecimentos
Os autores agradecem ao Ministro da Ciência e Tecnologia de Taiwan e ao Hospital Memorial Linkou Chang Gung pelo apoio financeiro a este estudo (Grant: MOST 111-2628-B-182A-016, NSTC112-2628-B-182A-002, CMRPG5K0092, CMRPG3M2032, CMRPG5K021, SMRPG3N0011)
Materiais
| Name | Company | Catalog Number | Comments |
| 3 x 3 cm dermal allograft of 2 mm thickness | Megaderm; L&C BIO Inc., Seongnam, Korea | ||
| BioComposite SwiveLock C anchor | Arthrex, Naples, FL | anchor | |
| FiberTape | Arthrex, Naples, FL | suture |
Referências
- Mihata, T., et al. Clinical results of arthroscopic superior capsule reconstruction for irreparable rotator cuff tears. Arthroscopy. 29 (3), 459-470 (2013).
- Denard, P. J., Brady, P. C., Adams, C. R., Tokish, J. M., Burkhart, S. S. Preliminary results of arthroscopic superior capsule reconstruction with dermal allograft. Arthroscopy. 34 (1), 93-99 (2018).
- Hirahara, A. M., Adams, C. R. Arthroscopic superior capsular reconstruction for treatment of massive irreparable rotator cuff tears. Arthrosc Tech. 4 (6), e637-e641 (2015).
- Pennington, W. T., Bartz, B. A., Pauli, J. M., Walker, C. E., Schmidt, W. Arthroscopic superior capsular reconstruction with acellular dermal allograft for the treatment of massive irreparable rotator cuff tears: Short-term clinical outcomes and the radiographic parameter of superior capsular distance. Arthroscopy. 34 (6), 1764-1773 (2018).
- Burkhart, S. S., Denard, P. J., Adams, C. R., Brady, P. C., Hartzler, R. U. Arthroscopic superior capsular reconstruction for massive irreparable rotator cuff repair. Arthrosc Tech. 5 (6), e1407-e1418 (2016).
- Protais, M., et al. Use of gracile and semi-tendinosus tendons (grast) for the reconstruction of irreparable rotator cuff tears. BMC Musculoskelet Disord. 22, 1-8 (2021).
- Barth, J., et al. Superior capsular reconstruction with the long head of the biceps autograft prevents infraspinatus retear in massive posterosuperior retracted rotator cuff tears. Am J Sports Med. 48 (6), 1430-1438 (2020).
- Boutsiadis, A., et al. Long head of the biceps as a suitable available local tissue autograft for superior capsular reconstruction: "The Chinese way". Arthrosc Tech. 6 (5), e1559-e1566 (2017).
- Chiang, C. -. H., et al. Modified superior capsule reconstruction using the long head of the biceps tendon as reinforcement to rotator cuff repair lowers retear rate in large to massive reparable rotator cuff tears. Arthroscopy. 37 (8), 2420-2431 (2021).
- Chiu, C. -. H., et al. Anatomical dermal allograft and autologous biceps long head superior capsule reconstruction for irreparable posterosuperior rotator cuff tears. Arthrosc Tech. 10 (10), e2237-e2243 (2021).
- Mihata, T., Mcgarry, M. H., Pirolo, J. M., Kinoshita, M., Lee, T. Q. Superior capsule reconstruction to restore superior stability in irreparable rotator cuff tears: A biomechanical cadaveric study. Am J Sports Med. 40 (10), 2248-2255 (2012).
- Kim, D. S., Han, J. Y., Park, Y. J., Kwak, J. W., Lee, B. S. Comparative analysis of superior capsule reconstruction between long head of biceps tendon autograft and human dermis allograft. J Shoulder Elbow Surg. 32 (4), 820-831 (2023).
- Chiu, C. H., et al. Anatomical dermal allograft and autologous biceps long head superior capsule reconstruction for irreparable posterosuperior rotator cuff tears. Arthrosc Tech. 10 (10), e2237-e2243 (2021).
- Lafosse, L., et al. Structural integrity and clinical outcomes after arthroscopic repair of isolated subscapularis tears. J Bone Joint Surg Am. 89 (6), 1184-1193 (2007).
- Mihata, T., et al. Clinical results of arthroscopic superior capsule reconstruction for irreparable rotator cuff tears. Arthroscopy. 29 (3), 459-470 (2013).
- Clavert, P., et al. An anatomical study of the fetal superior capsule of the glenohumeral joint. Orthop & Traumatol Surg Res. 107 (8), 103073 (2021).
- Mirzayan, R., Stone, M. A., Batech, M., Acevedo, D. C., Singh, A. Failed dermal allograft procedures for irreparable rotator cuff tears can still improve pain and function: The "biologic tuberoplasty effect". Orthop J Sports Med. 7 (8), 2325967119863432 (2019).
- Mcclatchy, S. G., Parsell, D. E., Hobgood, E. R., Field, L. D. Augmentation of massive rotator cuff repairs using biceps transposition without tenotomy improves clinical and patient-reported outcomes: The biological superior capsular reconstruction technique. Arthroscopy. 40 (1), 47-54 (2024).
- Kim, D., Um, J., Lee, J., Kim, J. Improved clinical and radiologic outcomes seen after superior capsule reconstruction using long head biceps tendon autograft. Arthroscopy. 37 (9), 2756-2767 (2021).
- Baek, G., et al. Biomechanical comparison between superior capsular reconstruction and lower trapezius tendon transfer in irreparable posterosuperior rotator cuff tears. Am J Sports Med. 52 (6), 1419-1427 (2024).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados