Method Article
İnme Sonrası Bilişsel Rehabilitasyon için Transkraniyal Doğru Akım Stimülasyonunun Randomize, Üçlü Kör ve Paralel Kontrollü Çalışması
* Bu yazarlar eşit katkıda bulunmuştur
Bu Makalede
Özet
Bu çalışma, inme sonrası hemispatial ihmali ele almak için bilişsel stimülasyon ile birlikte yeni bir transkraniyal doğru akım stimülasyonu (tDCS) protokolü sunmaktadır. Pilot bir hastadan elde edilen ilk veriler, prosedürün fizibilitesini sağlar ve gelecekteki paralel, üçlü kör, kontrollü bir klinik çalışma için bir temel sağlayarak potansiyel etkinliği önerir.
Özet
Sağ hemisfer inmesi sıklıkla, iyileşme sürecini önemli ölçüde engelleyebilen engelleyici bir durum olan hemispatial ihmal ile sonuçlanır. İhmalin kronik varlığı, hem bilişsel hem de motor alanlarda daha kötü sonuçlarla ilişkilendirilmiştir. Konvansiyonel nöropsikolojik müdahalelere ek olarak, düşük yoğunluklu elektrik akımları yoluyla nöral uyarılabilirliği modüle eden noninvaziv bir teknik olan transkraniyal doğru akım stimülasyonu (tDCS), etkilenen bireylerde kortikal plastisiteyi artırma ve fonksiyonel iyileşmeyi destekleme potansiyeli nedeniyle dikkat çekmiştir.
Bu çalışmada, inme sonrası hemispatial ihmal semptomlarını azaltmayı amaçlayan kombine bir müdahale protokolü öneriyoruz. Hemispatial ihmalin rehabilitasyonu için özel olarak tasarlanmış bilgisayarlı bir nöropsikolojik rehabilitasyon programı ile birleştirilmiş bir katodal tDCS protokolünden oluşur.
Nöromodülasyon stratejisi, interhemisferik rekabet modeline dayalı olarak hasar görmemiş hemisferin hiperaktivasyonunu azaltmaktır. Müdahale 2 hafta, 10 seans (Pazartesi'den Cuma'ya), her biri 45 dakika, tDCS ve aynı anda uygulanan geleneksel bilişsel stimülasyondan oluşur. tDCS, 8 kanallı yüksek çözünürlüklü tDCS (HD-tDCS) cihazı ile 20 dakika ve 2 mA yoğunlukta uygulanır. Katot, sol posterior parietal korteks üzerine yerleştirilir (elektroensefalogram [EEG] elektrot yerleşimi için 10/20 sistemini takip eden P3) ve dönüş elektrotları C3, CP5, CP1, Pz, PO3, PO7 ve P7'ye yerleştirilir. Başlangıçta ve müdahalenin bitiminden sonra nöropsikolojik ve fonksiyonel bir değerlendirme yapıldı.
Bu çalışmanın temel amacı, paralel, randomize, üçlü kör deney tasarımı için protokolü tanımlamaktır. Protokolün fizibilitesini ve potansiyel etkinliğini sağlamak için, tek bir pilot katılımcıya uygulanan prosedürlerin kapsamlı bir açıklaması sağlanır.
tDCS nöromodülasyon stratejilerinin bilişsel rehabilitasyon süreçlerine dahil edilmesi, müdahale sürelerinin kısalmasına ve hastaların fonksiyonel durumunun ve yaşam kalitesinin iyileşmesine yol açabilir.
Giriş
İnme, erişkinlerde dünyada en sık görülen özürlülük nedenidir ve iskemik kalp hastalığından sonra ikinci ölüm nedenidir1. İnmeden kurtulan hastaların çoğunda çok heterojen klinik durumlar ve farklı derecelerde sakatlık gelişir. İnme hastalarının %55 ila %75'inde yaralanmadan 6 ay sonra da devam eden motor sınırlamalar vardır2. Fiziksel sonuçlara ek olarak, bilişsel değişiklikler çok sık görülür3. Bu eksiklikler günlük yaşam aktivitelerinin performansını olumsuz etkilemekte, hasta ve yakınlarının fonksiyonel bağımsızlığını ve yaşam kalitesini sınırlamaktadır 4,5. Hemispatial ihmal, inme sonrası en yaygın dikkat bozuklukları arasındadır ve vakaların yaklaşık %25 ila %50'sindegörülür 6,7,8 ve sağ hemisfer felci olan bireylerde %80'e kadar yükselir 9,10.
Yarı-uzamsal ihmal, bu dikkatsizlik allosentrik (boşluğun sol yarısında bulunan nesneleri atlamak) veya benmerkezci (hasta kendi vücudunun sol kısımlarına katılmaz) olmak üzere, yaralı bölgeye kontralateral hemifield'a katılmada bir zorluk anlamına gelir. İşlevsel olarak ihmal, hem temel (örneğin tımar, giyim, yemek yeme vb.) hem de günlük yaşamın araçsal aktivitelerinde (örneğin para yönetimi, toplu taşıma veya bağımsız yürüyüş) hastanın bağımsızlığında ciddi zorluklar yaratır. Ayrıca, bu değişikliğin varlığı daha uzun hastanede yatış ve rehabilitasyon süreleri, daha yüksek düşme riski, zayıf motor iyileşme ve hastaneden taburcu olduktan sonra eve dönme olasılığının daha düşük olması ile ilişkilendirilmiştir11,12.
Hemispatial ihmali tedavi etmek için çeşitli stratejiler uygulanmıştır. Geleneksel rehabilitasyon yaklaşımları içinde yukarıdan aşağıya ve aşağıdan yukarıya yaklaşımları ayırt edebiliriz. Aralarındaki temel fark, kişinin görevlere aktif katılım ve farkındalık düzeyidir. Bu yaklaşımlar içinde bugüne kadar en yaygın olarak kullanılan yöntemler sırasıyla görsel tarama eğitimi ve prizmatik adaptasyon olmuştur13. Hemispatial ihmalde yaygın kullanım alanı ile diğer rehabilitasyon teknikleri merkezi lokalizasyon, optokinetik, kalorik ve vestibüler stimülasyon, boyun vibrasyonu ve farmakolojik tedaviler 13,14,15,16. Bununla birlikte, bu tedavilerin bazı sınırlamaları vardır: sonuçlarının süresi çok sınırlıdır ve akut veya subakut fazlarda uygulanabilirlikleri düşüktür, çünkü bu fazlardaki hastaların şiddeti, gerçekleştirilecek aktivitelerdeki işbirliğini engeller17.
Transkraniyal doğru akım stimülasyonu (tDCS), kortikal aktiviteyi değiştiren beyne zayıf bir elektrik akımı indükleyerek kortikal aktiviteyi değiştirebilen, invaziv olmayan güvenli bir nöromodülasyon tekniğidir ve hemispatial ihmal için nöropsikolojik rehabilitasyonu tamamlamak için kullanılabilir. tDCS, diğer beyin bölgelerinden gelen girdilere yanıt olarak spontan nöronal aktivasyonu modüle eder. Ayrıca, tDCS, uzun süreli potansiyasyona (LTP) veya uzun süreli depresyona (LTD) benzeyen ve hatta stimülasyon süresinin ötesinde bile devam eden plastik sinaptik değişikliklere neden olur18.
tDCS vasıtasıyla, anottan katoda akan çok düşük yoğunluklu bir elektrik akımı uygulanarak kortikal aktivite modüle edilebilir. tDCS, aksiyon potansiyelinin eşiğini etkileyerek, artırarak veya azaltarak, ancak aksiyon potansiyellerine neden olmadan beyin aktivitesini modüle eder18. Genel olarak, anot, üzerinde bulunduğu beyin bölgesinin uyarılabilirliğinde bir artışa neden olurken, katot kortikal inhibisyona neden olur. Bu teknik yüksek bir uzamsal çözünürlüğe sahip değildir, ancak bu sınırlama, çok bölgeli veya yüksek çözünürlüklü (HD-tDCS) olarak adlandırılan yeni tDCS cihazlarının ortaya çıkmasıyla aşılmıştır. Bu cihazlar, belirli bir beyin bölgesindeki kortikal uyarılabilirliği artırmak veya azaltmak için anot etrafında bir katodal halka oluşturmak (veya tam tersi) gibi farklı elektrot konfigürasyonlarına izin verir. Katot halkası, geri dönüş elektrotlarına benzer şekilde hareket eder ve stimülasyon alanını sınırlar; Bu sayede daha odaklı bir uyarım elde edilir. tDCS'nin inme sonrası motor iyileşme için terapötik bir yaklaşım olarak etkili olduğu kanıtlanmıştır19 ve hemispatial ihmalin rehabilitasyonunda umut verici sonuçlar veren bazı bilimsel literatür vardır20.
Yarı-uzamsal ihmalin en çok kabul gören hipotezi, bunun Kinsbourne tarafından 1977'deönerilen yarım küre rekabet modeline dayanarak açıklanabileceğini savunmaktadır 21,22. Bu yaklaşıma göre, bazal durumda, her iki yarım küre de karşılıklı bir şekilde sürekli olarak birbirini inhibe etmektedir; Hemispatial ihmal, aralarındaki dengesizlikten kaynaklanır. Bir yaralanmadan sonra, hasarlı yarım küre, korunmuş yarım kürenin aktivitesini etkili bir şekilde inhibe edemez. Bu, hasarlı olanın uyguladığı inhibisyonun olmaması nedeniyle sağlıklı hemisferin patolojik hiperaktivitesine neden olur, bu da üzerine uygulanan artan inhibisyon nedeniyle etkilenen hemisferin nöral aktivitesini daha da azaltır23. Bu nedenle, hemispatial ihmalin altında yatan işlev bozukluğu, hem hasarlı hemisferin hipoaktivitesinden hem de sağlam olanın hiperaktivitesinden kaynaklanır24.
Teorik bir arka plan olarak bu model ile, hemispatial ihmal semptomlarını iyileştirmeyi amaçlayan farklı noninvaziv beyin stimülasyon stratejileri önerilmiştir. Bu stratejiler, sağlıklı hemisferin hiperaktivitesini azaltmak, yaralı hemisferin aktivitesini artırmak veya her ikisinin bir kombinasyonu için ele alınmaktadır25,26.
Çeşitli çalışmalar, yaralı veya hasarsız hemisferde sırasıyla anodal 17,27,28,29 ve katodal17,29 tDCS'yi veya her ikisinin bir kombinasyonunu uygulayarak tDCS'nin hemispatial ihmal semptomatolojisini azaltmadaki potansiyelini göstermiştir 28,30,31,32. Umut verici sonuçlara rağmen, optimal sonuçlar elde etmek için tDCS'nin kesin parametrelerini bilmek için daha fazla ampirik kanıta ihtiyaç vardır, bu da fokal tDCS'nin geleneksel tDCS montajlarından daha etkili olup olmadığını bilmek için önemlidir. Bildiğimiz kadarıyla, önceki tüm araştırmalar konvansiyonel tDCS kullanılarak geliştirilmiştir ve bu çalışma, hemispatial ihmal rehabilitasyonu için HD-tDCS'yi kullanan ilk çalışmadır.
Noninvaziv beyin stimülasyonuna dayalı girişimler, farklı meta-analiz ve incelemelere göre güncel sonuçlar ve sınırlı yan etkiler göz önüne alındığında çok umut verici bir klinik yaklaşım oluşturmaktadır 33,34,35,36,37. Ek olarak, tDCS son derece güvenli, taşınabilir ve düşük maliyetli bir tekniktir, bu nedenle klinik ve araştırma ortamlarında kullanımı öncelikli olarak artmıştır. Ayrıca, kolay montajı ve taşınabilirliği, cihazın fiziksel, bilişsel rehabilitasyon veya fonksiyonel aktiviteler gibi diğer herhangi bir aktivitenin performansıyla aynı anda kullanılmasına izin verir. Bu nedenle, konvansiyonel müdahale yaklaşımlarının etkilerini artıran tDCS protokollerini doğrulamak için daha büyük örneklem büyüklüklerine sahip daha kontrollü, kör, randomize çalışmalar garanti edilmektedir.
Protokol
Bu proje 12 de Octubre Hastanesi Klinik Araştırma Etik Kurulu tarafından onaylanmıştır (ref. Nº CEIm: 19/180) ve www.clinicaltrials.gov (ID: NCT04458974) olarak kayıtlıdır. Araştırmacılar, klinik araştırma ve veri koruma ile ilgili tüm mevcut mevzuata uymayı kabul ederler (WMA Helsinki Bildirgesi, 2004; Kişisel verilerin korunmasına ilişkin (AB) 2016/679 sayılı Yönetmelik ve 3/2018 sayılı organik yasa; Hasta özerkliğine ilişkin 41/2002 sayılı Kanun). Kişisel verilerin korunmasına ilişkin (AB) 2016/679 sayılı Yönetmelik uyarınca, katılımcılardan toplanan tüm veriler sıkı bir gizlilikle ele alınacaktır. tDCS protokolü, tDCS38 için uluslararası güvenlik yönergelerini takip eder.
NOT: Bu çalışmanın birincil amacı, paralel, randomize, üçlü kör bir klinik çalışma için bir tDCS müdahale protokolünü tanımlamaktır. Bunu başarmak için, prosedürlerin kapsamlı bir açıklaması sağlanmış ve bir pilot katılımcı başvurusunun sonuçları bu belgede gösterilmiştir. Müdahale protokolü, katodal tDCS (20 dk, 2 mA) ile hemispatial ihmali iyileştirmek için tasarlanmış bilgisayarlı nöropsikolojik rehabilitasyon programını birleştiren 10 seanslık bir programdan oluşur. Nöropsikolojik ve fonksiyonel değerlendirmeler başlangıçta ve müdahalenin bitiminden sonra yapılır. Şekil 1 , protokolün zaman çizelgesini göstermektedir. Şekil, çalışmanın temel değerlendirmesini, müdahalenin ayrıntılı tanımını ve müdahale sonrası değerlendirmesini göstermektedir. Hasta katılımı, çalışmanın amacı hakkında bilgilendirildikten ve yazılı bilgilendirilmiş onam formu imzaladıktan sonra gönüllü olarak yapıldı. Katılımcı dilediği zaman çalışmadan çekilebilir. Bu çalışmanın katılımcısı, Tablo 1'de belirtilen tüm dahil etme ve dışlama kriterlerini karşılamaktadır.
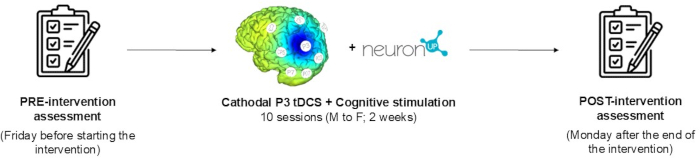
Şekil 1: Protokol zaman çizelgesi. Çalışmanın tüm aşamaları açıklanmıştır: temel değerlendirme, müdahalenin ayrıntılı açıklaması ve müdahale sonrası değerlendirme. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
1. Dahil etme ve hariç tutma kriterleri
- Bu çalışmadaki pilot katılımcının aşağıdaki dahil etme ve hariç tutma kriterlerini karşıladığından emin olun (Tablo 1).
| Dahil edilme kriterleri: |
| Sağ hemisferde hemorajik veya iskemik inme |
| Olaydan 3 ila 12 ay sonra inme (daha önce rehabilitasyon alıp almadıklarına bakılmaksızın) |
| 18 ila 89 yaş arası |
| Nörogörüntüleme çalışması |
| Önceki vuruşların olmaması |
| Hastanın bir saat boyunca oturarak ve aktif kalmasını sağlayan fonksiyonel kapasite (Sandalye ve yatak arasındaki transferler maddesinde Barthel İndeks skoru 5'ten büyük; bu madde 0 ile 15 arasında, 0 tamamen bağımlı ve 15 tamamen bağımsız olmak üzere puanlanabilir). |
| Sağ elini kullanan manuel hakimiyet |
| Görsel-uzamsal ihmalin değerlendirilmesi için uygulanan testlerden en az ikisinde ihmal puanları |
| Hasta veya yasal vasisi tarafından bilgilendirilmiş onam imzası |
| Hariç tutma kriterleri: |
| Dermatolojik problemler (sedef hastalığı, kafa derisinde veya yüzde dermatit) |
| Dolgular hariç kafada implant veya metal parçaların varlığı. |
| Kalp pilleri, ilaç pompaları, stimülatörler (vagal, serebral, transkutanöz), ventriküloperitoneal şantlar veya anevrizma klipleri. |
| Önceki vuruşların varlığı |
| Dahil edilme kriterlerinde açıklanan inme dışındaki nörolojik hastalık |
| Ciddi bilişsel bozukluk, 24'ün altında skoru olan hastalar hariç olmak üzere, Mini-zihinsel durum muayenesi (MMSE) (Folstein, 1975) kullanılarak değerlendirildi (MMSE skoru 0 ile 30 arasında, 0 ciddi bilişsel bozukluk ve 30 bilişsel bozukluk yok) |
| Faaliyetlerin düzgün bir şekilde anlaşılmasına izin vermeyen veya ifadeyi ciddi şekilde sınırlayan önemli dil zorlukları |
| Alkol veya uyuşturucu bağımlılığı öyküsü |
| Orta veya şiddetli aktif depresyon |
| Kontrolsüz tıbbi problemler (etkinliği kanıtlanmış medikal veya farmakolojik tedavisi olmayan akut fazdaki patolojiler veya yakın yaşam riski olan patolojiler) |
| Doğurganlık çağındaki hastalarda çalışmanın başında gebelik testi ile kontrol edilecek olan gebelik veya gebelik şüphesi ve girişim sonuna kadar kontraseptif yöntemlerin kullanılması önerisi ile |
Tablo 1: Dahil etme ve hariç tutma kriterleri. Bu çalışmanın pilot katılımcısı, bu tabloda açıklanan tüm dahil etme ve hariç tutma kriterlerini karşılamaktadır.
2. Malzemeler
NOT: Çalışmanın tüm aşamalarında kullanılan tüm materyaller titizlikle tanımlanmıştır.
- tDCS cihaz kiti
- tDCS uygulaması için 8 kanallı bir HD-tDCS cihazı ve önerilen elektrotlarını kullanın (bkz. Şekil 2). Daha kolay montajı kolaylaştırmak için, neopren kapağın istenen yerine plastik bir taban yerleştirin (10/20 EEG sistemini takip ederek). Yerleştirildikten sonra iletken jeli uygulayın ve ardından elektrodu monte edin.
- Bilgisayarlı nörorehabilitasyon platformu
NOT: Bilişsel stimülasyonu gerçekleştirmek için çevrimiçi bilgisayarlı bir nörorehabilitasyon platformu kullanılır (bkz. Şekil 3). Platform, görevlerin zorluğunu bireysel olarak uyarlayarak, müdahale programının her oturumunun tasarlanmasına ve uygulanmasına izin verir.- Kullanıcı yönetimine tıklayarak ve yeni bir kullanıcı ekleyerek her hasta için yeni bir kullanıcı oluşturun. Bilişsel programı bireysel olarak kişiselleştirmek için bir çalışma kodu kullanarak adlandırın.
- Görevleri tasarlamak için çalışma alanına/oturumlara/dijital oturumlara erişin ve oturumun gerçekleşeceği tarihe tıklayın.
- Oturumun adını girin, örneğin, oturum 1. Bu oturum için bir simge ve renk seçin ve Oluştur düğmesine tıklayın.
- Programa dahil edilecek aktivitelerin üzerine tıklayınız.
- Her oturum için görevlerin ekranın sol tarafında görünüp görünmediğini kontrol edin.
- Her birinde, aşağıdaki parametreleri programlayın: Zaman (7 dakika) ve son sonuçtan başlayın (yalnızca 3-10. oturumlarda EVET'i belirtin).
- Kaydetmek için belirtin.
- Bilişsel stimülasyon programının 10 oturumunun her birinin tasarımı için 2.2.3-2.2.7 adımlarını tekrarlayın.

Şekil 2: tDCS cihaz kiti. (1) Neopren kapak, (2) tDCS cihazı, (3) Elektrotlar, (4) Kablolar, (5) Kulak klipsi, (6) İletken jel; (7) İletken jeli elektrotların altına uygulamak için şırınga. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
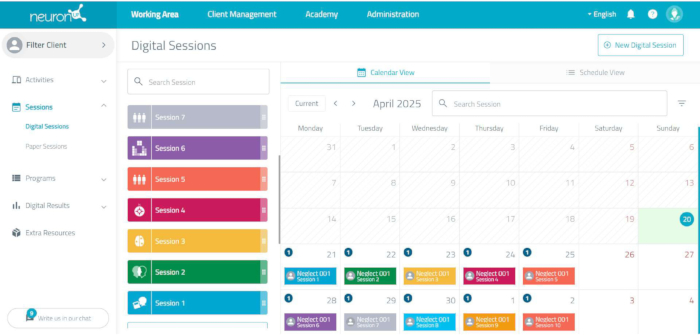
Şekil 3: Nörorehabilitasyon platformu oturum planlaması. Her oturuma tıklandığında, her görevin süresi ve oturumun toplam süresi dahil olmak üzere görevler görüntülenir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
3. Değerlendirme protokolünün tanımı: Müdahale öncesi nöropsikolojik ve fonksiyonel değerlendirme:
NOT: Katılımcı bilgilendirilmiş onamı imzaladıktan sonra, nöropsikolojik ve fonksiyonel bir değerlendirme yapılır. Değerlendirme, stimülasyon programının başlamasından önceki Cuma günü yapılır ve 50 dakika sürer. Bu oturumda genel bilişsel performans değerlendirilir ve fonksiyonel ölçeklerle birlikte dikkat süreçlerini ve hemispatial ihmali değerlendirmeye odaklanan nöropsikolojik testler uygulanır. İlk değerlendirmeden önce yapılan bir bilgilendirme oturumunda, katılımcıya çalışmanın amacı, prosedürü, oturum süresi ve olası yan etkileri hakkında gerekli tüm ayrıntılar sağlanır. Değerlendirme ve müdahaleye devam etmeden önce imzalı onay alınır. Katılımcı ayrıca herhangi bir zamanda çalışmadan çekilme seçeneği hakkında da bilgilendirilir.
- Mini zihinsel durum muayenesi (MMSE) uygulaması (5 dk)
NOT: Basit yapılandırılmış bir ölçek. En fazla 30 puan alır ve öğeler oryantasyon, anlık hafıza, dikkat ve hesaplama, ertelenmiş hafıza, dil ve yapıyı değerlendiren 5 bölüme ayrılır. Puanlar 0-30 puan arasında değişir ve kesme noktası 24'tür; 24'ün altındaki puanlar bilişsel bozukluğu gösterir.- Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın. Devam etmek için toplam puanın ≥24 puan olduğunu kontrol edin.
- Çizgi bisection testi uygulaması (5 dk)
NOT: On sekiz satır, 6'lı 3 set halinde düzenlenmiş A4 boyutunda bir sayfada sunulur: bir set esas olarak kağıdın solunda, biri kağıdın ortasında ve diğeri esas olarak kağıdın sağında bulunur. Hastalardan her çizginin merkez noktalarını işaretlemeleri istenir. Hastaların işaretinin çizginin gerçek merkezinden sapması her çizgi için ölçülür ve 18 çizgi için ortalaması alınır.- Görevi, katılımcının sağ ve sol taraflarını sayfada gösterecek şekilde katılımcının önüne ortalayarak yerleştirin. Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın.
- Bells testi uygulaması (5 dk)
NOT: Çeldiricilerin varlığında yatay görsel taramayı değerlendirmeyi amaçlayan bir araç. Görev, yarı rastgele bir şekilde düzenlenmiş çan şeklindeki figürleri tanımlamayı içeriyordu. Bunlar, her biri beş çan içeren yedi dikey sütun halinde sergilendi. Sayfadaki yerleşimleri ile ilgili olarak, solda üç, ortada ve sağda üç sütun belirdi.- Görevi, katılımcının sağ ve sol taraflarını sayfada gösterecek şekilde katılımcının önüne ortalayarak yerleştirin. Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın.
- Barselona test uygulamasından resim çizim alt testleri (5 dk)
NOT: Daire, kare, üçgen, çapraz, küp ve ev olmak üzere 6 şeklin bir kopyasından oluşur. Yürütme zamanı kontrol edilir. Her figür şu şekilde puanlanır: mükemmel üreme için 3 puan, ayrık değişiklik için 2 puan, orta derecede değişiklik için 1 puan, ciddi değişiklik için 0 puan. Maksimum puan 18'dir. Uygulamada harcanan süreye bağlı olarak 3, 2 veya 1 puan ile ödüllendirilir.- Görevi, görünen resimlerin üzerine gelecek şekilde katılımcının önüne ortalayarak yerleştirin. Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın.
- Barselona test uygulamasından iptal alt testleri (5 dk)
- Görevi, katılımcının sağ ve sol taraflarını sayfada gösterecek şekilde katılımcının önüne ortalayarak yerleştirin. Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın.
- Basamak aralığı ileri ve geri uygulama (5 dk).
- Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın.
- Önce doğrudan rakam görevini yönetin. İkinci olarak, sonraki ters rakamlar görevini yönetin.
- Kısa dikkat testi (BTA) uygulaması (5 dk)
- Görevin ilk bölümünü sözlü olarak uygulayın (sırayla görünen sayıları sayın). Hemen ardından, testin ikinci bölümünü uygulayın (sırayla görünen harfleri sayın)
- Notaların kullanılmasına veya parmaklarda saymaya izin vermeyin.
- Yüz testi uygulaması (5 dk)
- Yüz test sayfasını sunun. Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın.
- Kronometreyi etkinleştirin ve görevi 3 dakika sonra bitirin. Doğru işaretlenmiş uyaranların sayısını sayın.
- Motorsuz Görsel Algı Testi (MVPT-4) Uygulaması (15 dk)
NOT: 36 elemanlı çoktan seçmeli test, görsel-uzamsal ihmalin 5 alt boyutunu değerlendirir: görsel ayrımcılık, şekil-alt ayrımı, uzamsal ilişki, görsel kapanış ve görsel hafıza. Sol yanıtın davranışını ölçmek için farklı parametreler kullanılır (sol/sağ yanıt davranışı, brüt puan, sol/sağ performans ve görsel algının işlenme süresi). Sol taraflı yanıtlar için puanlar 0 ile 21 arasında değişir ve daha düşük değerler daha ciddi görsel-uzamsal ihmali gösterir.- Ödev defterini hastanın önüne yerleştirin. Testi katılımcıya açıklayın ve katılımcının test talimatlarını izlemesini sağlayın.
- Fonksiyonel ölçekler
NOT: Hastanın fonksiyonel durumunu ve ihmalin günlük yaşam aktiviteleri üzerindeki etkisini öğrenmek için hasta ve aile üyesi/bakıcı görüşmeleri yapın.- Barthel İndeks (5 dk) ölçeğini aile üyesine veya birincil bakıcıya uygulayın ve yanıtları cevap kağıdına kaydedin.
NOT: Barthel indeksi, bir kişinin on temel günlük yaşam aktivitesini gerçekleştirme yeteneğini ölçer ve bağımsızlık derecelerinin nicel bir tahminini elde eder. - Catherine Bergego Ölçeğini (CBS) (5 dakika) aile üyesine veya birincil bakıcıya uygulayın ve yanıtları cevap kağıdına kaydedin.
NOT: Bu anket, tımar, giyinme ve tekerlekli sandalye kullanımı gibi görevler de dahil olmak üzere klinik olarak simüle edilmiş 10 gerçek yaşam durumunda hastanın performansının doğrudan gözlemlenmesine dayanır. Hastanın değerlendirmesi, bir aile üyesinin / birincil bakıcının değerlendirmesi ile karşılaştırılır. Bu anket, 0 ile 30 arasında bir puan verir, burada daha yüksek puanlar görsel-uzamsal ihmalin daha fazla şiddetini yansıtır. .
- Barthel İndeks (5 dk) ölçeğini aile üyesine veya birincil bakıcıya uygulayın ve yanıtları cevap kağıdına kaydedin.
4. Müdahale protokolünün tanımı
- Müdahale cihazı konfigürasyonu
NOT: Yazılımda HD-tDCS stimülasyon parametrelerini ayarlayın. Müdahaleye başlamadan günler önce, cihaz, müdahalede uygulanacak parametrelerle, yani süre, yoğunluk, polarite, durum (aktif ve sahte), montaj, elektrot tipi, stimülasyon yeri, geri dönen elektrot konumları ve her birine elektrik geri dönüş yüzdesi ile programlanmalıdır (bkz. madde 5). Cihazın tüm oturumu tamamlamak için yeterli pili olup olmadığını kontrol edin.- Yazılımı açın, Protokol Düzenleyicisi'ni seçin ve ardından yeni bir protokol ekleyin.
- Protokolün adını girin. Rampanın süresini ayarlayın: Adımlar: (solda).
- Rampayı ve toplam stimülasyon süresini onaylayın. Rampa Yukarı: 30 ve Rampa Aşağı: 30'u belirtin.
- Toplam stimülasyon süresi bölümünde 20 dk olarak belirtiniz. Stimülasyon ve elektrot ayarlarını yapın: Tasarım (sağda).
- Stimülasyonun polaritesini katodal olarak ayarlayın. Her elektrodu bağımsız olarak ayarlayın. Aktif elektrot P3 ile başlayın.
- Elektrot P3'ü seçin ve sağdaki kutuya sürükleyin. Stimülasyon ve katodal seçin. 2000 μA'yı seçin.
- Seçin ve sola sürükleyin, elektrotların geri kalanını tek tek boşluk bırakın. Bu durumlarda, hepsi geri dönüş elektrotlarıdır ve aynı işlemi yapar, bu da her bir elektrottaki geri dönüş yüzdesini gösterir.
NOT: Geri dönüş yüzdesinin toplamının 100 olması gerektiğini unutmamak önemlidir. Bu çalışmada geri dönüş yüzdeleri CP1, PO3, PO7, P7, CP5, C3: %10 ve PZ: %40 olarak bulunmuştur (bkz. Şekil 4 ve Şekil 5). Bu montaj, lezyonun kontralateralindeki hemisferdeki posterior parietal korteksin patolojik hiperaktivasyonunu azaltmak için tasarlanmıştır. - Tüm adımlar tamamlandıktan sonra Bitir düğmesine tıklayın.
- Hasta müdahale öncesi değerlendirmesi
- Genel durum değerlendirmesi.
- Her tDCS seansından önce ve sonra, aşağıdaki soruları sorarak genel durumu değerlendirin: Kendinizi iyi hissediyor musunuz? Başınız mı ağrıyor? Boyun ağrınız var mı? Dün mü yoksa bugün mü alkol aldın? Dün mü yoksa bugün mü uyuşturucu kullandın? Son 5 saat içinde kahve, çay veya çikolata tükettiniz mi? Dün gece iyi uyudun mu? En son ne zaman saatler içinde yemek yediniz?
- Yorgunluk ve ruh hali için görsel analog ölçekleri (VAS) değerlendirin.
- Kendi kendine uygulanan iki VAS kullanarak zihinsel yorgunluk ve ruh hali seviyesini değerlendirin. Bu sorulara yanıt olarak, katılımcıdan şu sorularla ilgili olarak nasıl hissettiklerine atıfta bulunarak 1 ile 10 arasında bir puan vermesini isteyin: Şu anda ne kadar yorgunsun?, 1 hiç yorgun değil, 10 çok yorgun anlamına gelir ve şu anda ruh halin nasıl?, burada 1 çok üzgün ve 10 çok mutlu anlamına gelir.
- Genel durum değerlendirmesi.
- Yüksek çözünürlüklü tDCS montajı
- tDCS cihazının montajına başlamadan önce, gerekli tüm malzemelerin mevcut olduğunu ve tDCS cihazının stimülasyon seansını gerçekleştirmek için yeterli bataryaya sahip olduğunu kontrol edin.
- Elektrot yerleşiminin plastik alt kısmı
- Neopren kapakta aşağıdaki konumları seçin: aktif katot elektrodunu P3'e yerleştirin; dönüş elektrotlarını C3, CP5, CP1, Pz, PO3, PO7 ve P7'ye yerleştirin (bkz. Şekil 5 ve Şekil 6).
- Elektrotun alt kısmını, kapağın seçilen alanlarının her birine yerleştirin. Kapağı katılımcının kafasına yerleştirin ve daha önce alınan ölçümlere göre Cz ayarını yapın.
- tDCS neopren kapak yerleştirme
- Katılımcıyı bir sandalyede rahat bir pozisyonda oturtun.
- Neopren kapağı takın (bkz. Şekil 6), deneğin kafasına en uygun boyutu seçin. Kafaya sıkı olması gerektiğinden büyük bir kapak seçmekten kaçının. Başlığı kafa bandı ile kafaya tam oturana kadar ayarlayın.
- Protokolün Cz noktasını ve stimülasyon bölgelerini bulun.
- Bir metre kullanarak nasion ve inion arasındaki ve preauriküler noktalar arasındaki mesafeyi ölçün. Her iki konumun orta noktasındaki Cz noktasını bulun.
- Elektroiletken jel yerleştirme
- Elektrotun altında bulunan saçı stimülasyon yerinden ayırın. Elektrot ve cilt arasında iyi bir temas sağlayın; Daha önce ölçülmüş olan elektrotların yerleşimini değiştirmeden saçın içinden çıkarılmasına izin veren uzun bir nesne kullanın.
- Başka bir ek hazırlık yapmadan kafa derisinin kuru olduğundan emin olun. Saç tokalarını veya diğer metal elemanları (kafa bantları, tokalar vb.) çıkarın.
- Cildi asla alkolle temizlemeyin çünkü tDCS ile aşınmaya neden olabilir.
- Son plastik uçlu bir şırınga kullanarak, her elektrotun tabanında yeterli miktarda elektroiletken jel sokun.
DİKKAT: Sadece elektroiletken jel kullanılabilir; Aşınmaya neden olabileceğinden bu tür elektrotlarda asla su veya tuzlu su çözeltisi kullanmayın. - Şırınganın plastik ucunun yardımıyla mümkün olduğunca fazla tüyü alın.
- Empedans kontrolü
NOT: Empedans Kontrolü düğmesi, stimülasyondan önce tüm aktif ve dönüş kanallarının empedansını ölçer. Herhangi bir stimülasyon protokolü başlatılmadan önce kullanılmalıdır. Empedans seviyeleri, her bir stimülasyon kanalı simgesinin altında renk kodlu çubuklar olarak görüntülenir ve yeşil kabul edilebilir değerleri gösterir. Stimülasyon programı ancak tüm kanallar yeşil yandığında başlayabilir. Stimülasyon sırasında empedans her saniye izlenir ve herhangi bir elektrot herhangi bir anda 20 kW'ı aşarsa protokol otomatik olarak kesilir.- Cihazı açın. Bilgisayarda tDCS aygıt yazılımını açın.
- Cihazla kullanılan bağlantıyı seçin. Aygıt için tarama seçeneğini seçin.
- Empedansı Kontrol Et'i seçin.
- Tüm elektrotlar yeşil görünüyorsa, Oynat düğmesine basın, stimülasyon programı başlayacaktır.
- Empedans kontrolünü tamamladıktan sonra herhangi bir elektrot kırmızı görünüyorsa, o elektroda jeli yeniden uygulayın, tüyleri alın ve tüm elektrotlar yeşil kalana kadar empedansı yeniden kontrol edin.
- Bilgisayarlı nörorehabilitasyon platformu
NOT: Nörorehabilitasyon platformunda 10 müdahale seansını önceden tasarlayın ve platformu bunun için hazırlayın (bkz. madde 2.2). Her seans, her biri 7 dakika süren dört görevden oluşur. Her oturumda yer alan görevler Tablo 2'de gösterilmiştir. Her oturumu planlarken, her görevin parametreleri arasından seçim yapmak gerekir: her görevin süresi: 7 dakika, oturumun toplam süresi (28 dakika), dil, her etkinlikten sonra kullanıcı değerlendirmesini dahil et, her görevin sonunda her etkinliğin sonunun onayını dahil et ve her görevde sürekli düğmesinin olmaması, görevlerin birbiri ardına sırayla yapılması gerektiğinden (Şekil 7).- Bilgisayarlı nörorehabilitasyon platformuna erişin.
- Önceden planlanmış oturuma erişin (bkz. adım 2.2) ve Başlat düğmesine basın. Her biri sırayla 7 dakikalık dört farklı stimülasyon aktivitesi sunun.
NOT: Kognitif stimülasyon seansının toplam süresi 30 dakikadır. Toplam simülasyon süresinden (30 dk) sonra aktiviteler durur. kognitif stimülasyon, tDCS stimülasyonunun bitiminden sonra 5 dakika daha devam eder.
- tDCS stimülasyon programı (20 dk)
- Bilgisayarlı nörorehabilitasyon görevinin başlamasından 4 dakika 20 saniye sonra tDCS kontrol yazılımı üzerindeki Oynat düğmesine basarak tDCS stimülasyonunun başlatılmasını etkinleştirin.
- 30 sn yükselen rampadan sonra, aktif stimülasyon veya sahte başlar. Bilgisayarlı nörorehabilitasyon görevine eş zamanlı olarak tDCS stimülasyonu (20 dakika) uygulayın. 20 dakika sonra iniş rampası başlar ve 30 saniye sürer. Bu süreden sonra, tDCS stimülasyonu durur.
- Hasta müdahale sonrası değerlendirme.
- Yan etkiler anketi.
- Transkraniyal Elektrik Stimülasyonuna İlişkin Duyumlar Anketi39'un (Tablo 3) baş ağrısı, kafa derisinde yanma veya elektrotların altında kaşıntı veya karıncalanma hissi gibi çeşitli semptomların varlığı hakkında 9 soru içeren bir uyarlamasını uygulayın.
- Her maddede, semptomun şiddetini 1-4 arasında bir ölçekte ve tDCS ile ilişkisini 1-5 arasında bir ölçekte derecelendirin (bakınız Tablo 3).
- Yorgunluk ve ruh hali için görsel analog ölçekler
- Müdahale sonrası yorgunluğu ve ruh halini değerlendirmek için stimülasyon seansından önce kullanılan ölçeğin aynısını uygulayın (bkz. adım 4.2.2.).
- Yan etkiler anketi.
Şekil 4: Temsili HD-tDCS montajı. Mavi renk, elektrot yerleştirme için uluslararası 10-20 sistemini takip eden elektrotların konumunu gösterir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
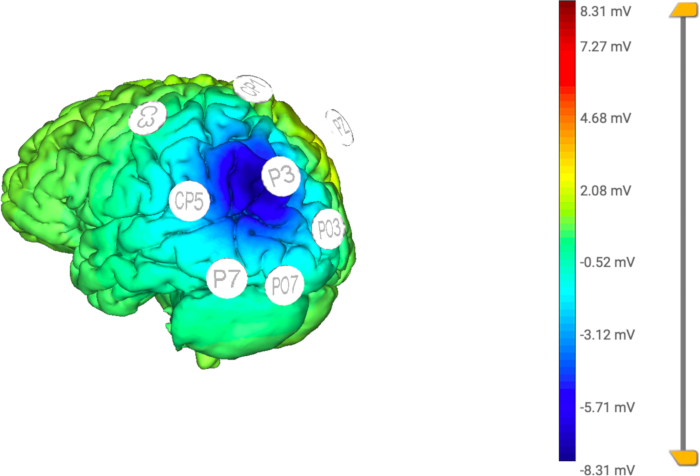
Şekil 5: Uygulanan HD-tDCS'nin hesaplamalı modeli. Elektrik akımının dağılımı, merkezi (aktif) elektrotta (P3) odaklanır ve geri dönüş elektrotları (C3, CP5, CP1, Pz, PO3, PO7, P7) tarafından stimülasyonu belirli bir alana sınırlar. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 6: HD-tDCS stimülasyonu için neopren kapak. Kapak, EEG için 10/20 sınıflandırma sistemini takip eden elektrotları yerleştirmek için deliklere sahiptir. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.

Şekil 7: Görevleri zamanlama . Bilgisayarlı Nörorehabilitasyon platformunda her bir görev programlanırken seçilecek parametreler. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
| Blok | Oturum | Nörorehabilitasyon Platformu Görevleri | Süre |
| Ben | 1, 3, 6 ve 8 | · Gizli harfler | Görevlerin her biri 7 dakika. |
| · Rakamların toplamı | |||
| · Mektup çorbası | |||
| · Eşleşen şekilleri bulma | |||
| II | 2, 4, 7 ve 9 | · Harf matrislerini kopyalama | |
| · Küçük wolverine | |||
| · Eksik numaraları bulma | |||
| · Metinleri karşılaştırma | |||
| III | 5 ve 10 | · Metin karşılaştırması | |
| · Rakamların toplamı | |||
| · Küçük obur | |||
| · Ardışık uyaranları arayın |
Tablo 2: 10 müdahale oturumunun her birinde yer alan görevler. Tüm görevler Bilgisayarlı Nörorehabilitasyon platformuna dahildir.
| Aşağıdaki duyum veya semptomlardan herhangi birine sahip misiniz? | Şiddet derecesinin derecelendirilmesi (1–4) | Varsa: tDCS ile ilişki? |
| 1-Yok | 1-Hiçbiri | |
| 2-Hafif | 2-Uzaktan Kumanda | |
| 3-Orta | 3-Mümkün | |
| 4-Şiddetli | 4-Muhtemel | |
| 5-Kesin | ||
| Baş ağrısı | ||
| Boyun veya servikal ağrı | ||
| Kafa derisi ağrısı | ||
| Kafa derisi yanığı | ||
| Elektrot altındaki hisler (karıncalanma, kaşıntı, yanma, ağrı) | ||
| Cilt kızarıklığı | ||
| Uyuşma | ||
| Konsantrasyon sorunu | ||
| Keskin ruh hali değişimleri | ||
| Diğerleri (belirtin) | ||
| Ek açıklamalar | ||
Tablo 3: tDCS yan etki anketi. Stimülasyonun uygulanmasından sonra ortaya çıkabilecek yan etkilerin bir listesi verilmiştir. Bu etkilerin her birinin varlığı veya yokluğu, stimülasyonun uygulanmasından hemen sonra kaydedilir. Transkraniyal Elektrik Stimülasyonu ile İlgili Duyumlar Anketinin Uyarlanması39.
5. tDCS'nin kaldırılması
- tDCS stimülasyon programı ve bilgisayarlı nörorehabilitasyon görevleri bittiğinde, tDCS yazılımını kapatın.
- tDCS cihazının bağlantısını kesin.
- tDCS'yi elektrotlara bağlayan kabloyu çıkarın.
- Kapağı hastanın kafasından çıkarın.
- Elektrotları neopren kapaktan çıkarın.
- Hastanın saçını temizleyin.
- Neopren kapağı çıkardıktan sonra kalan jeli bir kağıt/havlu yardımıyla çıkarın ve su ile yıkayın.
- tDCS neopren kapağı ve elektrodu temizleyin.
- Her seanstan sonra kalan jeli çıkarmak için kapağı suyla yıkayın ve kurumasını bekleyin.
- Elektrotları suyla yıkayın, ovalamaktan kaçının ve kuru bir bezle nazikçe kurulayın. Elektrotları temizlemek için asla sabun, alkol veya başka ürünler kullanmayın.
6. Müdahale sonrası nöropsikolojik ve fonksiyonel değerlendirme
- Pazartesi günü, müdahaleyi tamamladıktan sonra, aynı değerlendirme görevlerini ve anketleri uygulayarak ön değerlendirmede olduğu gibi aynı prosedürü izleyin (bkz. bölüm 3).
Sonuçlar
Bu çalışmanın birincil amacı, paralel, randomize, üçlü kör bir klinik çalışma için bir tDCS müdahale protokolünü tanımlamaktır. Müdahalenin fizibilitesini incelemek için protokol tek bir katılımcıya uygulandı; Sonuçlar bu yazıda gösterilmiştir.
Dokuz ay önce sağ bazal gangliyonda inme geçiren ve çalışmaya katılım için tüm dahil edilme kriterlerini karşılayan 57 yaşında, eğitim düzeyi yüksek (Gazetecilik Derecesi) bir erkeğe tam müdahale protokolünü uyguladık.
Müdahale öncesi ve sonrası sonuçlar (bakınız Tablo 4 ve Şekil 8) uygulanan tüm görevler için gösterilmiştir. Müdahale sonrası değerlendirmede ölçülen 13 değişkenin 6'sında nicel değişiklikler gözlenmiş, bunlardan 4'ü doğrudan ihmal ile ilgilidir.
| Değerlendirme | ||
| Müdahale öncesi | Müdahale sonrası | |
| MMSE testi | 29 | 29 |
| Çan testi | 21 | 25* |
| İptal testi | 24 | 28* |
| Çizimler testi | 12 | 12 |
| Bisection testi | 19.95 | 3.47* |
| BTA testi | 11 | 9 |
| Yüzler İsabetler | 11 | 9 |
| Hatalarla Yüzleşir | 3 | 2* |
| Doğrudan Rakamlar testi | 11 | 10 |
| Ters Rakamlar testi | 9 | 8 |
| Motorsuz | 26 | 29* |
| Barthel testi | 25 | 30* |
| CBS | 20 | 20 |
Tablo 4: Müdahale öncesi ve sonrası değerlendirmelerin sonuçları. Müdahale öncesi ve sonrası nöropsikolojik ve fonksiyonel değerlendirmenin sonuçları doğrudan skorlarla gösterilir. * Müdahale sonrası değerlendirmede taban çizgisine kıyasla performansta nicel iyileşmeler. **Skor 0'dan daha uzaktaki değerler, daha kötü performansı ve daha fazla ihmali gösterir.
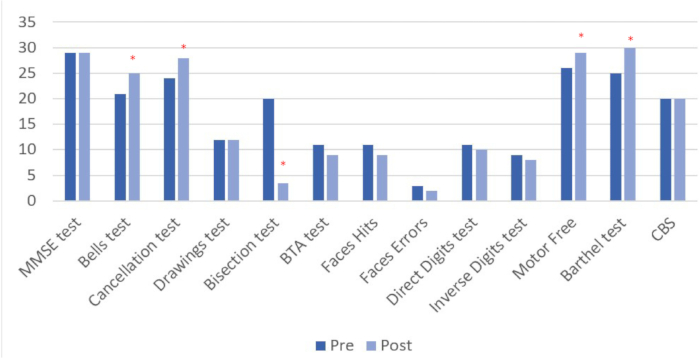
Şekil 8: Müdahale öncesi ve sonrası değerlendirme sonuçları. Daha yüksek değerler, iyileşmenin daha düşük puanlarla temsil edildiği çizgi ikiye bölme testi dışında pozitif değişimi gösterir. Sonuçlar doğrudan skorlarla gösterilir. * Müdahale sonrası değerlendirmede taban çizgisine kıyasla performansta nicel iyileşmeler. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
Tedavi öncesi ve sonrası değerlendirme arasındaki iyileşme yüzdesi hesaplandı. Spesifik hemispatial ihmal testlerinde klinik iyileşme gözlendi: çan testi, iptal testi, çizgi bisection, görsel motorsuz algı testi ve Barthel indeks ölçeği. Öte yandan, diğer dikkat görevlerinde (rakam testi, kısa dikkat testi, yüz testi) olumsuz değişiklikler gözlenmiştir. Son olarak, MMSE'de, çizimlerin kopyasında veya işlevsel Catherine Bergego Ölçeği'nde (CBS) herhangi bir değişiklik görünmedi (Bkz. Şekil 9).
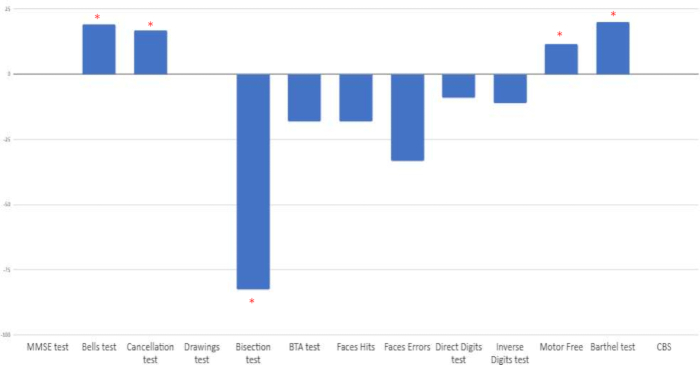
Şekil 9: Temel ve müdahale sonrası değerlendirme arasındaki değişim yüzdesi. Sonuçlar yüzde olarak gösterilir. Pozitif puanlar, iyileşmenin negatif puanlarla temsil edildiği çizgi ikiye bölme testi dışında, pozitif değişimi gösterir. * Müdahale öncesi ve sonrası derecelendirmeleri karşılaştırırken olumlu iyileşme yüzdesi. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
Çalışma prosedürleri, değerlendirme ve müdahale oturumlarının doğru bir şekilde yürütülmesi ve güvenlik ve hijyen önlemlerine uyulması için donatılmış geniş odalarda gerçekleştirilmiştir.
Hastaya gelince, değerlendirme öncesi ve sonrası seansların hiçbirinde yorgunluk göstermedi, bu nedenle hiçbirinde dinlenmek gerekli değildi. Terapi, hasta tarafından eğlenceli ve teşvik edici olarak değerlendirildi, bu da tedaviye uyumu ve prosedür boyunca aktif işbirliğini geliştirdi. Bu nedenle, protokolün yüksek fizibiliteye sahip olacağı düşünülmektedir ve belirlenen prosedürü takip ederek çalışmaya devam edeceğiz.
Rahatsızlık ve yan etkiler açısından, katılımcı tDCS uygulamasıyla ilgili herhangi bir orta veya şiddetli yan etki yaşamamıştır.
Tartışmalar
Yarı-uzamsal ihmal, inmenin sık görülen bir bilişsel sonucudur ve devam ettiğinde, rehabilitasyon sürecinin etkinliğini olumsuz yönde etkileme eğilimindedir. Mevcut terapötik yaklaşımların etkinliği ve verimliliği, nörorehabilitasyona noninvaziv beyin stimülasyon tekniklerinin dahil edilmesi, sinerjik bir etki aranması yoluyla geliştirilebilir 40,41. Böylece, tDCS aracılığıyla, inme hastasının rehabilitasyonunda izolasyonda geleneksel müdahaleye kıyasla daha fazla iyileşme, daha kısa rehabilitasyon süreleri ve daha iyi fonksiyonel sonuçlar elde ederek konvansiyonel müdahalenin etkinliğini artırabiliriz. nörolojik ve psikiyatrik bozukluklarda tDCS'nin potansiyeli üzerine yapılan araştırmalar son on yılda katlanarak artmıştır 42,43,44,45,46,47,48,49.
Ek olarak, tDCS'nin maliyeti uygundur ve cihaz taşınabilirdir, bu da onu yüksek oranda ölçeklenebilir hale getirir ve gerekli mesleki eğitim ile hem polikliniklerde hem de hastane ortamlarında uygulanmasına izin verir50.
Uygulanan on üç testin dördünde (çan testi, iptal testi, çizgi bisection, görsel motorsuz algı testi) tedavi sonrası bir iyileşme bulduk. Bu olumlu değişiklikleri gözlemlediğimiz testler, yarı-uzamsal ihmal ile ilişkili performansla ilgilidir. Öte yandan, genel bilişsel performans, dikkat süreçleri ve/veya çalışma belleği (MMSE, çizimler, CBS) ile ilgili bazı testlerin performansında stabilizasyon gözlenmiştir. Diğer bazı görevlerin (BTA, Yüzler, doğrudan ve ters rakamlar) performansında bir azalma gözlenmiştir.
Fonksiyonel ölçeklerle ilgili olarak, birincil bakıcı tarafından bildirilen ve Barthel İndeks ölçeği ile değerlendirilen iyileşme kanıtı vardı. İhmalin günlük yaşam üzerindeki etkisi ile doğrudan ilişkili olan CBS fonksiyonel ölçeği de uygulandı ve bu durumda, önceki değerlendirmeye göre sabit kalan herhangi bir değişiklik kanıtlanmadı. Bu çalışmada, bazı bilişsel alanlar için kombine tedavinin faydalarını bulduk, ancak diğerleri için değil. Bu bulgular, tedavinin belirli dikkat alanları için daha faydalı olabileceği fikri ile tutarlıdır 51,52,53,54,55,56,57. Bazı çalışmalar, spesifik tDCS protokollerinin kortikal uyarılabilirlik ve aktivitede nasıl kalıcı değişikliklere neden olduğunu göstermektedir58. Değişikliklerin bir haftadan daha uzun bir süre sonra sürdürülmesini analiz edebilmek için, daha uzun bir süre sonra yeni bir değerlendirme yapılması tavsiye edilir 53,54,55,56,57.
Bu çalışmada kullanılan yüksek çözünürlüklü veya yüksek çözünürlüklü tDCS, kortikal uyarılabilirliği çok daha odaklı bir şekilde artırmak veya azaltmak için bir anot veya katot etrafında bir geri dönüş elektrotları halkası kullanarak stimülasyonun odağını artırmaya izin veren teknik olarak geliştirilmiş bir tDCS versiyonudur59. Bu yüksek odaklılık ve Borckardt ve ark.60 tarafından yapılan HD-tDCS çalışmasının önceki tolere edilebilirliği ve etkilerine dayanarak, HD-tDCS kullanımı son yıllarda artmıştır.
Modelleme çalışmaları, bu elektrot konfigürasyonunun, hedef elektrotun altında en yüksek elektrik alanı (EF) yoğunluğunu ürettiğini, beyin akımı akışının 4 x 1 halka kurulumunun yarıçapı ile sınırlandırıldığını ve dolayısıyla geleneksel elektrot yerleşimine kıyasla seçilen hedefte daha büyük bir elektrik alanı olduğunu göstermektedir 60,61,62. Geri dönüş elektrotları, hedeflenen alanın izole edilmesine katkıda bulunur, daha odaklanmış beyin stimülasyonuna izin verir ve geleneksel tDCS63'ten daha uzun süreli etkiler üretir.
Ek olarak, bazı çalışmalara göre, HD-tDCS'nin daha uzun süreli etkileri vardır. Son zamanlarda, klinik araştırmalar bu protokole dikkat etmektedir. Bildiğimiz kadarıyla, nörolojik hastalıklarda HD-tDCS ile sadece altı çalışma, üç randomize kontrol çalışması, iki açık etiketli rapor ve bir vaka raporu yapılmıştır (bkz. derleme49).
Hemispatial ihmal ile ilgili anatomik alanlar üzerinde tam bir fikir birliği olmamasına rağmen, bazı spesifik alanlarda bir miktar anlaşma var gibi görünmektedir. Posterior parietal korteks, değişikliğin 64,65,66 anahtar alanı gibi görünmektedir ve bu alan içinde açısal girus 64,65,67,68,69, intraparietal sulkus 64,69,70, temporoparietal bileşke 69,71 ve supramarjinal girus65,72,73,74.
HD-tDCS'nin konvansiyonel tDCS'ye kıyasla faydasının stimülasyon hedefindeki hassasiyeti arttırdığı ve hemispatial ihmalin varlığı için kesin bir yer bilgisine dayandığı göz önüne alındığında, daha genel veya yaygın stimülasyona kıyasla fokal stimülasyondan daha fazla fayda elde etmeyi bekleyebiliriz. Bu arada nöroloji çalışmalarında en çok kullanılan konfigürasyon 4 x 1 montaj 75,76,77,78,79'dur. Çalışmamızda, uyarımın odağını daha da artırmak amacıyla 7x1 konfigürasyonu kullandık ve bu montajı ihmalin klinik rehabilitasyonunda kullanan ilk çalışma olduk. Bu nedenle, bu HD-tDCS montajının diğer HD montajına ve geleneksel tDCS'ye göre üstünlüğünü veya etkinliğini belirlemek için bu ve diğer klinik koşullarda daha fazla araştırma yapılmalıdır.
Yoğunluk ile ilgili olarak, tDCS ile yapılan çalışmaların çoğunda olduğu gibi bu protokolde de hangi montaj veya konfigürasyon kullanılırsa kullanılsın 2 mA uygulanır. Farklı uygulanan yoğunlukların etkisini anlamak için daha sonraki çalışmalarda aynı protokolü daha düşük ve daha yüksek yoğunluklarla karşılaştırmak ilginç olacaktır.
Mevcut protokolde güvenlik ve teknik sorun giderme ile ilgili bazı yararlı öneriler dikkate alınmalıdır. Her hastada, ama özellikle inme hastalarında, güvenlik konuları iyice değerlendirilmelidir. İnme hastalarında tDCS güvenli ve iyi tolere edilebilirolmasına rağmen 80 hasta ve aileleri bazen bu konuda şüphe duymaktadır. Bu nedenle, anlaşılır bilgiler önceden verilmeli ve hasta ve yakınları ile tartışılmalı, prosedürü anlamaları ve istedikleri zaman protokolü terk edebilmeleri sağlanmalıdır.
Öte yandan, bu protokolde, protokolün kortikal lezyonlardan (örneğin, sağ orta serebral arter)69 ve subkortikal lezyonlardan (örneğin, bazal gangliyonlar)81 sonra hemispatial ihmal üzerindeki etkisini karşılaştırmaya istekli olduğumuz için lezyonun tam yeri dikkate alınmış ve kaydedilmiştir. Bu bağlamda, lezyon lokalizasyonlarındaki heterojenlik ışığında tekniğin etkinliğinin değerlendirilmesi çok önemlidir. Spesifik olarak, kortikal ve subkortikal lezyonlarla ilgili etkinlikteki varyasyonları analiz etmemiz gerekiyor.
İnme aşaması ile ilgili olarak, stimülasyonu uygularken (akut, subakut veya kronik), müdahalenin en faydalı olabileceği anı bilmek önemlidir. Bu çalışmada, yaralanmadan 3 ila 12 ay sonra (subakut faz) dahil etme kriteri olarak kullandık. Bununla birlikte, önceki bir sistematik inceleme, inme sonrası motor yönlere odaklanmıştır ve sonuçlar, kronik fazlarda iyileşmeler göstermiştir, ancak akut fazda (semptomların başlamasından sonraki ilk 3 gün içinde) iyileşmeler göstermiştir82. tDCS'nin inme sonrası bilişsel değişiklikler üzerindeki faydalarını araştırmak ve iyileşmenin çeşitli aşamalarında optimal etkinliğini öngören faktörleri belirlemek için daha fazla araştırma gereklidir.
Nörolojik hastalıklarda terapötik bir yaklaşım olarak HD-tDCS hakkındaki güncel bilgiler, tolere edilebilirliğini ve klinik etkinliğini desteklemektedir. Ayrıca, bu noninvaziv beyin stimülasyon tekniğinin nörolojik bozukluklarda ve ötesinde etkinliğini belirlemek için her hastalıkta ve her hastada optimal parametreleri belirlemek için daha fazla randomize kontrollü araştırmaya ihtiyaç vardır.
Açıklamalar
Yazarların ifşa edecek hiçbir şeyi yok.
Teşekkürler
Bu projedeki desteği ve özverili işbirliği için NeuronUp'a (www.neuronup.com) teşekkür ederiz.
Malzemeler
| Name | Company | Catalog Number | Comments |
| 10 electrode cable | Neuroelectrics | NE017 | |
| Barthel Index | N/A | Mahoney, F. I., Barthel, D. W. Functional evaluation: The Barthel Index. Md State Med J. 14, 61–65 (1965). | |
| Copy of drawings subtest | N/A | https://test-barcelona.com/es/tienda.html | J. Peña Casanova, Programa integrado de exploración neuropsicológica: test Barcelona revisado?: TBR. Barcelona: Masson. |
| Curved Syrenge | Neuroelectrics | NE014 | |
| Electrode Gel | Neuroelectrics | NE016a | |
| Line bisection test | N/A | Schenkenberg, T., Bradford, D. C., Ajax, E. T. Line bisection and unilateral visual neglect in patients with neurologic impairment. Neurology. 30 (5) 509–517 (1980). | |
| Mini-mental state examination (MMSE) | N/A | Folstein, M. F., Folstein, S. E., McHugh, P. R. “Mini-mental state”. A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res. 12 (3) 189–198 (1975). | |
| Neoprene headcap | Neuroelectrics | NE019-M | |
| Saline Solution | Neuroelectrics | NE033 | |
| Satrstim Necbox | Neuroelectrics | NE012 | |
| Starstim tES-EEG System | Neuroelectrics | ||
| Teastboard Cable | Neuroelectrics | NE039 | |
| Testboard Head | Neuroelectrics | NE038 | |
| The Bell Test | N/A | https://strokengine.ca/en/assessments/bells-test/ | L. Gauthier, F. Deahault and Y. Joanette, The Bells Test: A quantitative and qualitative test for visual neglect (Vol. 11). |
| The Catherine Bergego Scale | N/A | Azouvi, P. et al. Behavioral assessment of unilateral neglect: study of the psychometric properties of the Catherine Bergego Scale. Arch Phys Med Rehabil. 84 (1) 51–57 (2003). | |
| The motor-free visual perception test (MVPT) | N/A | https://www.wpspublish.com/mvpt-4-motor-free-visual-perception-test-4 | Colarusso, R. P., Hammill, D.D. The Motor Free Visual Perception Test (MVPT-3). Navato, CA: Academic Therapy Publications (2003). |
| USB Bluetooth Dongle | Neuroelectrics | NE031 | |
| USB charging Cable | Neuroelectrics | NE043 | |
| USB Power Adapter & Power Supply Plug | Neuroelectrics | NE013 & NE013a, NE013b, NE013c | |
| USB Stick with Manuals & NIC SW | Neuroelectrics | NE015 |
Referanslar
- Sun, J. -H., Tan, L., Yu, J. -T. Post-stroke cognitive impairment: epidemiology, mechanisms and management. Ann Transl Med. 2 (8), 80(2014).
- Abo, M., et al. comparative study of NEURO versus CIMT in poststroke patients with upper limb hemiparesis: the neuro-verify study. Int J Stroke. 9 (5), 607-612 (2014).
- Mijajlović, M. D., et al. Post-stroke dementia - a comprehensive review. BMC Med. 15 (1), 11(2017).
- Kerkhoff, G., Schenk, T. Rehabilitation of neglect: an update. Neuropsychologia. 50 (6), 1072-1079 (2012).
- Jehkonen, M., et al. Predictors of discharge to home during the first year after right hemisphere stroke. Acta Neurol Scand. 104 (3), 136-141 (2001).
- Buxbaum, L. J., et al. Hemispatial neglect: subtypes, neuroanatomy, and disability. Neurology. 62 (5), 749-756 (2004).
- Nijboer, T. C. W., Kollen, B. J., Kwakkel, G. Time course of visuospatial neglect early after stroke: a longitudinal cohort study. Cortex. 49 (8), 2021-2027 (2013).
- Ringman, J. M., Saver, J. L., Woolson, R. F., Clarke, W. R., Adams, H. P. Frequency, risk factors, anatomy, and course of unilateral neglect in an acute stroke cohort. Neurology. 63 (3), 468-474 (2004).
- Parton, A., Malhotra, P., Husain, M. Hemispatial neglect. J Neurol Neurosurg Psychiatry. 75 (1), 13-21 (2004).
- Stone, S. P., Patel, P., Greenwood, R. J., Halligan, P. W. Measuring visual neglect in acute stroke and predicting its recovery: the visual neglect recovery index. J Neurol Neurosurg Psychiatry. 55 (6), 431(1992).
- Chen, P., Hreha, K., Kong, Y., Barrett, A. M. Impact of spatial neglect on stroke rehabilitation: evidence from the setting of an inpatient rehabilitation facility. Arch Phys Med Rehabil. 96 (8), 1458-1466 (2015).
- Wilkinson, D., Sakel, M., Camp, S. -J., Hammond, L. Patients with hemispatial neglect are more prone to limb spasticity, but this does not prolong their hospital stay. Arch Phys Med Rehabil. 93 (7), 1191-1195 (2012).
- Gammeri, R., Iacono, C., Ricci, R., Salatino, A. Unilateral spatial neglect after stroke: current insights. Neuropsychiatr Dis Treat. 16, 131-152 (2020).
- Muñoz-Marrón, E., Redolar-Ripoll, D., Zulaica-Cardoso, A. New therapeutic approaches in the treatment of neglect: transcranial magnetic stimulation. Rev Neurol. 55 (5), 297-305 (2012).
- Cicerone, K. D., et al. Evidence-based cognitive rehabilitation: systematic review of the literature from 2009 through 2014. Arch Phys Med Rehabil. 100 (8), 1515-1533 (2009).
- Pizzamiglio, L., et al. Cognitive rehabilitation of the hemineglect disorder in chronic patients with unilateral right brain damage. J Clin Exp Neuropsychol. 14 (6), 901-923 (1992).
- Yi, Y., et al. The effect of transcranial direct current stimulation on neglect syndrome in stroke patients. Ann Rehabil Med. 40 (2), 223-229 (2016).
- Fregni, F., Pascual-Leone, A. Technology insight: noninvasive brain stimulation in neurology-perspectives on the therapeutic potential of rTMS and tDCS. Nat Rev Neurol. 3 (7), 383-393 (2007).
- Lefaucheur, J. -P., et al. Evidence-based guidelines on the therapeutic use of transcranial direct current stimulation (tDCS). Clin Neurophysiol. 128 (1), 56-92 (2017).
- González-Rodriguez, B., Serradell-Ribé, N., Viejo-Sobera, R., Romero-Muñoz, J. P., Marron, E. M. Transcranial direct current stimulation in neglect rehabilitation after stroke: a systematic review. J Neurol. 269 (12), 6310-6329 (2022).
- Kinsbourne, M. A model for the mechanism of unilateral neglect of space. Trans Am Neurol Assoc. 95, 143-146 (1970).
- Kinsbourne, M. Hemi-neglect and hemisphere rivalry. Adv Neurol. 18, 41-49 (1977).
- Koch, I. Instruction effects in task switching. Psychon Bull Rev. 15 (2), 448-452 (2008).
- Corbetta, M., Kincade, M. J., Lewis, C., Snyder, A. Z., Sapir, A. Neural basis and recovery of spatial attention deficits in spatial neglect. Nat Neurosci. 8 (11), 1603-1610 (2005).
- Hummel, F. C., Cohen, L. G. Noninvasive brain stimulation: a new strategy to improve neurorehabilitation after stroke. Lancet Neurol. 5 (8), 708-712 (2006).
- Miniussi, C., et al. Efficacy of repetitive transcranial magnetic stimulation/transcranial direct current stimulation in cognitive neurorehabitation. Brain Stimul. 1 (4), 326-336 (2008).
- Bornheim, S., Maquet, P., Croisier, J., Crielaard, J., Kaux, J. Motor cortex transcranial direct current stimulation (tDCS) improves acute stroke visuo-spatial neglect: a series of four case reports. Brain Stimul. 11 (2), 459-461 (2018).
- Sunwoo, H., et al. Effects of dual transcranial direct current stimulation on post-stroke unilateral visuospatial neglect. Neurosci Lett. 554, 94-98 (2013).
- Ladavas, E., et al. A-tDCS on the ipsilesional parietal cortex boosts the effects of prism adaptation treatment in neglect. Restor Neurol Neurosci. 33 (5), 647-662 (2015).
- Turgut, N., Miranda, M., Kastrup, A., Eling, P., Hildebrandt, H. tDCS combined with optokinetic drift reduces egocentric neglect in severely impaired post-acute patients. Neuropsychol Rehabil. 28 (4), 515-526 (2018).
- Smit, M., et al. Transcranial direct current stimulation to the parietal cortex in hemispatial neglect: a feasibility study. Neuropsychologia. 74, 152-161 (2015).
- Brem, A. -K., Unterburger, E., Speight, I., Jancke, L. Treatment of visuospatial neglect with biparietal tDCS and cognitive training: a single-case study. Front Syst Neurosci. 8, 180-180 (2014).
- Cappon, D., Jahanshahi, M., Bisiacchi, P. Value and efficacy of transcranial direct current stimulation in the cognitive rehabilitation: a critical review since 2000. Front Neurosci. 10, 157(2016).
- Fan, J., Li, Y., Yang, Y., Qu, Y., Li, S. Efficacy of noninvasive brain stimulation on unilateral neglect after stroke: a systematic review and meta-analysis. Am J Phys Med Rehabil. 97 (4), 261-269 (2018).
- Kashiwagi, F. T., et al. Noninvasive brain stimulations for unilateral spatial neglect after stroke: a systematic review and meta-analysis of randomized and nonrandomized controlled trials. Neural Plast. , (2018).
- Salazar, A. P. S., et al. Noninvasive brain stimulation improves hemispatial neglect after stroke: a systematic review and meta-analysis. Arch Phys Med Rehabil. 99 (2), 355-366 (2018).
- Zebhauser, P. T., Vernet, M., Unterburger, E., Brem, A. -K. Visuospatial neglect-a theory-informed overview of current and emerging strategies and a systematic review on the therapeutic use of noninvasive brain stimulation. Neuropsychol Rev. 29 (4), 397-420 (2019).
- Bikson, M., et al. Safety of transcranial direct current stimulation: evidence based update 2016. Brain Stimul. 9 (5), 641-661 (2016).
- Antal, A., et al. Low intensity transcranial electric stimulation: safety, ethical, legal regulatory and application guidelines. Clin Neurophysiol. 128 (9), 1774-1809 (2017).
- Sathappan, A. V., Luber, B. M., Lisanby, S. H. The dynamic duo: combining noninvasive brain stimulation with cognitive interventions. Prog Neuropsychopharmacol Biol Psychiatry. 89, 347-360 (2019).
- Draaisma, L. R., Wessel, M. J., Hummel, F. C. Noninvasive brain stimulation to enhance cognitive rehabilitation after stroke. Neurosci Lett. 719, 133678(2020).
- David, M. C. M. M., Moraes, A. A., de Costa, M. L., da Franco, C. I. F. Transcranial direct current stimulation in the modulation of neuropathic pain: a systematic review. Neurol Res. 40 (7), 557-565 (2018).
- Dondé, C., et al. Transcranial direct-current stimulation (tDCS) for bipolar depression: a systematic review and meta-analysis. Prog Neuropsychopharmacol Biol Psychiatry. 78, 123-131 (2017).
- Gowda, S. M., et al. Efficacy of pre-supplementary motor area transcranial direct current stimulation for treatment resistant obsessive compulsive disorder: a randomized, double blinded, sham controlled trial. Brain Stimul. 12 (4), 922-929 (2019).
- Kang, N., Summers, J. J., Cauraugh, J. H. Transcranial direct current stimulation facilitates motor learning post-stroke: a systematic review and meta-analysis. J Neurol Neurosurg Psychiatry. 87 (4), 345-355 (2016).
- Narayanaswamy, J. C., et al. Successful application of add-on transcranial direct current stimulation (tDCS) for treatment of SSRI resistant OCD. Brain Stimul. 8 (3), 655-657 (2015).
- Osoegawa, C., et al. Noninvasive brain stimulation for negative symptoms in schizophrenia: an updated systematic review and meta-analysis. Schizophr Res. 197, 34-44 (2018).
- Vacas,, et al. Noninvasive brain stimulation for behavioural and psychological symptoms of dementia: a systematic review and meta-analysis. Int J Geriatr Psychiatry. 34 (9), 1336-1345 (2019).
- Parlikar, R., et al. High definition transcranial direct current stimulation (HD-tDCS): a systematic review on the treatment of neuropsychiatric disorders. Asian J Psychiatry. 56, 102542(2021).
- Fried, P. J., et al. Training in the practice of noninvasive brain stimulation: recommendations from an IFCN committee. Clin Neurophysiol. 132 (3), 819-837 (2021).
- Cappa, S. F., et al. EFNS guidelines on cognitive rehabilitation: report of an EFNS task force. Eur J Neurol. 12 (9), 665-680 (2005).
- Sturm, W., Willmes, K., Orgass, B., Hartje, W. Do specific attention deficits need specific training. Neuropsychol Rehabil. 7 (2), 81-103 (1997).
- Verveer, I., Remmerswaal, D., Van der Veen, F. M., Franken, I. H. A. Long-term tDCS effects on neurophysiological measures of cognitive control in tobacco smokers. Biol Psychol. 156, 107962(2020).
- Katz, B., et al. Individual differences and long-term consequences of tDCS-augmented cognitive training. J Cogn Neurosci. 29 (9), 1498-1508 (2017).
- Gu, J., et al. The effect and mechanism of transcranial direct current stimulation on episodic memory in patients with mild cognitive impairment. Front Neurosci. 16, 811403(2022).
- Zhou, Y., et al. Efficacy and safety of transcranial direct current stimulation (tDCS) on cognitive function in chronic schizophrenia with tardive dyskinesia (TD): a randomized, double-blind, sham-controlled, clinical trial. BMC Psychiatry. 23 (1), 623(2023).
- Au, J., et al. Enhancing working memory training with transcranial direct current stimulation. J Cogn Neurosci. 28 (9), 1419-1432 (2016).
- Stagg, C. J., Antal, A., Nitsche, M. A. Physiology of transcranial direct current stimulation. J ECT. 34 (3), 144-152 (2018).
- Da Silva Machado, D. G., et al. Acute effect of high-definition and conventional tDCS on exercise performance and psychophysiological responses in endurance athletes: a randomized controlled trial. Sci Rep. 11, 13911(2021).
- Borckardt, J. J., et al. A pilot study of the tolerability and effects of high-definition transcranial direct current stimulation (HD-tDCS) on pain perception. J Pain. 13 (2), 112-120 (2012).
- Villamar, M. F., et al. Technique and considerations in the use of 4x1 ring high-definition transcranial direct current stimulation (HD-tDCS). J Vis Exp. (77), e50309(2013).
- Effects of electrode configurations and injected current intensity on the electrical field of transcranial direct current stimulation: a simulation study. Mackenbach, C., Tian, R., Yang, Y. Annu Int Conf IEEE Eng Med Biol Soc, , 3517-3520 (2020).
- Bikson, M., Datta, A., Rahman, A., Scaturro, J. Electrode montages for tDCS and weak transcranial electrical stimulation: role of "return" electrode's position and size. Clin Neurophysiol. 121 (12), 1976-1978 (2010).
- Chambers, C. D., Stokes, M. G., Mattingley, J. B. Modality-specific control of strategic spatial attention in parietal cortex. Neuron. 44 (6), 925-930 (2004).
- Chambers, C. D., Payne, J. M., Mattingley, J. B. Parietal disruption impairs reflexive spatial attention within and between sensory modalities. Neuropsychologia. 45 (8), 1715-1724 (2007).
- Chambers, C. D., Mattingley, J. B. Neurodisruption of selective attention: insights and implications. Trends Cogn Sci. 9 (11), 542-550 (2005).
- Rushworth, M. F., Ellison, A., Walsh, V. Complementary localization and lateralization of orienting and motor attention. Nat Neurosci. 4 (6), 656-661 (2001).
- Hillis, A. E., et al. Anatomy of spatial attention: insights from perfusion imaging and hemispatial neglect in acute stroke. J Neurosci. 25 (12), 3161-3167 (2005).
- Mort, D. J., et al. The anatomy of visual neglect. Brain. 126 (9), 1986-1997 (2003).
- Mannan, S. K., et al. Revisiting previously searched locations in visual neglect: role of right parietal and frontal lesions in misjudging old locations as new. J Cogn Neurosci. 17 (2), 340-354 (2005).
- Vallar, G. Extrapersonal visual unilateral spatial neglect and its neuroanatomy. Neuroimage. 14 (1 Pt 2), S52-S58 (2001).
- Oliveri, M., Vallar, G. Parietal versus temporal lobe components in spatial cognition: setting the mid-point of a horizontal line. J Neuropsychol. 3 (2), 201-211 (2009).
- Committeri, G., et al. Neural bases of personal and extrapersonal neglect in humans. Brain. 130 (Pt 2), 431-441 (2007).
- Doricchi, F., Tomaiuolo, F. The anatomy of neglect without hemianopia: a key role for parietal-frontal disconnection. Neuroreport. 14 (17), 2239-2243 (2003).
- Fiori, V., Nitsche, M. A., Cucuzza, G., Caltagirone, C., Marangolo, P. High-definition transcranial direct current stimulation improves verb recovery in aphasic patients depending on current intensity. Neuroscience. 406, 159-166 (2019).
- Karvigh, S. A., Motamedi, M., Arzani, M., Roshan, J. H. N. HD-tDCS in refractory lateral frontal lobe epilepsy patients. Seizure. 47, 74-80 (2017).
- Meiron, O., et al. Antiepileptic effects of a novel noninvasive neuromodulation treatment in a subject with early-onset epileptic encephalopathy: case report with 20 sessions of HD-tDCS intervention. Front Neurosci. 13, (2019).
- Reckow, J., et al. Tolerability and blinding of 4x1 high-definition transcranial direct current stimulation (HD-tDCS) at two and three milliamps. Brain Stimul. 11 (5), 991-997 (2018).
- Motes, M. A., et al. High-definition transcranial direct current stimulation to improve verbal retrieval deficits in chronic traumatic brain injury. J Neurotrauma. 37 (1), 170-177 (2020).
- Russo, C., Souza Carneiro, M. I., Bolognini, N., Fregni, F. Safety review of transcranial direct current stimulation in stroke. Neuromodulation. 20 (3), 215-222 (2017).
- Hochstenbach, J., Van Spaendonck, K. P., Cools, A. R., Horstink, M. W., Mulder, T. Cognitive deficits following stroke in the basal ganglia. Clin Rehabil. 12 (6), 514-520 (1998).
- Marquez, J., Van Vliet, P., McElduff, P., Lagopoulos, J., Parsons, M. Transcranial direct current stimulation (tDCS): does it have merit in stroke rehabilitation? A systematic review. Int J Stroke. 10 (3), 306-316 (2015).
Yeniden Basımlar ve İzinler
Bu JoVE makalesinin metnini veya resimlerini yeniden kullanma izni talebi
Izin talebiThis article has been published
Video Coming Soon
JoVE Hakkında
Telif Hakkı © 2020 MyJove Corporation. Tüm hakları saklıdır