Method Article
Standardizzazione dell'uso del cestello in sialendoscopia: uno studio retrospettivo decennale
In questo articolo
Riepilogo
Presentiamo la standardizzazione dell'uso del cestello nella scialendoscopia per la scialolitiasi ostruttiva in una serie decennale consecutiva di pazienti con ghiandola salivare ostruttiva, descrivendo la localizzazione, la valutazione dei calcoli, la stima delle dimensioni, la scelta del tipo di cestello e la scelta della tecnica di approccio (frontale, da lato a lato, da dietro a avanti) per ottenere un alto tasso di successo nella sua rimozione.
Abstract
La scialolitiasi è una causa comune di malattia ostruttiva delle ghiandole salivari, che si verifica sia nelle ghiandole sottomandibolari che in quelle parotidi. Il trattamento si è evoluto con l'introduzione della Sialendoscopia e dei microstrumenti (cestelli, fili e palloncini), che consentono di dilatare le manipolazioni intraduttali, compresa la rimozione di calcoli e stenosi. Al giorno d'oggi, è l'opzione principale per trattare efficacemente queste condizioni ostruttive, portando a miglioramenti della qualità generale della vita. L'obiettivo della presente revisione retrospettiva di 10 anni è quello di standardizzare i passaggi di base coinvolti nella rimozione con successo della scialolitiasie intraduttale con uno strumento Basket.
È stata analizzata una serie decennale consecutiva (da gennaio/2014 a giugno/2024) di pazienti con ghiandole sottomandibolari e parotidi ostruttive dovute a scialolitiasi sottoposti a scialendoscopia utilizzando un cestello rimosso con successo. La procedura è stata condotta seguendo gli standard; Tutti gli interventi sono stati videoregistrati ed eseguiti dalla stessa équipe chirurgica utilizzando un sialendoscopio modulare semirigido (diametro 1,3 mm/1,7 mm) con canale di lavoro, sonde salivari, dilatatori, diversi cestelli (diametro 0,4 mm e 3, 4 e 6 fili) per calcoli e dilatazioni, utilizzando alcuni passaggi precedentemente riportati.
In 10 anni, abbiamo eseguito 224 scialendoscopie dovute a malattia ostruttiva delle ghiandole salivari, l'84,4% da scialolitiasi. La rimozione di successo della scialolite con il cestello è stata eseguita utilizzando scialendoscopia pura (gruppo di studio PS) in 132 (69,8%) pazienti: 79,5% pazienti di sesso femminile, età media 44,8 anni; 68,9% nella ghiandola sottomandibolare, 65,9% calcoli singoli, con 0% complicanze maggiori. I passaggi fondamentali sono stati: a) come localizzare; b) valutare (mobile/duro/singolo calcolo); c) stimare le dimensioni dei sialoliti; d) scegliere il tipo di cestino; e) scegliere la tecnica di avvicinamento (A: Frontale: 9,1%, B: Da Lato a Lato: 35,6%, C: Da Dietro a Avanti: 55,3%). Tutti i saloliti sono stati completamente rimossi e i pazienti si sono ripresi senza incidenti. Questo articolo descrive in dettaglio la standardizzazione dell'uso del cestello nella rimozione dei calcoli duttali durante la scialendoscopia, necessaria per ottenere un alto tasso di successo nella sua rimozione.
Introduzione
La malattia ostruttiva delle ghiandole salivari è dovuta alla scialolitiasi in quasi il 60% dei casi, le stenosi, i detriti mucoidi e le anomalie duttali anatomiche tra le altre cause1. Quasi l'80%-95% dei casi di scialolitiasi si verifica nella ghiandola sottomandibolare e il 5%-20% nella ghiandola parotide2. Questa condizione è stata dimostrata anche da studi di immagine, di solito ecografia, tomografia computerizzata o eventualmente risonanza magnetica 3,4,5.
Il loro trattamento si è evoluto negli ultimi 25 anni dall'introduzione della scialendoscopia con endoscopi semi-flessibili molto sottili e strumenti correlati miniaturizzati adeguati come pinze, cestelli, fili e palloncini. Questi nuovi strumenti hanno permesso manipolazioni intraduttali, tra cui la rimozione dei calcoli, la dilatazione delle stenosi e la pulizia dei tappi di muco durante la scialendoscopia2. In alcuni casi particolari, tutte queste procedure possono essere utilizzate in combinazione con approcci esterni minimamente invasivi6.
Al giorno d'oggi, la scialendoscopia è l'opzione principale per trattare efficacemente queste condizioni ostruttive, portando a miglioramenti della qualità generale della vita 7,8,9. Tuttavia, nessun articolo ha mostrato chiaramente i passaggi di base standardizzati da seguire nel trattamento della scialolitiasi attraverso la scialendoscopia utilizzando lo strumento a cestello.
L'uso dello strumento a cestello durante la scialendoscopia è una tecnica ben consolidata per il recupero di calcoli salivari e deve essere eseguita all'interno del dotto, un chiaro vantaggio rispetto alle tecniche chirurgiche aperte una volta che quest'ultima coinvolge le incisioni della mucosa e della pelle, le manipolazioni nervose e talvolta l'escissione delle ghiandole salivari 10,11,12. In quest'ottica, la conoscenza di come utilizzare correttamente il cestello in modo modellato aiuterà l'assistente chirurgo a trattare in modo adeguato e sicuro queste condizioni ostruttive salivari, risparmiando tempo chirurgico, risparmiando ghiandola salivare ed evitando potenziali complicanze 2,13,14,15,16.
La procedura di utilizzo del cestello prevede tipicamente i seguenti passaggi intuitivi: identificazione e accesso del dotto salivare attraverso un sialendoscopio, identificazione dei calcoli, introduzione del cestello attraverso il sialendoscopio, apertura del cesto, cattura dei calcoli e recupero 15,17,18. Questi passaggi vengono solitamente eseguiti con un tasso di successo relativamente buono in mani esperte, ma hanno complicazioni potenzialmente difficili, come l'avulsione del dotto salivare, il gonfiore della ghiandola, le fistole salivari, il cestello incastrato all'interno del dotto, le perforazioni dei dotti salivari (falsa disfatta - "via falsa"), le ranule traumatiche e la parestesia del nervo linguale14,16.
Inoltre, non esiste un articolo dettagliato che descriva l'uso intraduttale standardizzato dello strumento a cestello durante la scialendoscopia in una serie di pazienti per un tasso di successo sicuro e elevato, un compito apparentemente semplice che viene ancora svolto in modalità intuitiva. Alcuni studi hanno descritto movimenti casuali e non standardizzati del cestello per impegnare la pietra nella regione dell'ilo del dotto di Stensen, ma senza menzionare le percentuali di successo per ogni manovra o come è stato utilizzato in altre parti del condotto principale19. Il razionale e la corretta applicazione dell'uso standardizzato del cestello per la rimozione dei calcoli salivari consentiranno un adeguato trattamento della scialolitiasi con la scialendoscopia riducendo i tempi operatori e le complicanze correlate.
Il presente metodo proposto dagli autori dovrebbe essere utilizzato ogni volta che è possibile in qualsiasi situazione in cui i calcoli salivari intraduttali possono essere rimossi principalmente tramite scialendoscopia pura o talvolta in associazione con una procedura combinata pianificata.
Nel protocollo seguente, abbiamo utilizzato queste importanti definizioni di tecniche di approccio.
Tipo A: Frontale - La punta del cestello si trova contro la parte anteriore del saliolito e l'apertura dei fili del cestello è realizzata anteriormente al saliolito. Instillando una soluzione fisiologica sterile di soluzione salina allo 0,9%, il calcolo può muoversi anteriormente nel cestello, rimanendo intrappolato.
Tipo B: Da un lato all'altro -La punta del cestello si trova accanto al saliolito e, durante l'apertura dei fili del cesto, la posizione è sul lato del salino e instillando una soluzione fisiologica sterile di soluzione salina allo 0,9%, la pietra può spostarsi lateralmente nel cesto, rimanendo intrappolata.
Tipo C: Da dietro a avanti - La punta del cestello si trova posteriormente al saliolito e l'apertura dei fili del cestello è fatta posteriormente ad esso, portandolo anteriormente al saliolito per intrappolarlo all'interno del cestello
L'obiettivo principale di questa revisione retrospettiva di 10 anni è quello di standardizzare i passaggi di base coinvolti nella rimozione con successo della scialolitiasi intraduttale con lo strumento a cestello, facilitando la manipolazione degli strumenti e del cestello durante la scialendoscopia, rendendo la procedura altamente sicura e di successo.
Protocollo
Tutte le procedure sono state condotte secondo protocolli approvati istituzionalmente, in conformità con le Linee Guida Etiche dell'Istituzione per la Ricerca Umana e approvate dal Comitato Etico. È stato ottenuto il consenso informato dai pazienti per filmare l'intervento chirurgico a scopo educativo prima di iniziare il processo.
NOTA: I materiali suggeriti per l'utilizzo sono sialendoscopio modulare semirigido, come elencato nella Tabella dei Materiali, con un diametro di 1,3 mm o 1,7 mm e con il canale di lavoro; sonde salivari, dilatatori conici, bougies, cestelli per calcoli, palloncini dilatatori, stent silastici e soluzione fisiologica sterile salina allo 0,9%.
1. Procedure preoperatorie
- Una volta in campo sterile, controllare i sialendoscopi e gli strumenti di supporto ispezionandoli attentamente e verificando l'integrità del materiale. (Figura 1A, B).
- Ispezionare e controllare il funzionamento del cestello testando manualmente l'apertura dei fili all'esterno del sistema di condotti, seguendo le istruzioni nel manuale del produttore. (Figura 1C).
- Ispezionare e controllare il funzionamento del palloncino gonfiato riempiendo il palloncino con soluzione fisiologica sterile allo 0,9%, secondo il volume raccomandato dal produttore, che varia da 0,2-0,4 mL, seguendo sempre le istruzioni del manuale di istruzioni.
- Ispezionare e verificare il funzionamento dei cavi in fibra ottica collegandoli al sistema di illuminazione del rack video, mantenendo inizialmente una bassa intensità luminosa, circa il 50% del possibile, e collegando l'altra estremità alla spina in fibra ottica del sialendoscopio (Figura 1D).
- Ispezionare il cavo della videocamera e collegare la videocamera del videoset, opportunamente protetta con pellicola sterile, al connettore video del sialendoscopio.
- Ispezionare e controllare l'immagine sullo schermo del monitor video per la presenza di luce, la qualità e la formazione dell'immagine mentre si tenta di leggere l'etichetta di imballaggio del filo.
- Regolare lo zoom della fotocamera per mettere a fuoco l'immagine ruotando la regolazione dell'immagine video per eliminare la presenza di "nidi d'ape" nell'immagine visualizzata sullo schermo monitor. Utilizzare l'etichetta sulla confezione del filo metallico per assicurarsi che le lettere siano visibili e abbiano acquisito una migliore qualità dell'immagine.
- Inserire la fibra ottica nel sialendoscopio se si utilizzano i "fogli" per la scialendoscopia, regolandola in modo che si adatti correttamente al materiale. Seguire gli stessi passaggi precedenti per calibrare il set video.
- Individuare il canale di irrigazione del sialendoscopio caudalmente, con la fibra ottica situata al centro dello strumento e il canale di lavoro situato cranialmente. Utilizzare l'etichetta sulla confezione del filo per posizionare correttamente il "nord" del sialendoscopio sullo schermo dell'immagine.
- Collegare l'apparecchiatura per la soluzione salina contenente una soluzione fisiologica allo 0,9% completamente sterile al canale di irrigazione, verificando che all'interno non si siano formate bolle d'aria che interferiscano con la formazione dell'immagine video nel sistema duttale.
- Controllare e segnare il lato corretto del collo o del viso del paziente per eseguire la scialendoscopia con un pennarello chirurgico lavabile; fare lo stesso sulla ghiandola salivare su cui deve essere eseguita la scialendoscopia (Safe Surgery Protocol).
- Eseguire tutte le operazioni in anestesia generale, con l'uso di stimolatori salivatanti come la neostigmina a scelta del chirurgo: dose singola adulta di neostigmina 0,5-2,5 mg (0,05-0,07 mg/kg) da somministrare contemporaneamente (in siringhe separate) con atropina solfato 0,6-1,2 mg (da 0,02 a 0,03 mg/kg) mediante iniezione endovenosa lenta (IV) nell'arco di 1 minuto, con cautela, in conformità con le preferenze dell'anestesista e seguendo la scheda tecnica del produttore.
- Eseguire tutti i passaggi precedenti prima di iniziare la procedura di anestesia in sala operatoria. Assicurarsi che tutti gli interventi siano videoregistrati ed eseguiti dalla stessa équipe chirurgica per le procedure diagnostiche e terapeutiche.
2. Tecnica di sialendoscopia
- Posizionare il paziente in posizione supina in anestesia generale con il tubo orotracheale situato sul lato controlaterale della ghiandola per la scialendoscopia.
- Eseguire l'asepsi orale di routine e l'antisettico seguendo le regole con un adeguato collutorio orale alla clorexidina allo 0,2% e coprendo il campo chirurgico sterile, assicurandosi che il lato su cui deve essere eseguita la scialendoscopia sia esposto.
- Controllare nuovamente il sialendoscopio non appena il campo sterile è pronto sul paziente, effettuando le regolazioni necessarie: al bilanciamento del bianco, premere il pulsante WB sulla fotocamera o nel dispositivo video situato nel set video; Fai lo stesso per regolare lo zoom e mettere a fuoco la fotocamera.
- Controllare nuovamente l'orientamento spaziale dello strumento ottico, necessario per una navigazione intraduttale sicura.
- Posizionare il bavaglio a bocca aperta sul lato controlaterale, esponendo adeguatamente la papilla della ghiandola salivare da sottoporre a scialendoscopia, sia essa sottomandibolare o parotide.
- Dilatare progressivamente la papilla delle ghiandole salivari con i dilatatori fino a quando non si adatta alle dimensioni adeguate del sialendoscopio per consentire l'inserimento del sialendoscopio e la corretta visualizzazione del dotto (Figura 2).
- Introdurre delicatamente il sialendoscopio all'interno del condotto principale e collegare una siringa da 20 ml riempita con soluzione fisiologica sterile allo 0,9% di soluzione fisiologica o acqua isotonica sterile al sistema di irrigazione collegato al sistema di irrigazione del sialendoscopio.
- Iniettare lentamente e con attenzione piccole porzioni, a bassa pressione, in quantità sufficiente di soluzione fisiologica sterile allo 0,9% per distendere il dotto che verrà visualizzato sullo schermo del monitor video.
- Navigare delicatamente all'interno del condotto una volta che è disteso, consentendo al sialendoscopio di entrarvi senza sforzo senza grandi manovre e torsioni (Figura 3).
- Ispezionare il dotto principale, i dotti secondari e terziari il più possibile, in dettaglio con il sialendoscopio, pulendo dai tappi di muco utilizzando l'irrigazione della soluzione salina instillata dalla siringa in piccole quantità quanto necessario per pulirla, che di solito non deve superare il volume totale di 60 ml nell'intera procedura, tenendo conto della perdita (uscita) di soluzione salina nella cavità orale attorno al sialendoscopio nella papilla salivare.
- Individua i calcoli all'interno del condotto dopo averlo pulito e preparati a eseguire le manovre di cattura dei calcoli salivari.
3. Passaggi di base sulla standardizzazione dell'uso del cestello nella scialendoscopia
- Ispezione iniziale:
- Esaminare con il sialendoscopio tutte le estensioni dei dotti durante questa fase iniziale, alla ricerca della presenza di stenosi e valutare la stenosi lungo i dotti principale, secondario e terziario.
- Annotare l'aspetto della stenosi del dotto e la sua posizione e stimarne le dimensioni confrontandole con il dotto principale. (Figura 4). Inoltre, osservare la presenza di calcoli dopo la stenosi (se presente) e come la saliva è influenzata dall'ultima (aspetto lattiginoso o chiaro) (Figura 5).
- Localizzazione della scialolitiasi
- Ispezionare il condotto principale, i condotti secondari e terziari, cercando direttamente i calcoli dopo l'ispezione iniziale e prendere nota dei punti in cui si trova il calcolo nel condotto principale, nei condotti secondari o terziari (Figura 6A, B).
- Stima della scialolitiasie
- Dimensioni: Osservare attentamente il sialolite e prendere nota delle dimensioni della/e pietra/e (cioè, tutto il diametro del condotto o inferiore al diametro del condotto) (Figura 7A, B).
- Numero: Identificare se il calcolo o i calcoli sono singoli o multipli, cercando di stabilire un piano di trattamento (tentativi singoli o multipli) (Figura 8A, B).
- Mobilità: Muovere il sialendoscopio e allo stesso tempo lavare attentamente la soluzione fisiologica sterile allo 0,9% per osservare e valutare la mobilità dei calcoli, registrando le loro caratteristiche come calcoli fissi/poco mobili o mobili (galleggianti lungo il condotto).
- Consistenza: Identifica e cerca di presumere la consistenza del calcolo dal suo aspetto fisico e/o toccalo delicatamente con il sialendoscopio e cerca di sentirlo al tatto, come duro o morbido.
- Selezione del tipo di cestello: 3, 4, 6 fili: scegliere il cestello appropriato in base alle osservazioni dei passaggi 3.2 e 3.3 per ottenere una maggiore possibilità di intrappolare la pietra. Si noti che le pietre piccole avranno bisogno di più fili per facilitare la manovra di cattura e le pietre di mobilità più grandi e piccole richiederanno meno fili (Figura 9A, B).
- Tecnica di avvicinamento
- Tipo A: Frontale:
- Scegliere l'approccio frontale di tipo A dopo una valutazione completa come descritto sopra, posizionando la punta del cestello contro e molto vicino alla parte anteriore del saliolito (Figura 10A).
- Apri delicatamente i fili, sciacqua con cura la soluzione salina e cerca di intrappolare le pietre mentre spostano la soluzione salina nel cestello. (Figura 10B). Questo approccio è ideale per pietre mobili, più piccole e occasionalmente morbide, utilizzando il cestello da 4 a 6 fili.
- Tipo B: Da un lato all'altro:
- Scegli questo tipo di approccio per un singolo calcolo relativamente mobile che è più piccolo delle dimensioni del condotto. Per fare ciò, posiziona la punta del cestello accanto alla pietra e, così facendo, il filo si troverà sul lato del sialolito. (Figura 11A).
- Sciacquare accuratamente la soluzione salina fisiologica sterile allo 0,9% con il movimento morbido del cestello aperto per rimuovere il calcolo e prenderlo con il cestello. (Figura 11B).
- Tipo C: Da dietro a avanti:
- Scegliere questo tipo di approccio in caso di calcoli di tutte le dimensioni del condotto con consistenza dura o calcoli singoli con poca mobilità.
- Metti la punta del cestello posteriormente al saliolito (Figura 12A) e assicurati di aprire i fili dietro di esso. Successivamente, portare leggermente i fili del cestello anteriormente e, allo stesso tempo, sciacquare delicatamente la soluzione salina fisiologica sterile allo 0,9% (Figura 12B).
- Infine, dopo che i fili sono attorno alla pietra, fissare la pietra, tirando i fili del cestello. (Figura 12-C).
- Tipo A: Frontale:
- Ispezione finale: Effettuare l'ispezione finale del condotto prima di terminare la procedura; È quando il dotto principale, i dotti secondari e terziari vengono valutati nuovamente, alla ricerca di calcoli residui e stenosi. Prepararsi a risolvere nuovamente qualsiasi altro problema e ripetere i passaggi precedenti se necessario (Figura 13).
- Rimuovere il sistema endoscopico e valutare la necessità della papilla o dello stent del dotto, posizionandolo in opportuna estensione e orientamento e fissandolo alla mucosa con una sutura non assorbibile.
- Termina la procedura endoscopica, interrompi la registrazione video e consenti al paziente di svegliarsi in sicurezza. Valutare nuovamente il viso e il collo alla ricerca di un maggiore gonfiore della ghiandola salivare per prevenire l'affaticamento delle vie aeree. In questo caso, consentire di recuperare più tempo rispetto a quello convenzionale nella sala di risveglio adeguatamente monitorata.
4. Procedure operative
- Tenere il paziente in ospedale per 1 giorno, poiché in alcuni pazienti si verificano dolore intenso e gonfiore nell'area delle ghiandole salivari. Trattare con analgesici, antibiotici (di solito cefazolina) e una dieta morbida.
- Mobilizzare il paziente il prima possibile dopo la procedura.
- Dimettere il paziente il giorno successivo se non ci sono reclami.
Risultati
In 10 anni, abbiamo eseguito 224 scialendoscopie consecutive a causa di malattia ostruttiva delle ghiandole salivari. Di questi, 189 (84,4%) sono stati causati da scialolitiasi. La rimozione di sialolite con la sola scialendoscopia pura (gruppo di studio PS) è stata effettuata in 132 (69,8%) pazienti, tutti con malattia unighiandolare, utilizzando il protocollo sopra menzionato.
Nel gruppo di studio PS (n = 132), c'erano 105 (79,5%) pazienti di sesso femminile, con un'età media di 44,8 anni (che variava da 15 anni a 84 anni); l'indice di estrazione endoscopica dei calcoli era del 100% e il 68,9% dei calcoli si verificava nella ghiandola sottomandibolare (Tabella 1).
Come mostrato nella Tabella 2, quasi il 65,9% era costituito da singoli calcoli, senza complicazioni importanti durante la scialendoscopia, non si sono verificati casi di cestelli bloccati e la durata media media della scialendoscopia è stata di 62 minuti (Tabella 2).
La Tabella 3 descrive i passaggi fondamentali e i risultati importanti (Tabella 3):
a) Localizzazione del calcolo: 73,5% nel condotto principale.
b) valutazione dei calcoli: il 100% era mobile e di consistenza dura; Il 65,9% erano a pietra singola.
c) Stima della dimensione del sialolite: dimensione media di 4,3 mm (2,0-5,5 mm).
d) Tipo di cestello: il 25,8% era a 3 fili, il 68,9% a 4 fili e il 5,3% era a 6 fili.
e) Tecnica di avvicinamento utilizzata: A: Frontale: 9,1%, B: Da lato a lato: 35,6%, C: Da dietro a avanti: 55,3%.
f) Tecnica di approccio X Dimensione della pietra: abbiamo utilizzato le tecniche di tipo A e B principalmente per calcoli più piccoli delle dimensioni del condotto: 59 (44,7%) e la tecnica di tipo C per tutti i calcoli della dimensione del condotto: 73 (55,3%)
Tutte le pietre sono state intrappolate efficacemente con il cesto. Lo stent della papilla era necessario principalmente in tutti i calcoli delle dimensioni di un dotto: 73 (55,3%) pazienti, quando il diametro del calcolo era estremamente più grande dell'ostio della papilla, erano necessari per tagliare la papilla; tuttavia, lo stent del dotto o lo stent della papilla erano necessari nel 98,4% della coorte poiché la dimensione media dei calcoli era di 4,3 mm (Tabella 2 e Tabella 3). Alcuni autori hanno trovato gli stessi risultati riguardo all'uso di stent per l'ostruzione salivare nella scialendoscopia dovuta a calcoli, ma in un piccolo numero di pazienti; altri lo hanno usato solo in situazioni di stenosi20,21. Tutti i pazienti si sono ripresi senza incidenti dopo l'intervento e sono stati dimessi il giorno successivo.
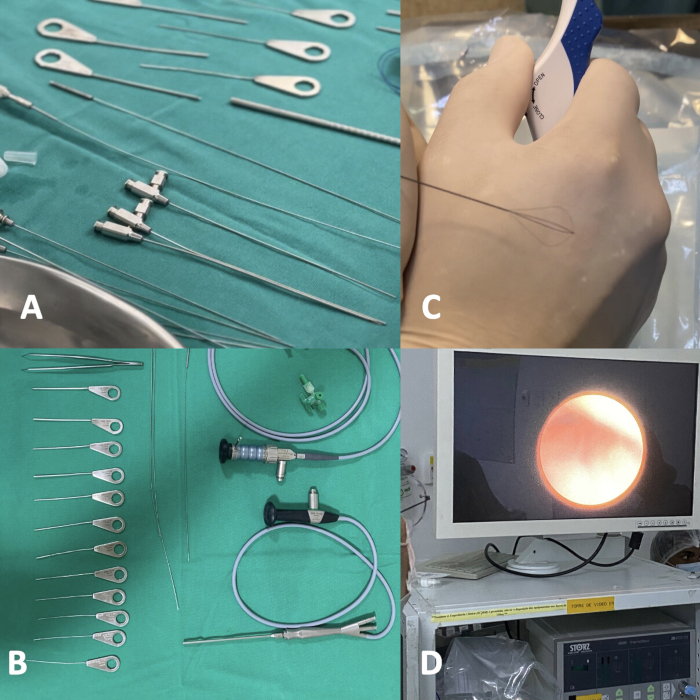
Figura 1: Controllo dei materiali per la scialendoscopia. Sonde, basket, pallone, videocamera, cavi ottici, set video. Clicca qui per visualizzare una versione più grande di questa figura.
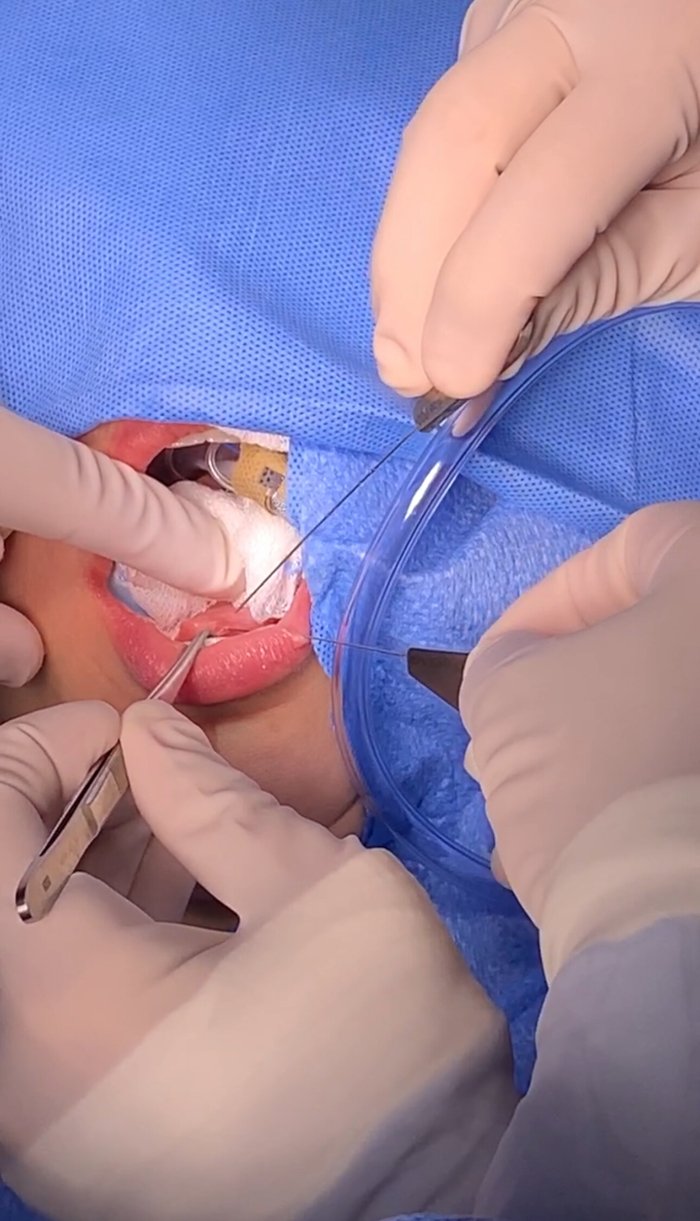
Figura 2: Dilatazione della papilla con sonde. La papilla viene dilatata con l'aiuto di sonde. Clicca qui per visualizzare una versione più grande di questa figura.
Figura 3: Navigazione all'interno del condotto con Sialendoscope. La navigazione all'interno del condotto viene effettuata con un sialendoscopio e un sistema di irrigazione. Clicca qui per visualizzare una versione più grande di questa figura.
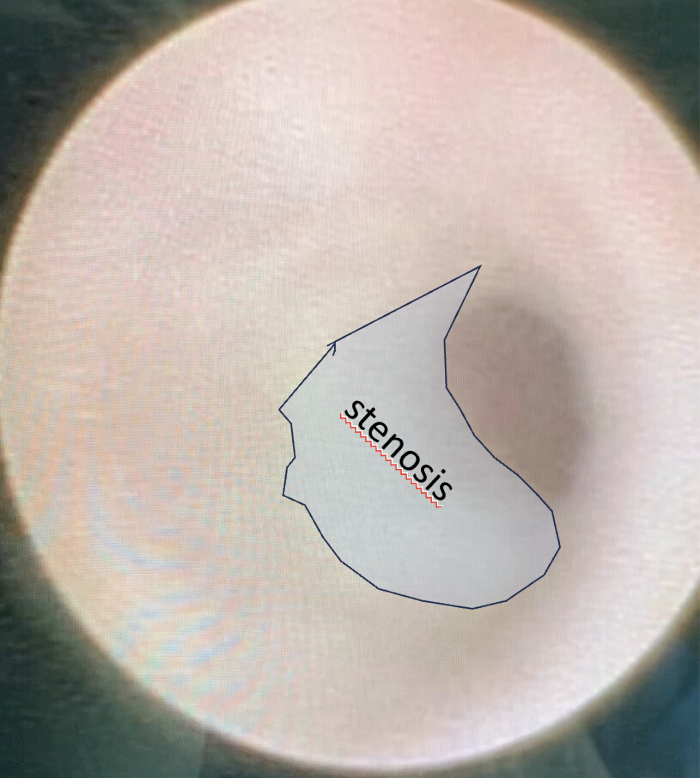
Figura 4: Comparsa di stenosi all'interno del dotto durante l'ispezione iniziale della scialendoscopia. Notare la comparsa di stenosi all'interno del condotto e la sua posizione e provare a stimarne le dimensioni. Clicca qui per visualizzare una versione più grande di questa figura.
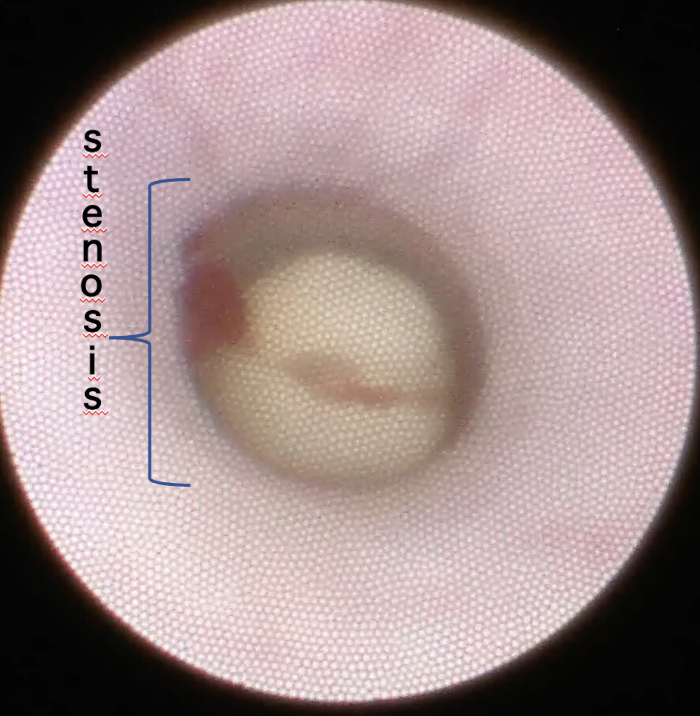
Figura 5: Calcolo salivare dopo stenosi all'interno del dotto durante l'ispezione iniziale della scialendoscopia. Durante l'ispezione iniziale, notare la pietra appena dietro la stenosi nel condotto, la sua posizione e le sue dimensioni. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 6: Localizzazione della scialolitiasi. Ispezione dei dotti principali e secondari, alla ricerca di calcoli salivari. Si noti la presenza di calcoli nei condotti (A) principale e (B) secondario. Clicca qui per visualizzare una versione più grande di questa figura.
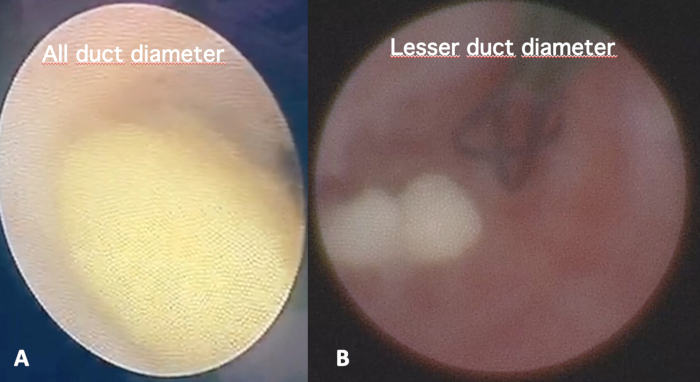
Figura 7: Dimensione della stima della scialolitiasi. Stima della dimensione della scialolitiasi intraduttale confrontandola con il dotto principale a vista ravvicinata, classificandola in (A) diametro di tutti i dotti o (B) inferiore al diametro dei dotti. Clicca qui per visualizzare una versione più grande di questa figura.
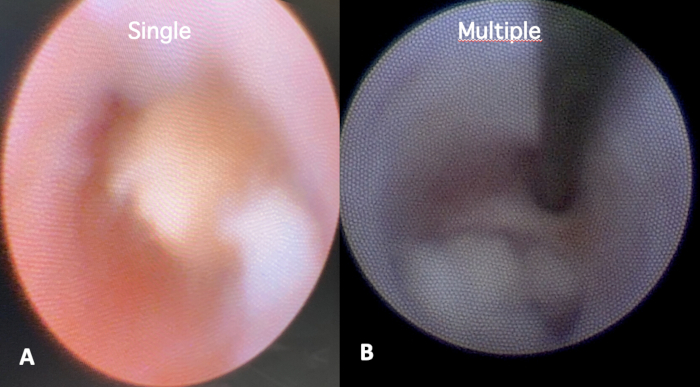
Figura 8: Numero di stima della scialolitiasi. Identificazione del numero di calcoli all'interno del condotto, classificandolo come (A) singolo o (B) multiplo. Clicca qui per visualizzare una versione più grande di questa figura.
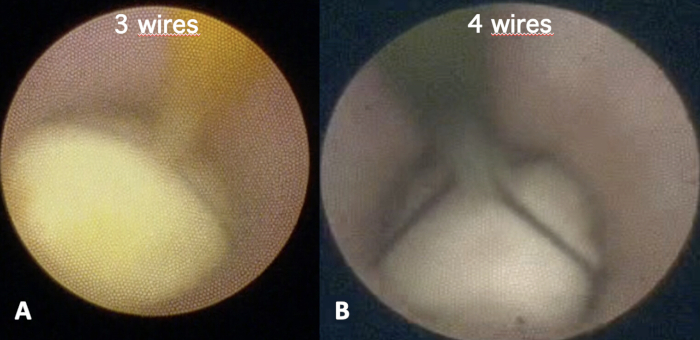
Figura 9: Selezione del tipo di cestino. Scegli il cestello appropriato: (A) 3 fili; (B) 4 fili o 6 fili per ottenere una maggiore possibilità di intrappolare la pietra. Clicca qui per visualizzare una versione più grande di questa figura.
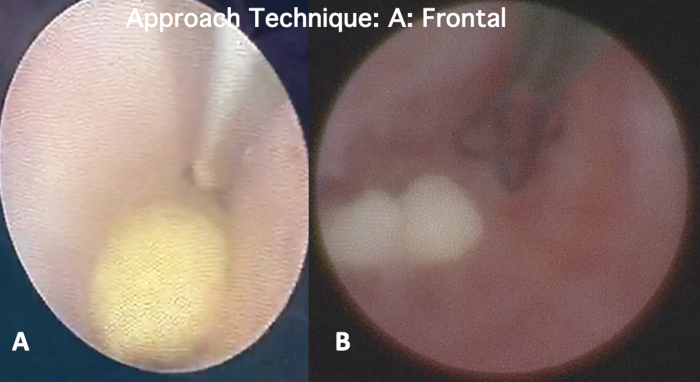
Figura 10: Tipo A: Approccio frontale. Questo approccio viene eseguito mettendo la punta del cestello contro e molto vicino alla parte anteriore del calcolo (A) e (B) aprendo delicatamente i fili allo stesso tempo, sciacquando accuratamente la soluzione salina, cercando di intrappolare il calcolo. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 11: Tipo B: Approccio da lato a lato. In questo approccio, la punta del cesto è posta accanto alla pietra e (A) il filo sarà sul lato del saliolito. (A) Lavando la soluzione salina e spostando il cestello aperto, la pietra si sposterà nel cestello. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 12: Tipo C: Approccio back-to-forward. In questo approccio, la punta del cestello viene posizionata (A) posteriormente al calcolo, quindi (A) portata anteriormente con fili aperti. (C) Dopo che i fili sono attorno alla pietra, fissare la pietra, tirando i fili del cestello. Clicca qui per visualizzare una versione più grande di questa figura.
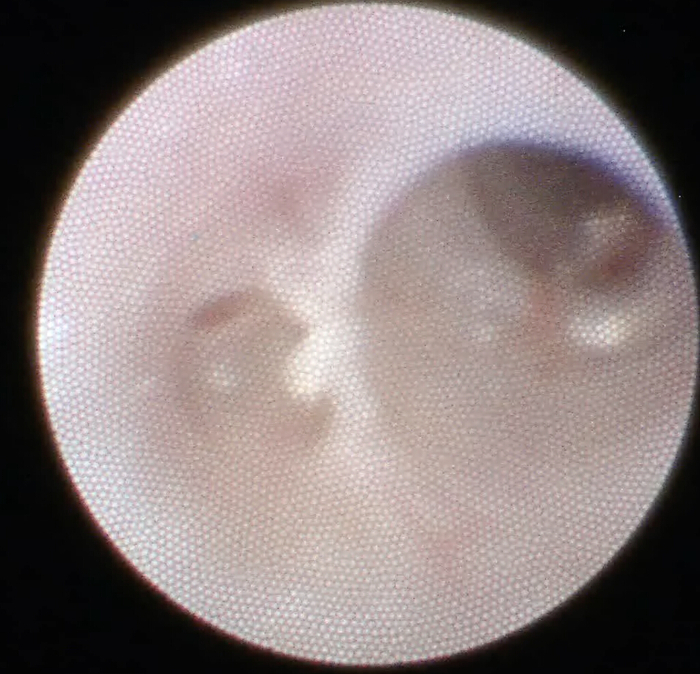
Figura 13: Ispezione finale. Prima di terminare la scialendoscopia, ispezionare sempre il sistema dei dotti al termine della procedura, certificando che sia limpido e pulito. Clicca qui per visualizzare una versione più grande di questa figura.
Tabella 1: Dati clinici del gruppo di scialendoscopia pura (PS) che mostrano il sesso, l'età, la diagnosi e le procedure eseguite. Clicca qui per scaricare questa tabella.
Tabella 2: Dati clinici di gruppo sulla scialendoscopia pura (PS) di calcoli, complicanze postoperatorie e durata della scialendoscopia. Clicca qui per scaricare questa tabella.
Tabella 3: Caratteristiche endoscopiche cliniche dell'uso del cestello nel gruppo PS. Clicca qui per scaricare questa tabella.
Discussione
Attualmente, nella popolazione generale, nonostante l'eterogeneità degli studi, quasi il 60-70% delle malattie ostruttive delle ghiandole salivari è causato da scialolitiasi. Al giorno d'oggi, la scialendoscopia è la principale opzione di trattamento, rimuovendo calcoli e stenosi e diventando il gold standard per il trattamento di queste condizioni in quanto ripristina la qualità della vita, mantenendo intatta una ghiandola salivare funzionante 1,7,22.
Tuttavia, nei casi di scialolitiasi, ci sono alcune difficoltà nella procedura, in tutte le fasi, fino a quando l'ultimo calcolo intrappolato non viene portato in bocca. Pertanto, è necessaria un'adeguata manipolazione intraduttale con il cestello per ottenere un alto tasso di successo nella rimozione della scialolitiasi. Tuttavia, esiste ancora una mancanza nell'attuale letteratura medica su una descrizione adeguata di come eseguirlo 6,23,24,25.
Questa revisione retrospettiva di 10 anni, con un numero considerevole di pazienti e procedure, ha cercato di standardizzare i passaggi di base coinvolti nella rimozione con successo della scialolitiasi, intraduttale, con uno strumento a cestello.
Il protocollo sistematizzato qui proposto ha permesso un alto tasso di successo (100%) nella rimozione della scialolitiasi, preservando la ghiandola salivare senza complicanze maggiori, come altri studi 6,24. Tuttavia, alcuni studi hanno riportato un numero elevato di indici di complicanze minori e maggiori, come perforazioni del canale, riammissioni dovute a gonfiore o dolore persistente della ghiandola, lesioni del nervo linguale e persino resezione delle ghiandole salivari26,27.
Nei casi inclusi in questo studio, non si sono verificati casi di guasto dell'apparecchiatura (malfunzionamenti) durante la scialendoscopia, forse a causa del rigido protocollo di checklist preoperatoria che lo ha rilevato e risolto prima di iniziare la procedura. Tuttavia, i malfunzionamenti sono relativamente comuni, come dimostrato in letteratura25,28. Quindi, tutte le apparecchiature devono essere controllate per evitare complicazioni correlate o guasti intraoperatori, e questo protocollo probabilmente aiuterà a standardizzarlo.
Abbiamo scoperto che la maggior parte dei calcoli ha consistenza dura (100%) e la maggior parte dei calcoli singoli (65,9%) sono localizzati nella ghiandola sottomandibolare (69,9%), in linea con la letteratura29,30. Da notare una predominanza femminile (79,5%) con un'età media di 44,8 anni, paragonabile alla letteratura attuale. Pertanto, i dati qui mostrano che questo protocollo potrebbe essere facilmente applicabile e riproducibile nella popolazione con calcoli salivari. I limiti della tecnica sono pochi e si verificano in pazienti con calcoli salivari fissi, in coloro che hanno sviluppato complicanze come un cestello bloccato o perforazioni del dotto, e in quelli in cui l'équipe di assistenti chirurghi non ha esperienza (principianti) con la scialendoscopia.
Utilizzando il protocollo sopra descritto, abbiamo chiaramente definito i passaggi di base su come localizzare, valutare (mobile/duro/singolo calcolo), stimare la dimensione del sialolite e selezionare il tipo di cestello che abbiamo applicato a tutti i pazienti senza difficoltà. La tecnica può essere modificata in base alle preferenze del chirurgo o man mano che acquisiscono esperienza quando iniziano ad usarla sui loro pazienti; Tuttavia, fino ad ora, non sono stati presentati dati di letteratura incentrati specificamente su questo argomento della scialendoscopia.
Soprattutto, abbiamo standardizzato il modo di scegliere la tecnica di approccio all'uso del cestello rispetto ai metodi esistenti, definendola come Tipo A: Frontale, Tipo B: Da lato a lato e Tipo C: Da dietro a in avanti, dove l'assistente chirurgo può utilizzare durante la scialendoscopia, a volte variando da un tipo all'altro per catturare il calcolo, come dimostrato nella Tabella 3. La procedura di maggior successo in questo studio è l'approccio di tipo C, seguito dall'approccio di tipo B (Tabella 3), senza dati in letteratura per confrontarlo.
Lo stent della papilla è stato necessario principalmente in tutti i pazienti con calcoli di dimensioni del dotto (55,3%). I criteri principali erano che ogni volta che avevamo bisogno di aprire la papilla per recuperare il calcolo poiché avevamo distrutto le fibre muscolari naturali della papilla anatomica, il taglio della papilla poteva evolvere in una futura stenosi della papilla. Lo stent potrebbe prevenire questa complicazione. Questo è stato osservato anche in un altro studio20. Sfortunatamente, non ci sono risultati simili sufficienti in letteratura per consentire il confronto.
I dati forniti in questo studio hanno dimostrato la sicurezza e l'affidabilità di questo protocollo e potrebbero aiutare altri a migliorare la loro pratica di scialendoscopia. Fino ad ora, nella letteratura sulla scialendoscopia, ci sono state alcune meta-analisi, revisioni e revisioni sistematiche, ma non sono stati riportati dati su questo tipo di protocollo di standardizzazione che migliora la sicurezza della tecnica 2,31,32,33,34.
Come accennato in precedenza, tutti i saloliti sono stati completamente rimossi senza difficoltà e senza complicazioni. I pazienti si sono ripresi senza incidenti, ma una possibile distorsione e limitazione della tecnica è che il nostro team è altamente qualificato per eseguire la scialendoscopia. Questo può essere difficile nei casi iniziali per il principiante nella pratica in quanto è necessario raggiungere la curva di apprendimento appropriata, come dimostrato in letteratura 2,35,36,37. Tuttavia, al contrario, se non ci sono tentativi di utilizzare la tecnica in sicurezza, la curva di apprendimento non sarà completa. È qui che il protocollo proposto sarà molto utile per creare un protocollo di sicurezza per i principianti che utilizzano la tecnica della scialendoscopia. Inoltre, sono necessari ulteriori studi per convalidare e confermare i risultati riportati in questo studio.
La standardizzazione dell'uso del cestello nella scialendoscopia per la scialolitiasi ostruttiva è necessaria per ottenere un alto tasso di successo nella sua rimozione. Questo metodo descrive in dettaglio la standardizzazione dell'uso del cestello nella rimozione dei calcoli duttali durante la scialendoscopia. I nostri risultati supportano l'uso sicuro ed efficace del paniere standardizzato nel trattamento della scialolitiasi ostruttiva nella scialendoscopia, diventando un'opportunità per standardizzare la tecnica in tutto il mondo per consentire lo svolgimento di futuri studi prospettici.
Divulgazioni
Gli autori dichiarano di non avere conflitti di interesse
Riconoscimenti
Nessun riconoscimento
Materiali
| Name | Company | Catalog Number | Comments |
| Baskets for stones | Humanna medical, Brazil | https://www.humannamedical.com.br/post/kit-canula-para-exerese-de-calculo-salivar | 3,4 and 6 wires |
| Bougies | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | varying in 3 sizes |
| Conic dilatators | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | unique |
| Dilatator balloons | Humanna medical, Brazil | https://www.humannamedical.com.br/post/kit-canula-para-exerese-de-calculo-salivar | 0.4ml |
| Saline Solution 0.9% | Fresenius Kabi | https://www.fresenius-kabi.com/br | 100ml |
| Salivary probes | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | varying from number 0000 to 6 |
| Sialendoscopes | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/search.htm?cat=1000246143 | different semi-rigid modular Sialendoscope varying diameter 1.1mm, 1.3 mm, 1.6mm, 1.7 mm |
| Silastic stents | Humanna medical, Brazil | https://www.humannamedical.com.br/post/kit-canula-para-exerese-de-calculo-salivar | varying in number: 4Fr, 6Fr, 8Fr |
| Video Set- Equipment carts and Monitor carts, cables | Karl Storz, Tuttlingen, Germany | https://www.karlstorz.com/br/pt/online-catalog.htm | consisting in Video Monitor, Light xenon 300, Video recorder camera |
Riferimenti
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon