Method Article
神経重篤な患者における腹腔内圧測定
要約
このプロトコルでは、利便性、継続的なモニタリング、デジタル視覚化、および神経内高血圧症の長期IAP記録とデータ保存の利点を備えた腹腔内圧モニタリングシステムのセットの使用について詳しく説明します。
要約
腹腔内圧(IAP)は、集中治療室(ICU)において不可欠かつ重要な生理学的パラメーターとしてますます認識されています。IAPは、近年の多くの技術の発展に伴い、さまざまな方法で測定されています。通常の条件下での腹腔内圧のレベルは、一般に12 mmHg以下です。したがって、腹部高血圧症 (IAH) は、4 時間以内の 12 mmHg を超える 2 回の連続した IAP 測定として定義されます。IAP が 20 mmHg を超え、臓器機能障害や機能不全を伴う IAH がさらに悪化すると、この臨床症状は腹部コンパートメント症候群 (ACS) と診断される可能性があります。IAHおよびACSは、消化管虚血、急性腎不全、および肺損傷と関連しており、重篤な罹患率および死亡率につながる。IAP と IAH の上昇は、胸腔内圧 (ITP) を上昇させることにより、脳脊髄液の脳静脈の戻りと流出に影響を及ぼし、最終的には頭蓋内圧 (ICP) の上昇につながる可能性があります。したがって、重症患者のIAPを監視することが不可欠です。IAPの間接測定は現在広く使用されている技術ですが、以前の研究における膀胱内圧(IBP)測定の再現性と精度をさらに向上させる必要があります。これらの制限に対処するために、最近、利便性、継続的なモニタリング、デジタル視覚化、および重症患者における長期的なIAP記録とデータ保存の利点を備えた一連のIAPモニタリングシステムを使用しました。このIAPモニタリングシステムは、腹腔内圧亢進症を検出し、臨床状態をリアルタイムで分析できる可能性があります。記録されたIAPデータや頭蓋内圧などの他の生理学的指標は、治療を導き、患者の可能な予後を予測するための相関分析にさらに使用できます。
概要
腹腔内の圧力は、腹腔内圧(IAP)として知られています。したがって、腹部高血圧症 (IAH) は、4-6 h1 以内に 12 mmHg を超える 2 つの連続した IAP 測定値として定義されます。IAHがさらに悪化し、IAPが20mmHgを超え、臓器の機能不全または機能不全になると、臨床症状は腹部コンパートメント症候群(ACS)と診断される可能性があります。IAHおよびACSは、消化管虚血、急性腎不全、および肺損傷と関連しており、重篤な罹患率および死亡率につながる1,2,3,4。IAPの増加は横隔膜の上昇にもつながる可能性があり、胸腔内圧が上昇して肺のコンプライアンスが低下し、中心静脈圧が増加します5,6。頸静脈系の脳静脈還流と脳脊髄液の流出は、過剰な胸腔内圧によって妨げられる可能性があり 7,8、頭蓋内うっ血や頭蓋内圧亢進症を引き起こし、さらに脳機能障害を引き起こし、予後に影響を与える可能性があります 9,10,11,12,13,14.別の理論的アプローチは、IAPの増加により、仙骨静脈叢と椎骨静脈からの血液が脊柱管に戻り、それによって脊髄内静脈のうっ血を引き起こし、最終的には静脈血が脳に流れ込み、頭蓋内圧が上昇するというものです8。現在、IAPは直接法と間接法の両方で測定されている15,16,17,18。留置膀胱カテーテルを使用した膀胱内圧の断続的な記録は、最も一般的で広く受け入れられている方法です19,20,21,22。この便利で迅速な方法は、依然として定期的な圧力測定に依存しており、通常は労働集約的で時間がかかります23。
これらの問題を解決するために、私たちは最近、利便性、継続的なモニタリング、IAP測定のためのデジタル視覚化、および神経クリティカル患者のための長期IAPデータの記録と保存の利点を備えた一連のIAPモニタリングシステムを採用しました。膀胱圧測定用に開発されたシステムで、内蔵の圧力センサーで尿道カテーテル内の体液圧を測定し、腹腔内圧を得るシステムです。このIAPモニタリングシステムは、腹腔内圧亢進症の確認、現在の臨床状態の分析、および脳神経外科ICU患者の予後予測に使用できます。以前の腹腔内圧測定と比較して、この腹腔内圧モニタリングシステムには一定の利点があります。IAPデータは、毎分リアルタイムで収集および保存できます。複数のパラメータ(IAP、尿量、尿流量など)を測定、記録、視覚化できます。また、モニタリングは長期的かつ継続的であり、以前の方法よりも尿路感染症の影響を受けにくくなっています。
したがって、この論文の目的は、デジタル化されたモニタリングシステムを使用して、重度の外傷性脳損傷(TBI)または頭蓋内出血(ICH)の患者のIAPを記録する詳細なアプローチを提示することです。
プロトコル
このプロトコルは、上海交通大学医学部と提携している仁済病院の治験審査委員会によって承認されています。
1. 患者の包含基準と除外基準
- グラスゴー昏睡スケール (GCS) ≤ 8、18 歳から 85 歳で、TBI または ICH と診断された患者を含めます。外傷性脳損傷または脳出血の診断は、臨床症状およびX線写真の特徴を用いて臨床医によって行われた。
- カテーテル挿入に耐えられない患者を除外します。また、尿路感染症、消化器系疾患、凝固障害、免疫代謝性疾患の患者は除外してください。
注:本研究では、登録された被験者はすべて成人であり、性別の偏見はありませんでした。カテーテル挿入中に痛みを感じた場合は、1%リドカイン塩酸塩を2mLを患者の下部尿路に注入して不快感を和らげます。. - 性器を露出させた状態で患者を仰臥位に置き、ヨードフォアを使用して患者の会陰と尿道開口部を3回徹底的に消毒します。.
- カテーテルバッグ内のフォーリーカテーテル(16 Fr)に注油し、カテーテル全体を患者の尿道に挿入します。20 mLの滅菌生理食塩水をフォーリーカテーテルのバルーンに注入します。.次に、尿がカテーテルから流れ出るまで、フォーリーカテーテルをゆっくりと引き出します。
注:患者が入院時に手術を必要とする場合は、手術室でカテーテル挿入を行います。そうでない場合は、神経集中治療室でカテーテル法を行います。
2. 準備と接続
注:IAPモニタリングシステムは、使い捨て圧力センサー、尿流動態モニター、腹腔内圧および尿量データ管理ソフトウェアの3つのコンポーネントで構成されています( 資料の表を参照)。
- 尿道カテーテルをセンサーで収集バッグに接続し、ティーフィッティングの正中線を患者の腋窩の正中線平面と同じレベルで固定します(図1)。
- チューブ全体が塞がれていないことを確認して、尿で満たされることを確認してください。
- 採尿バッグのセンサーをIAP監視装置に取り付けます図2)。
注:IAP監視デバイスにはセンサー用の独自のカードスロットがあり、センサーをスロットに挿入して動作させることができます。 - 採尿バッグをIAPモニタリングデバイスの下に吊るします。
注:採尿バッグが2000 mLに達すると、IAPモニタリングデバイスがアラームを鳴らします。尿収集バッグを空にして、監視を続けます。 - 電源ボタンを押して、IAP監視デバイスの電源を入れます。
- タイミングモードに入り、必要に応じてモードパラメータを設定し、標準ディスプレイインターフェースを入力して閉じたバルブを決定します。
注意: タイミングモードは、カテーテル内の尿を放出するためにバルブを開くための一定の時間間隔を設定します。この実験では、弁を開く時間を0.5時間ごとに設定し、持続時間を3分に設定しました。これは、このようにして、患者の排尿に影響を与えずにIAPを測定できるためです。バルブはセンサー内にあり、通常はモード設定で閉じられています。 - ティーフィッティングを回転させ、OFF端を患者の尿管の方向に向け、ルアージョイントシーリングキャップを緩めます。
注:このステップは、侵襲的な動脈圧ゼロ化に似ています。ティーには、カテーテルセグメントを回転させて閉じ、接続のエアエンドにあるシーリングキャップを緩めるためのノブがあります。装置のセンサーが空気に接触して大気圧の値を取得します。 - リターンキーを3秒間長押ししてセンサー設定インターフェースに入り、[ OK ]を押してゼロにリセットし、「ゼロへのリセットが完了しました」と表示されたら [OK ]を押します。
- シーリングキャップをねじ込み、オフがルールキャップの方向を向くようにティーを回転させます。
- 標準ディスプレイインターフェースのIBPが正で安定した後、表示されるIBPは患者のIAP値です(図3)。
注意: 表示された値が負の値または 30 mmHg より大きい場合は、正しくゼロにされていないため、再度リセットする必要があることを意味します。
3. IAPのデータの記録と保存
注:腹腔内圧および尿量データ管理ソフトウェアを使用して、IAPデータを記録および保存します。ソフトウェアが職場のコンピューターに正しくインストールされていることを確認します。
- IAPモニターとコンピューターをルーターのワイヤレスネットワーク経由で接続します。
- キーを挿入した状態でラップトップで腹腔内圧および尿量データ管理ソフトウェアを開き、パスワードを入力してログインします。
- ソフトウェアが自動的に実行されるまで数秒待ちます。
- 3.4. 「医療記録 」ボタンをクリックし、年齢、ID、ベッド番号、性別、診断名などの患者情報を入力します。
- [保存] ボタンをクリックし、10 秒待ってデータ収集と保存を開始します。図4は、ソフトウェアに表示されるリアルタイムデータを示しています。
- レイアウト設定ボタンをクリックすると、必要に応じて複数の患者のリアルタイムモニタリングが表示されます(最大=64)。ウィンドウインターフェースを調整して複数の患者のモニタリングを確認し、タイムラインを調整して、図5に示されている毎日の尿量、腹腔内圧の傾向の日々の変化など、要件の詳細を確認します。
- [ Trend Review ] ボタンをクリックすると、記録されたパラメータ値や期間のトレンドチャートなど、詳細なパラメータ変更が表示されます。
注:圧力センサーは1週間有効ですので、患者の採尿バッグが通常のものと交換されていることを確認してください。ソフトウェアによって記録されたデータは、さらなる分析に使用できます。また、頭蓋内圧を同時にモニタリングする相関解析など、他の生理学的データと組み合わせることで、腹腔内圧が頭蓋内圧に及ぼす影響を判断することができます。計算を容易にするために、0.5時間平均IAPと0.5時間平均ICPを選択して相関分析を実行し、統計ソフトウェアを使用して散布図をプロットしました。
結果
この新しいタイプの連続IAPモニタリングシステムは、入院時に8人の脳神経外科ICU患者(男性7人)に使用されました。 図4は、ソフトウェアから取得したリアルタイムデータを示しています。この図のIAPは、患者が腹腔内圧亢進症の状態にあることを示しています。医師は、ウィンドウインターフェースを調整して複数の患者のモニタリングを確認したり、タイムラインを調整して、図5に示されている毎日の尿量、腹腔内圧の傾向の日々の変化など、要件の詳細を確認できます。患者のうち6人(75%)は頭蓋内出血(ICH)を患っており、そのうち2人(25%)は外傷性脳損傷(TBI)を患っていました(表1)。5人の患者の平均IAPは12mmHg未満でした。その結果、2人の患者のIAPは12〜20mmHg、1人の患者のIAPは20mmHgを超えていることがわかりました(図6)。8人の患者のうち3人はICPのモニタリングも受けており、ICPとIAPの相関は有意でした(図7)。総モニタリング時間は患者1人あたり7日間です。臨床診断と治療は、さまざまなIAPレベルに従って医師によって行われました。モニタリング期間中に尿路感染症(UTI)を発症した患者はいませんでした。
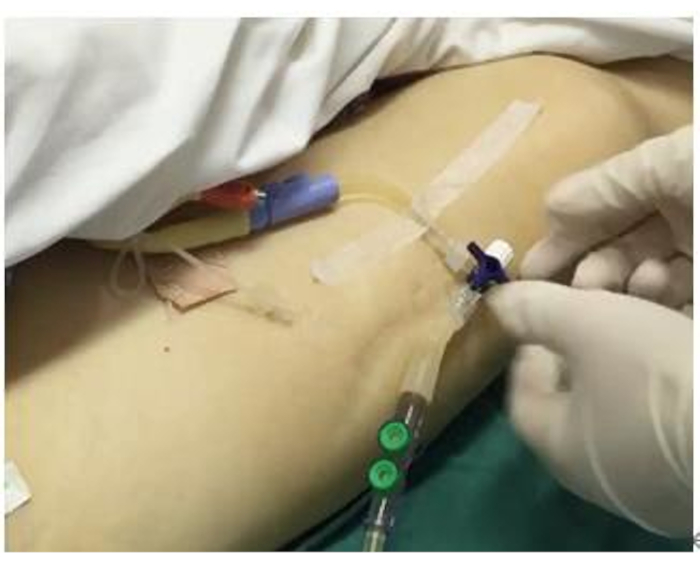
図1:IAPセンサーの接続。 患者は、接続セットアップの前にカテーテルを挿入する必要があります。この図は、センサーの接続と固定を示しています。 この図の拡大版を表示するには、ここをクリックしてください。
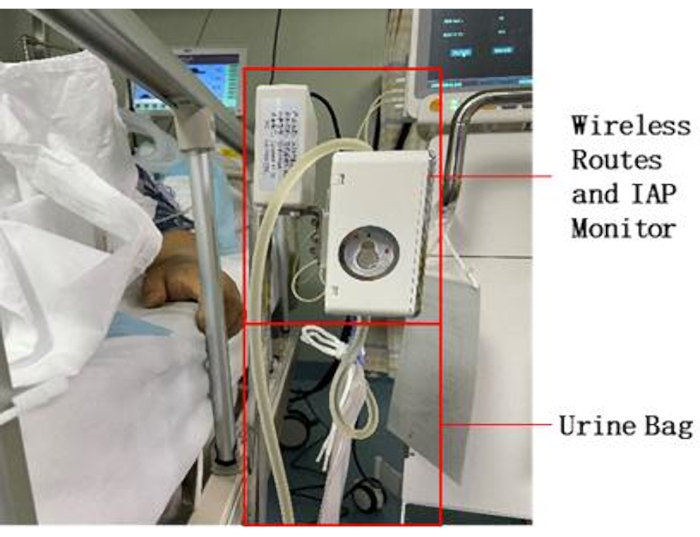
図2:ベッドサイド機器の配置。 機器の採尿バッグにバルブを取り付け、ベッドの隣に置きます。電源を接続します。 この図の拡大版を表示するには、ここをクリックしてください。

図3:IAP監視装置の画面。 画面の中央には、現在のIAP波形、数値、および圧力定格が表示されます。時間と尿量は、それぞれ画面の上部と下部に表示されます。右側にはさまざまなファンクションキーがあり、右側上部は電源です。 この図の拡大版を表示するには、ここをクリックしてください。
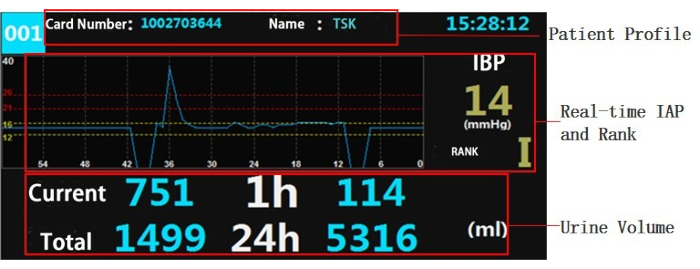
図4:監視装置の画面。 上の画面には、ベッド番号、病院番号、現在時刻などの患者の情報が表示されます。中央の画面は、リアルタイムIAPが14mmHgで、圧力ランクがグレードIであることを示しています。下の画面は、患者の現在の尿量が 751 mL、1 時間あたりの平均尿量が 114 mL、収集バッグ内の尿量が 1499 mL、24 時間以内の総尿量が 5316 mL であることを示しています。 この図の拡大版を表示するには、ここをクリックしてください。
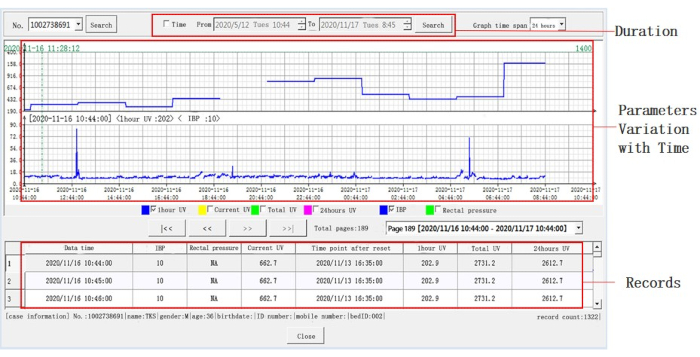
図5:代表的なデータに関する詳細情報。 タイムラインを調整した後、より詳細な情報が表示されました。タイムラインは X 軸上にあり、個別のパラメーターは Y 軸上にあります (中央のウィンドウ)。デフォルトの期間は 24 時間です。青は毎時の尿量またはIBPを表します。1分あたりの腹腔内圧、1時間あたりの尿量、累積尿量、および24時間の尿量も下部のウィンドウで確認できます。 この図の拡大版を表示するには、ここをクリックしてください。
| 特性 | 値、n (%) |
| 患者数 | 8 |
| 性別、n(%) | |
| 男性 | 7(87.5) |
| 年齢、平均± SD (年) | 52.4±18.2 |
| 診断、n (%) | |
| TBIの | 2 (25.0) |
| 無形文化遺産 | 6 (75.0) |
| GCS(入場)、平均±SD | 6.1±1.6 |
| GCS、平均 ± SD | 7.0±2.0 |
| GOS、平均±SD | 2.25±0.5 |
| 滞在期間、平均±SD | 37.9±16.8 |
| オペレーション、n (%) | 6 (75.0) |
| 併存疾患、n (%) | |
| 高血圧 | 5 (62.5) |
| 余人 | 3 (37.5) |
| TBI、外傷性脳損傷;ICH、脳内出血;GCS、グラスゴー昏睡スケールスコア;GOS、グラスゴーアウトカムスケールスコア。 | |
テーブル 1.患者の臨床的特徴。
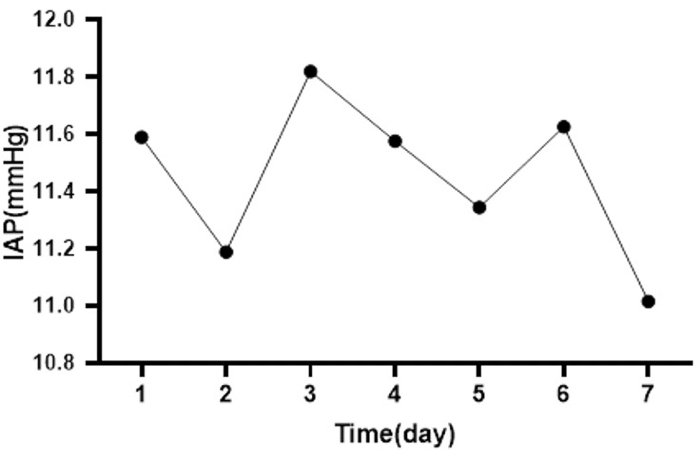
図6:週中のすべての患者の平均IAPの変化。 この写真は、8人の患者の1日平均IAPの変化を示しており、そのうちの1人は平均IAPが最も高く(3日目の平均IAP=20.75mmHg)、もう1人は平均IAPが最も低かった(2日目の平均IAP=0.06mmHg)。 この図の拡大版を表示するには、ここをクリックしてください。
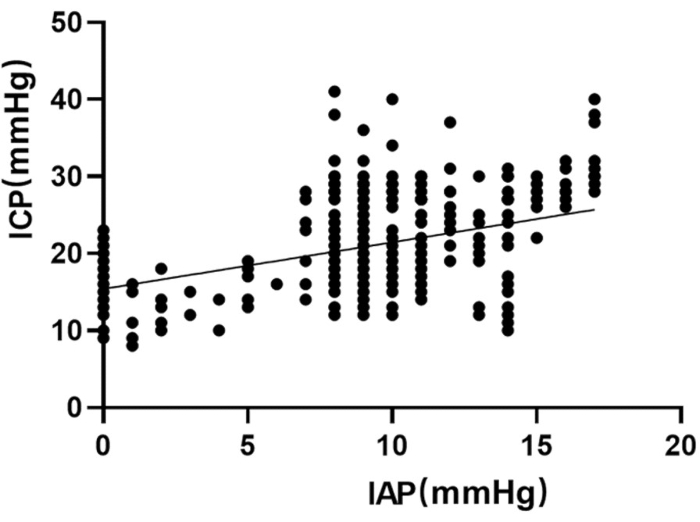
図7:IAPとICPの散布図。 また、8人中3人の患者でICP値もモニタリングされ、ICPとIAPとの相関は有意でした(r=0.47、p<0.01、α=0.05)。 この図の拡大版を表示するには、ここをクリックしてください。
ディスカッション
この簡単な記事の主な目的は、脳神経外科(ICU)の重篤な患者のための継続的なモニタリングおよびデータストレージシステムを紹介することです。このシステムは、IAPをデジタル的かつ継続的に監視できるため、データの保存、レビュー、分析の時間枠を広げることができます。IAPの変動、特にIAPの増加は、神経危機的な状況下での急性胃腸損傷など、腹腔内臓器の身体状態の変化を常に示しています。さらに、IAPの増加は結果的に胸腔内圧に影響を与える可能性があります。.影響を受けた中心静脈圧は、頭蓋内圧などの頭蓋内状態にプラスの影響を与えます11,12。腹部灌流圧の評価は、脳灌流圧と密接に関連しており、適切に適用された場合、脳の血液供給を管理するための便利な方法を提供します10,13。上記の理由から、腹腔内圧亢進症の検出は、現在の臨床状態を分析する可能性を示し、うまくいけば、脳神経外科ICUでの患者の予後を予測します。
過去30年間で、IAPの懸念は再発見され、より明確に表現され、数多くの臨床的意義を達成しました11,24,25。理想的なIAP測定法は、150年以上前に試みられ、それ以来、直接測定法と間接測定法に進化してきました。前者は、腹腔内にVeress針または腹腔内カテーテルを配置し、それを圧力トランスデューサ26,27,28に接続することによって外科的に測定される。後者は、胃、膀胱、子宮、直腸29,30,31を含む腹部臓器の圧力を測定します。その中で、膀胱内圧圧(IBP)は、実用的で、実現可能で、非侵襲的な特徴であるため、研究者によって最も受け入れられているIAP測定方法です20,21,32。これは、カテーテルを三元チューブに接続し、カテーテルルーメン2に25mLの滅菌生理食塩水を注入することで得ることができる。医師は、神経ICUの患者の腹腔内圧を測定するために、上記の方法を日常的に使用しました。しかし、適時性に欠けるデータには、継続的に監視・記録できないため、多くの時間と労力が浪費されています。IAPモニタリングシステムは、断続的な膀胱圧測定の問題を解決します。ただし、すべての部品は、上記のプロトコルに従って正しく接続し、正しくゼロにする必要があります。そうしないと、誤って測定されたIAPが病状の診断と治療に影響を及ぼします。IAP モニタリング システムは、重篤な神経学的状態の 8 人の患者で監視されています。システムの障害やエラーは報告されていませんが、問題が発生した場合は、システムメンテナンスエンジニアの支援を求めることをお勧めします。さらに、採尿バッグの最大容量が2,000mLであることや、圧力変換器の1週間の有効性など、いくつかの小さな欠陥をさらに解決する必要があります。
簡単に言えば、原稿で紹介されている測定システムは、正確なデータ測定、長期モニタリング、データのデジタル化、保存、および視覚化の利点を示しています。また、自律神経操作を適切に適用することで、ICUの労働負担を解消します。腹腔内圧モニタリングシステムは、将来的には神経集中治療室での日常的な手順になる可能性がありますが、IAP と臨床症状との関係についてさらに臨床評価が必要です。
開示事項
中国国立自然科学財団(81971699)。
謝辞
神経集中治療室のすべての同僚の働きに感謝したいと思います。
資料
| Name | Company | Catalog Number | Comments |
| Disposable pressure sensors | Beijing wanshengrenhe keji limited company | 20162070092 | The disposable pressure sensor is used together with the urodynamic monitoring instrument to collect the bladder pressure during and after the treatment of patients with indwelling urethral catheterization. |
| Intra-abdominal pressure and urine volume data management software | Beijing wanshengrenhe keji limited company | NA | The data transmitted by urodynamic monitor are received through wireless network, recorded and stored in real time, and the data are exported for researchers to use for analysis. |
| Urodynamic monitor | Beijing wanshengrenhe keji limited company | 20162070079 | Urine power monitor is mainly used for patients with indwelling catheter urinary control, dynamic monitoring and urine drainage monitoring urine storage period inside bladder pressure, rectal, urine flow rate (reflecting the urine bladder pressure), urine, and according to the monitoring parameter control micturition, realization of resistance to the flow resistance to overflow the urine of personalized bionics urine drainage, assisted the doctor in clinical diagnosis. |
参考文献
- Pereira, B. M. Abdominal compartment syndrome and intra-abdominal hypertension. Current Opinion in Critical Care. 25 (6), 688-696 (2019).
- Sadeghi, M., et al. Abdominal Compartment Syndrome in Critically Ill Patient. Open Access Macedonian Journal of Medical Sciences. 7 (7), 1097-1102 (2019).
- Maluso, P., Olson, J., Sarani, B. Abdominal compartment hypertension and abdominal compartment syndrome. Critical Care cClinics. 32 (2), 213-222 (2016).
- Oda, J., et al. Resuscitation fluid volume and abdominal compartment syndrome in patients with major burns. Burns. 32 (2), 151-154 (2006).
- Regli, A., Pelosi, P., Malbrain, M. Ventilation in patients with intra-abdominal hypertension: What every critical care physician needs to know. Annals of Intensive Care. 9 (1), 52(2019).
- Rosenthal, R. J., et al. Effects of hyperventilation and hypoventilation on PaCO2 and intracranial pressure during acute elevations of intraabdominal pressure with CO2 pneumoperitoneum: Large animal observations. Journal of the American College of Surgeons. 187 (1), 32-38 (1998).
- Wilson, M. H. Monro-Kellie 2.0: The dynamic vascular and venous pathophysiological components of intracranial pressure. Journal of Cerebral Blood Flow and Metabolism: Official Journal of the International Society of Cerebral Blood Flow and Metabolism. 36 (8), 1338-1350 (2016).
- Depauw, P., et al. The significance of intra-abdominal pressure in neurosurgery and neurological diseases: A narrative review and a conceptual proposal. Acta Neurochirurgica(Wien). 161 (5), 855-864 (2019).
- De Laet, I., Citerio, G., Malbrain, M. L. The influence of intra-abdominal hypertension on the central nervous system: Current insights and clinical recommendations, is it all in the head. Acta Clinica Belgica. 62, Suppl 1 89-97 (2007).
- Deeren, D. H., Dits, H., Malbrain, M. L. N. GCorrelation between intra-abdominal and intracranial pressure in nontraumatic brain injury. Intensive Care Medicine. 31 (11), 1577-1581 (2005).
- Cheatham, M. L. Abdominal compartment syndrome: pathophysiology and definitions. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. 17, 10(2009).
- Ben-Haim, M., Mandeli, J., Friedman, R. L., Rosenthal, R. J. Mechanisms of systemic hypertension during acute elevation of intraabdominal pressure. The Journal of Surgical Research. 91 (2), 101-105 (2000).
- Marinis, A., et al. Ischemia as a possible effect of increased intra-abdominal pressure on central nervous system cytokines, lactate and perfusion pressures. Critical Care. 14 (2), 31(2010).
- Scalea, T. M., et al. Increased intra-abdominal, intrathoracic, and intracranial pressure after severe brain injury: Multiple compartment syndrome. Journal of Trauma. 62 (3), 647-656 (2007).
- Schachtrupp, A., et al. Evaluation of two novel methods for the direct and continuous measurement of the intra-abdominal pressure in a porcine model. Intensive Care Medicine. 29 (9), 1605-1608 (2003).
- Malbrain, M. L. Different techniques to measure intra-abdominal pressure (IAP): Time for a critical re-appraisal. Intensive Care Medicine. 30 (3), 357-371 (2004).
- Polistena, A., et al. Local radiotherapy of exposed murine small bowel: apoptosis and inflammation. BioMed Central Surgery. 8, 1(2008).
- van Waes, O. J., et al. A single-lumen central venous catheter for continuous and direct intra-abdominal pressure measurement. European Journal of Trauma and Emergency Surgery : Official Publication of the European Trauma Society. 35 (6), 532-537 (2009).
- Kron, I. L., Harman, P. K., Nolan, S. P. The measurement of intra-abdominal pressure as a criterion for abdominal re-exploration. Annals of Surgery. 199 (1), 28-30 (1984).
- Iberti, T. J., Lieber, C. E., Benjamin, E. Determination of intra-abdominal pressure using a transurethral bladder catheter: Clinical validation of the technique. Anesthesiology. 70 (1), 47-50 (1989).
- Fusco, M. A., Martin, R. S., Chang, M. C. Estimation of intra-abdominal pressure by bladder pressure measurement: Validity and methodology. Journal of Trauma. 50 (2), 297-302 (2001).
- Al-Abassi, A. A., Al Saadi, A. S., Ahmed, F. Is intra-bladder pressure measurement a reliable indicator for raised intra-abdominal pressure? A prospective comparative study. BMC Anesthesiology. 18 (1), 69(2018).
- De Waele, J. J., De Laet, I., Malbrain, M. L. Rational intraabdominal pressure monitoring: how to do it. Acta Clinica Belgica. 62, Suppl 1 16-25 (2007).
- Japiassú, A. M., et al. Measurement of intra-abdominal pressure in the intensive care unit: the opinion of the critical care physicians. Revista Brasileira de Terapia Intensiva. 19 (2), 186-191 (2007).
- Ravishankar, N., Hunter, J. Measurement of intra-abdominal pressure in intensive care units in the United Kingdom: A national postal questionnaire study. British journal of anaesthesia. 94 (6), 763-766 (2005).
- Schachtrupp, A., et al. Evaluation of two novel methods for the direct and continuous measurement of the intra-abdominal pressure in a porcine model. Intensive Care Medicine. 29 (9), 1605-1608 (2003).
- Risin, E., et al. New technique of direct intra-abdominal pressure measurement. Asian Journal of Surgery. 29 (4), 247-250 (2006).
- Risin, E., Kessel, B., Ashkenazi, I., Lieberman, N., Alfici, R. A new technique of direct intra-abdominal pressure measurement: a preliminary study. American Journal of Surgery. 191 (2), 235-237 (2006).
- Wauters, J., et al. A novel method (CiMON) for continuous intra-abdominal pressure monitoring: Pilot test in a pig model. Critical Care Research and Practice. 2012, 181563(2012).
- Staelens, A. S., et al. Intra-abdominal pressure measurements in term pregnancy and postpartum: an observational study. PLoS One. 9 (8), 104782(2014).
- Rosenbluth, E. M., Johnson, P. J., Hitchcock, R. W., Nygaard, I. E. Development and testing of a vaginal pressure sensor to measure intra-abdominal pressure in women. Neurourology and Urodynamics. 29 (4), 532-535 (2010).
- Van Stappen, J., et al. Validation of a novel method for measuring intra-abdominal pressure and gastric residual volume in critically ill patients. Anaesthesiology Intensive Therapy. 46 (4), 245-254 (2014).
転載および許可
このJoVE論文のテキスト又は図を再利用するための許可を申請します
許可を申請さらに記事を探す
This article has been published
Video Coming Soon
Copyright © 2023 MyJoVE Corporation. All rights reserved