Method Article
ביופסיה של הערמונית הטרנספרינאלית בשיטת חור כפול בצורת חרוט עם הנחיית בדיקה דו-מישורית
In This Article
Summary
מחקר זה מציג טכניקת ביופסיה משופרת של הערמונית הטרנספרינאלית באמצעות שיטת חור כפול בצורת חרוט והנחיית בדיקה דו-מישורית. שינויים אלו מפחיתים טראומה, משפרים את התאוששות המטופל ומשפרים את דיוק הביופסיה, מה שהופך את ההליך לגישה אמינה וזעיר פולשנית לאבחון סרטן הערמונית.
Abstract
סרטן הערמונית, הגידול הממאיר השני בשכיחותו בקרב גברים, מצריך לעתים קרובות ביופסיה לאבחון מדויק. מחקר זה מציג שיטת ביופסיה של הערמונית בצורת חרוט טרנספרינאלי בהנחיית מיקרו-אולטרסאונד, המבוצעת בהרדמה מקומית. טכניקה חדשנית זו מציעה גישה זעיר פולשנית השומרת על דיוק אבחון גבוה תוך שיפור נוחות המטופל והפחתת תופעות לוואי. שיטת החור הכפול בצורת חרוט נועדה למזער טראומה ברקמות ולהפחית את זמני ההחלמה. בדיקת האולטרסאונד הדו-מישורית מאפשרת ניווט מדויק בזמן אמת במחט ומשפרת את דיוק מיקוד הנגעים.
הניתוח הרטרוספקטיבי שלנו של 526 מקרים הראה כי השיטה המשופרת הפחיתה משמעותית את זמן ההליך למיקום הנגע מ-30 דקות ל-10 דקות באמצעות הנחיית בדיקה דו-מישורית. יתר על כן, השוואות סטטיסטיות חשפו ירידה ניכרת בציוני הכאב, ויש לציין כי שיעור ההדבקה נותר אפס עד כה. בהשוואה לטכניקות קודמות שדרשו הרדמה כללית או עמוד שדרה, שיטה זו ממזערת את הטראומה ומזרזת את ההחלמה, כאשר רק שני נקבי מחט קטנים נראים על העור לאחר ההליך. הממצאים מדגישים את היעילות והבטיחות של טכניקת ביופסיה ערמונית פשוטה וזעיר פולשנית זו בהנחיית מיקרו-אולטרסאונד, המציעה אלטרנטיבה המשפרת את תוצאות המטופלים מבלי לפגוע בדיוק האבחון.
Introduction
סרטן הערמונית הוא דאגה בריאותית עולמית גדולה, המייצג את הסרטן השני בשכיחותו המאובחן וגורם מוביל למוות הקשור לסרטן בקרב גברים ברחבי העולם1. על פי נתונים אפידמיולוגיים עדכניים, שכיחותה ממשיכה לעלות, בין היתר בשל הזדקנות האוכלוסייה ושיפור יכולות האבחון. גילוי מוקדם ומדויק של סרטן הערמונית הוא קריטי, מכיוון שהוא משפיע באופן משמעותי על החלטות הטיפול והפרוגנוזה ארוכת הטווח2. עבור חולים עם רמות גבוהות של אנטיגן ספציפי לערמונית (PSA) או ממצאים חריגים בבדיקה רקטלית דיגיטלית, ביופסיה היא הליך האבחון הסופי, המשמש כאבן הפינה לאישור היסטופתולוגי וריבוד סיכונים.
באופן מסורתי, נעשה שימוש בשיטת ביופסיה מונחית אולטרסאונד טרנס-רקטלי (TRUS-Bx) לביצוע ביופסיות ערמונית על ידי החדרת מחט ביופסיה דרך רירית פי הטבעת לבלוטת הערמונית. למרות האימוץ הנרחב שלה בעשורים האחרונים, הגישה הטרנס-רקטלית מציגה מספר מגבלות משמעותיות. אחד החששות הדחופים ביותר הוא השיעור הגבוה של סיבוכים זיהומיים, כולל דלקות בדרכי השתן, דלקת הערמונית ואלח דם, עקב חדירה ישירה של דופן פי הטבעת וחשיפה לפלורה צואתית. מחקרים מעריכים כי הסיכון לאלח דם לאחר ביופסיה יכול לנוע בין 2% ל-7%, אפילו עם מתן אנטיביוטיקה מונעת, מה שמהווה נטל משמעותי הן על המטופלים והן על מערכות הבריאות 3,4. יתר על כן, המסלול הטרנס-רקטלי מספק לעתים קרובות גישה מוגבלת לאזור ההיקפי של הערמונית, שם מקורם של כ-70% מסרטן הערמונית, מה שמוביל לתת-דגימה פוטנציאלית ותת-אבחון של נגעים משמעותיים מבחינה קלינית.
בתגובה לאתגרים אלה, גישת הביופסיה הטרנספרינאלית זכתה לתשומת לב הולכת וגוברת כחלופה בטוחה ומדויקת יותר. בניגוד לשיטה הטרנס-רקטלית, המסלול הטרנספרינאלי עוקף את רירית פי הטבעת, ובכך מבטל את הסיכון לזיהום מחיידקי פי הטבעת ומפחית באופן משמעותי את שכיחות הזיהומים לאחר ההליך5. בנוסף ליתרונות הבטיחותיים שלה, הגישה הטרנספרינאלית מספקת גישה מעולה לכל בלוטת הערמונית, כולל האזור הקדמי וההיקפי כאחד, מה שמבטיח אסטרטגיית דגימה מקיפה יותר. השילוב של טכניקות הדמיה מתקדמות, כגון MRI רב-פרמטרי והנחיית היתוך אולטרסאונד, שיפר עוד יותר את התשואה האבחנתית של ביופסיות טרנספרינאליות על ידי מתן אפשרות למיקוד מדויק של נגעים חשודים שזוהו בהדמיה טרום ביופסיה6.
למרות ההתקדמות הללו, טכניקות ביופסיה טרנספרינאליות סטנדרטיות אינן חפות מאתגרים. מטופלים חווים לעתים קרובות אי נוחות עקב זמני הליך ממושכים, והמורכבות של הנחיית מחט בגישה זו יכולה לדרוש מומחיות טכנית רבה יותר. מתוך הכרה במגבלות אלה, בית החולים שלנו פיתח שינוי חדשני בטכניקת הביופסיה הטרנספרינאלית כדי לשפר את היעילות הפרוצדורלית, הדיוק ונוחות המטופל. באופן ספציפי, הצגנו שיטת חור כפול בצורת חרוט, שנועדה למזער טראומה ברקמות ולהפחית את זמני ההחלמה. טכניקה זו נתמכת עוד יותר על ידי שימוש בבדיקת אולטרסאונד דו-מישורית, המאפשרת ניווט מחט מדויק בזמן אמת ומשפרת את דיוק מיקוד הנגעים.
מחקר זה נועד לספק תיאור מפורט של שיטת ביופסיה טרנספרינאלית מעודנת זו ולהעריך את תוצאותיה הקליניות. על ידי ניתוח שיטתי של הבטיחות, דיוק האבחון והיעילות הפרוצדורלית של שיטת החור הכפול בצורת חרוט עם הנחיית בדיקה דו-מישורית, אנו שואפים להדגים את הפוטנציאל שלה להתמודד עם המגבלות של טכניקות ביופסיה קיימות ולבסס סטנדרט חדש של טיפול לאבחון סרטן הערמונית. לממצאי מחקר זה יש השלכות משמעותיות על שיפור תוצאות המטופלים וקידום הפרקטיקה הקלינית בתחום האונקולוגיה האורולוגית.
Protocol
מחקר זה אושר על ידי ועדת האתיקה של המרכז הרפואי האוניברסיטאי ג'יאנגנן (מס' 2023-Y-038). הסכמה מדעת הושגה מכל המטופלים לשימוש בדגימות הביופסיה שלהם במחקר זה. סודיות המטופלים נשמרה בקפדנות לאורך כל המחקר.
1. הכנת בדיקת אולטרסאונד
- חיטוי בדיקת האולטרסאונד הדו-מישורית פי 2 עם 75% אתנול.
- מרחו ג'ל אקוסטי על שני הממשקים של הגשושית. כסו את הגשושית במעטפת מתמר סטרילית, וודאו שכל בועות האוויר מוסרות, והשתמשו בכיסוי מגן סטרילי כדי לשמור על סטריליות הידית והחוטים.
- הגדירו את מכשיר האולטרסאונד למצבים מוגדרים מראש של ביופסיית הערמונית, והתאימו את העומק בהתבסס על נתוני ההדמיה של המטופל, והבטיחו שלפחות 1 ס"מ מעבר לממד הגדול ביותר של הערמונית נראה לעין (איור 1A).
- הגדר את מפרט המתמר. הגדר את התדר המרכזי של המתמר ל-6 מגה-הרץ כדי לאזן את רזולוציית התמונה וחדירת הרקמות. התאם את קצב הפריימים למקסימום של 22 הרץ, מה שמאפשר הדמיה חלקה ובזמן אמת במהלך הליך הביופסיה.
- שמור על האינדקס התרמי (TIS) מתחת ל-1.0 לאורך כל ההליך כדי למזער את הסיכון לחימום רקמות ולהבטיח את בטיחות המטופל.
- הגדר את האינדקס המכני (MI) בין 0.6 ל-1.0, בהתאם לאנטומיה ולמאפייני הרקמה של המטופל, כדי להפחית את ההשפעה המכנית על רקמות רכות.
- בתחילה הגדר את הרווח בין 50% ל-70%, ולאחר מכן כוונן במהלך ההליך כדי לשפר את הניגודיות והנראות של רקמות הערמונית תוך מזעור רעשי רקע.
הערה: ראה איור 1B להגדרה המשמשת במחקר זה.
2. הכנת המטופל והרדמה
הערה: לפני הניתוח, על המפעילים ללבוש מסכות, כובעים וכפפות ולחטא את ידיהם.
- בקש מהמטופל לקחת על עצמו את תנוחת הליתוטומיה, כאשר פי הטבעת בקצה המיטה ושק האשכים מודבק כלפי מעלה כדי לחשוף את הפרינאום. תמכו בראש והניחו וילון על איברי המין לנוחות ופרטיות. התאם את גובה המיטה כדי למקם את פי הטבעת בגובה המרפק של המנתח.
- מרחו 5 מ"ל שמן פרפין סטרילי על פי הטבעת.
הערה: הקפידו על נוחות המטופל והכינו את כל החומרים הדרושים במהלך תקופה זו. - לחטא את עור הנקב ביוד משק האשכים לפי הטבעת.
- יש לתת 10 מ"ל של לידוקאין 2% באמצעות מחט בגודל 0.07 x 3.2 ס"מ בשעה 10 ובשעה 2, במרחק של 2 ס"מ מפי הטבעת, תוך הזרקת כ-1 מ"ל לידוקאין בכל נקודה7.
- הכנס את הגשושית הדו-מישורית לתוך פי הטבעת, ולאחר מכן עבור למחט בגודל 0.7 x 80 מ"מ להרדמה עמוקה יותר בהנחיית אולטרסאונד. הזרקת לידוקאין לרקמות הפרינאום ולקפסולת הערמונית (מכוונת לקודקוד הערמונית) (איור 1C).
הערה: כדי להבטיח יעילות ודיוק, שלב זה צריך להתבצע בהנחיית אולטרסאונד, מכיוון שהאנטומיה של המטופל שונה עם צורת האגן, שרירי העכוז והשמנת יתר.
3. הליך ביופסיה
- התחל בביצוע סריקה ראשונית של הערמונית באמצעות מישורי אולטרסאונד אורכיים ורוחביים כדי לאתר אזורי עניין (ROI), כגון גושים או דפוסי הד חריגים. ראשית, בצע ביופסיה שיטתית, עם ביופסיות במרווחים שווים על פני האזורים שאינם ROI של הערמונית כדי למזער את הסיכון לזריעת גידול יאטרוגני.
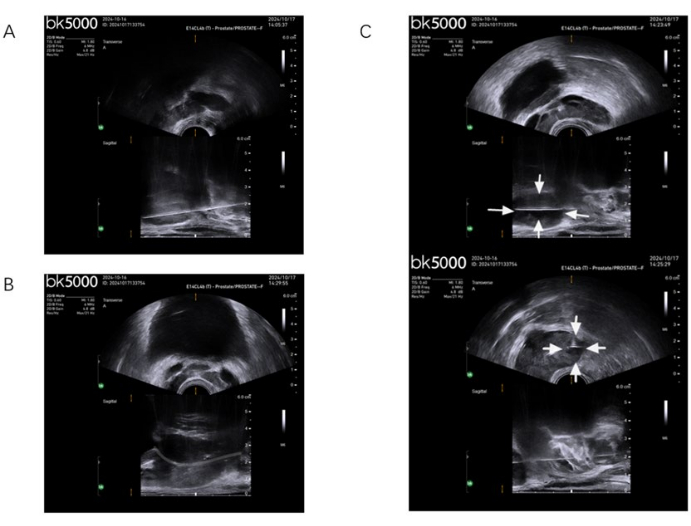
- הכניסו מחט ביופסיה של 18 גרם דרך אזור הפרינאום המורדם בהנחיית אולטרסאונד (איור 1D). בתחילה, בצעו ביופסיה שיטתית, וודאו שהמחט נכנסת לערמונית במישור הרוחבי (הדמיית חתך) (איור 2). שמור על הגשושית במצב קבוע כדי לייצב את ההדמיה ולהנחות את המחט באופן שמבטיח שהיא לא תסטה מהנתיב המיועד מראש. עבור ביופסיות לא ממוקדות, קדם את המחט בזווית מאונכת ביחס לקרן האולטרסאונד, תוך מזעור כל זווית כניסה לרקמת ערמונית רגילה.
- אם המחט אינה נראית בבירור, כוונן את בדיקת האולטרסאונד כדי לכוון אותה מעט מחדש, וסובב את הגשושית במרווחים קטנים כדי להשיג את התצוגה הטובה ביותר של נתיב המחט. אם המחט סוטה, משוך בעדינות את המחט והתאם את זווית הכניסה, וודא שהקצה נשאר באזור המטרה המיועד. השתמש במערכת האולטרסאונד הדו-מישורית כדי לנטר את מסלול המחט ממבט אורכי ורוחבי כאחד, תוך ביצוע התאמות הדרגתיות כדי להבטיח יישור. בצע את ההתאמה בעדינות, תוך שימוש במשוב החזותי כדי לכוונן את נתיב המחט לפי הצורך.
- לאחר שמחט הביופסיה ממוקמת נכון, ירה באקדח הביופסיה כדי לאסוף דגימות רקמה מאזורי ההיקף והמעבר. באזורים של נגעים חשודים, בצע 2-3 מעברי ביופסיה לכל אזור כדי להבטיח דיוק זיהוי מקסימלי (איור 3). שמור על לחץ רקמות תקין באתר הביופסיה כדי להבטיח דימום מינימלי.
הערה: במקרים בהם מעבר בודד יכול לדגום מספר אזורים (כלומר, בערמונית קטנה), ניתן לדלג על הביופסיה השיטתית או למזער אותה. זה כולל מקרים שבהם דגימות ליבה שיטתיות יחפפו עם החזר ROI שכבר נדגם, או כאשר מעבר בודד יכול להשיג דגימה הן מקודקוד הערמונית והן מהבסיס. - לאורך כל ההליך, יש לעקוב באופן רציף אחר מיקום המחט בהנחיית אולטרסאונד, תוך הבטחת כניסה מדויקת לרקמת הערמונית. אם מתרחשת סטייה, משוך והכנס מחדש את המחט, תוך שמירה על יישור קו עם המסלול שנקבע מראש.
4. טיפול לאחר ההליך
- יש למרוח דחיסה על אתרי הביופסיה באמצעות גזה סטרילית עד להפסקת הדימום.
- הדריכו את המטופל לגבי תופעות לוואי אפשריות, כגון המטוריה והמטוספרמיה.
- עקוב אחר חולים לאצירת שתן ושקול צנתור במידת הצורך.
תוצאות
ניתוח רטרוספקטיבי נערך על 526 חולים שעברו ביופסיה של הערמונית הטרנספרינאלית בשיטת החור הכפול המשופרת בצורת חרוט עם הנחיית בדיקה דו-מישורית בין ספטמבר 2023 לאוגוסט 2024. ציוני הכאב נרשמו באמצעות סולם ליקרט 1-10 והוערכו בשלבים שונים של ההליך. התוצאות הראו ירידה משמעותית בציוני הכאב בהשוואה לשיטת הביופסיה הקודמת. מטופלים שעברו את השיטה המשופרת דיווחו על טווח ניקוד כאב של 0-1, המייצג שיפור ניכר לעומת טווח ציוני הכאב של 1-2 שנצפה בחולים שקיבלו את טכניקת הביופסיה הקודמת (טבלה 1). סעיף זה מסכם את מספר המטופלים בכל קטגוריית ציון כאב (מ-0 עד 3+ נקודות) בכל שיטה. בשתי השיטות, ציוני המטופלים מסווגים כדי ללכוד את התפשטות רמות הכאב הנתפסות . תוצאות מבחן Mann-Whitney U הלא פרמטרי מראות הבדל מובהק ביותר בציוני הכאב בין שתי השיטות (p < 0.05).
ערך ה-p הנמוך הצביע על הבדל מובהק סטטיסטית בציוני הכאב בין שתי השיטות, מה שמצביע על כך שהשיטה המעודכנת מציעה שיפור ניכר בניהול הכאב במהלך הליך הביופסיה.
ניתן לייחס הפחתה זו בכאב לדיוק הגבוה של מיקוד הנגע ולאופי הזעיר פולשני של השיטה המעודכנת. יתר על כן, לא נצפו סיבוכים משמעותיים לאחר ההליך באף אחת מהקבוצות. מטופלים שעברו את שיטת הביופסיה המותאמת דיווחו על זמני החלמה מהירים יותר ואי נוחות מינימלית. יש לציין כי לא נצפו מקרים של אלח דם, דלקת הערמונית או זיהומים אחרים בקבוצת המחקר.
לגבי שיעורי הגילוי, השיטה המשופרת הדגימה שיעור גילוי מובהק קלינית של סרטן הערמונית (PCa) של 71.29% (טבלה 2). זה מדגיש את הרגישות המשופרת של טכניקת החור הכפול בצורת חרוט עם הנחיית בדיקה דו-מישורית. השיטה הוכחה כיעילה במיוחד בזיהוי PCa בחולים עם רמות PSA גבוהות או ממצאי הדמיה חשודים. הגישה הטרנספרינאלית הציעה מספר יתרונות על פני השיטה הטרנס-רקטלית המסורתית, כולל סיכון מופחת לזיהום, במיוחד בחולים עם היסטוריה של התערבויות רקטליות או דלקת ערמונית כרונית. בנוסף, הגישה הטרנספרינאלית סיפקה גישה מעולה לערמונית האחורית, שהיא קריטית לדגימה מדויקת, במיוחד בחולים עם רמות PSA גבוהות או חשד לסרטן באזור האחורי.
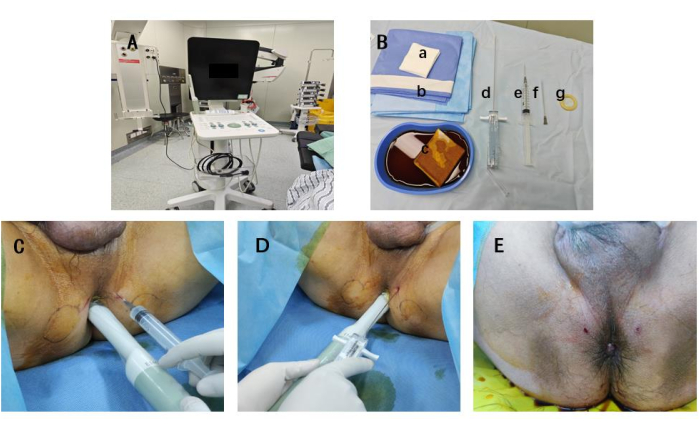
איור 1: מערך מיקרו-אולטרסאונד, מגש ביופסיה, מיקום מחט ומיקום חור כפול. (A) חדר הניתוח עם מכשיר האולטרסאונד שממוקם משמאל למנתח. (ב) טבלת ביופסיה הכוללת (א) רפידות גזה בגודל 4 ס"מ על 4 ס"מ, (ב) יריעה סטרילית, (ג) רפידות גזה ספוגות בטאדין בגודל 4 ס"מ על 4 ס"מ, (ד) מחט ביופסיה 18 גרם, (ה) לידוקאין 2% במזרקים של 10 מ"ל עם מחט בגודל 0.07 x 3.2 ס"מ, (ו) מחט, (ז) סרט שקוף מבודד. (C) מיקום המחט או הגשושית הדו-מישורית: מחט בשעה 10 (לא מוצג) ובשעה 2, 2 ס"מ מפי הטבעת. (D) מיקום מחט הביופסיה או הגשושית הדו-מישורית: מחט ביופסיה בשעה 10 (לא מוצג) ובשעה 2, 2 ס"מ מפי הטבעת. (ה) מיקום של שני חורי מחט לנקב: מצבי השעה 10 והשעה 2. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
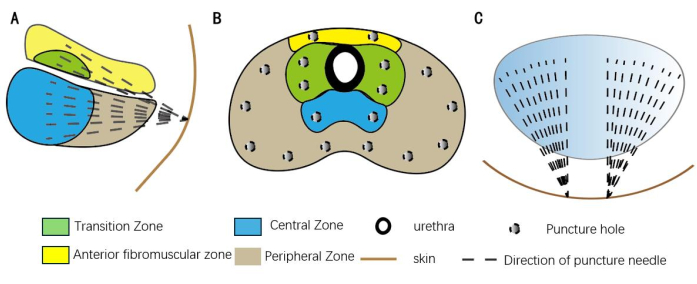
איור 2: תבנית ביופסיה שיטתית עבור הטכניקה המוצעת. (A) זווית הניקוב בצורת חרוט מהמישור הסגיטלי. (B) מיקום חור הסיכה ממישור העטרה. (ג) מסלול הניקוב מהחתך ורק שני חורים בעור. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
איור 3: הדגמה של האנטומיה והביופסיה של הערמונית. (A) ביופסיה שיטתית המציגה את כל הרקמה הממוקמת באזור ההיקפי. (B) הדמיה ברורה של השופכה, הימנעות מנזק לשופכה על ידי מחט הביופסיה. (C) אישור דו-מישורי של מחט הביופסיה הפוגעת בנגע המטרה. אנא לחץ כאן לצפייה בגרסה גדולה יותר של איור זה.
| שיטת | מספר מטופלים | התפלגות ציון כאב | סטטיסטיקת U | ערך P |
| שונה | 526 | 0 נקודות (351) | 49,541.5 | 2.33 x 10-77 |
| שיטת | נקודה 1 (173) | |||
| 2 נקודות (2) | ||||
| 3+ נקודות (0) | ||||
| מסורתי | 501 | 0 נקודות (90) | ||
| שיטת | נקודה 1 (201) | |||
| 2 נקודות (208) | ||||
| 3+ נקודות (2) |
טבלה 1: ניתוח סטטיסטי של ציוני כאב בשתי שיטות. הטבלה מציגה סיכום סטטיסטי המשווה בין שתי שיטות להערכת כאב: השיטה המותאמת והשיטה המסורתית.
| זמן (דקות) | תוצאות זיהוי | סה"כ דגימות (N) | שיעור זיהוי | |||
| (+) | (-) | |||||
| שיטת | שיטה שהשתנתה | 10.13(±0.93)* | 375 | 151 | 526 | 71.3%** |
| שיטה מסורתית | 30.24(±2.98) | 175 | 326 | 501 | 34.9% | |
טבלה 2: השוואה של זמן פרוצדורלי ושיעורי זיהוי בין שיטות מותאמות לשיטות מסורתיות. טבלה זו משווה את זמן ההליך ושיעורי הגילוי בין השיטה המותאמת לשיטה המסורתית של ביופסיית הערמונית. השיטה המתוקנת הדגימה זמן פרוצדורלי קצר משמעותית (10.13 דקות ± 0.93 דקות) בהשוואה לשיטה המסורתית (30.24 דקות ±-2.98 דקות, P < 0.0001). בנוסף, השיטה המעודכנת הראתה שיעור זיהוי גבוה יותר של 71.3%, עם 375 תוצאות חיוביות מתוך 526 דגימות בסך הכל, בעוד שלשיטה המסורתית היה שיעור זיהוי של 34.9% בלבד עם 175 תוצאות חיוביות מתוך 501 דגימות (P < 0.0001). ממצאים אלה מצביעים על כך שהשיטה ששונתה מציעה גם יעילות משופרת וגם שיעור זיהוי גבוה יותר. *משך הזמן נותח סטטיסטית באמצעות מבחן t (P < 0.0001). **שיעורי הזיהוי של שתי השיטות הושוו באמצעות מבחן Chi-square (P < 0.0001).
Discussion
שיטת החור הכפול בצורת חרוט בשילוב עם הנחיית בדיקה דו-מישורית מספקת התקדמות קלינית משמעותית בתהליך הביופסיה הטרנספרינאלית של הערמונית. דיון זה יעמיק ביתרונות הספציפיים ובהשלכות הרחבות יותר של חידושים אלה, תוך ההקשר של תרומתם בפרקטיקות הקליניות הנוכחיות והשוואתם לשיטות מבוססות.
לוקליזציה ויעילות משופרת של נגעים
הכנסת הגשושית הדו-מישורית למיקוד נגעים מייעלת משמעותית את הליך הביופסיה. באופן מסורתי, מיקוד הנגע יכול היה לגזול זמן, ולעתים קרובות נמשך עד 30 דקות בשל הצורך בהתאמות מרובות וכיוון מחדש של התמונה בזמן אמת. עם הגשושית הדו-מישורית, המחקר שלנו הראה הפחתה ניכרת בזמן המטרה, וקיצר אותו ל-10 דקות בלבד. שיפור זה ביעילות הפרוצדורלית הוא מכריע, לא רק מייעל את זרימת העבודה עבור צוותים קליניים אלא גם ממזער את משך הזמן שמטופל חייב להישאר במצב שעלול להיות לא נוח. זמני ביופסיה קצרים יותר נמצאים בקורלציה עם לחץ מופחת של המטופל וסיכון נמוך יותר לעייפות פרוצדורלית, מה שיכול להשפיע הן על היענות המטופל והן על דיוק דגימת הרקמות.
יכולת המישור הכפול של הגשושית מאפשרת הדמיה אורכית ורוחבית בו זמנית, ומאפשרת תצוגה מקיפה יותר של מסלול המחט ביחס לאנטומיה של הערמונית. גישה רב-ממדית זו משפרת את יכולתו של המפעיל לנווט במקרים מורכבים שבהם הנגעים ממוקמים באזורים פחות נגישים, כגון האזור ההיקפי. היכולת להתאים במדויק את נתיב המחט מבלי למקם מחדש את הגשושית מפחיתה את הסיכוי לסטיית מחט ומטרות שהוחמצו, ובכך תורמת לדיוק אבחון גבוה יותר. זה משמעותי במיוחד בהתחשב בכך שדגימה מדויקת היא קריטית לדירוג נכון של המחלה ולתכנון הטיפול לאחר מכן.
הפחתת טראומה של המטופל והתאוששות לאחר ההליך
יתרון מרכזי של שיטת החור הכפול בצורת חרוט טמון באופי הזעיר פולשני שלה. בניגוד לטכניקות מרובות ניקוב מסורתיות, שכוללות החדרות מחטים מרובות על פני אזורים שונים על העור, שיטה זו מגבילה את נקודות הכניסה לשני פנצ'רים קטנים בלבד (איור 1E). זה לא רק מפחית את הטראומה המיידית לרקמת הפרינאום, אלא גם מקל על החלמה מהירה יותר ופחות כואבת. התצפיות שלנו הראו כי מטופלים שנחשפו לשיטה זו דיווחו על פחות כאבים לאחר ההליך וחזרו לפעילות היומיומית שלהם מהר יותר בהשוואה לאלו שעברו ביופסיות מסורתיות.
הטראומה הממוזערת תורמת להפחתת הסיכון לסיבוכים כגון דימום וזיהום, חששות נפוצים בפרוצדורות טרנספרינאליות8. זה עולה בקנה אחד עם ממצאים ממחקרים אחרים, שהדגישו את פרופיל הבטיחות של הגישה הטרנספרינאלית, במיוחד ביכולתה להגביל את סיכוני הזיהום בהשוואה לביופסיות טרנס-רקטליות. בקבוצה שלנו, השכיחות המופחתת של סיבוכים הייתה ברורה, ותמכה באימוץ רחב יותר של שיטה זו כחלופה בטוחה יותר לדגימת הערמונית.
יעילות ובטיחות השוואתית
כאשר בוחנים את שיטת הבדיקה הדו-מישורית לצד טכניקות מבוססות, חשוב להדגיש את ההפחתה המשמעותית הן בשיעורי הזיהום והן באי הנוחות של המטופל. ביופסיות טרנס-רקטליות, למשל, למרות שהן פופולריות מבחינה היסטורית, טומנות בחובן סיכון מובנה של החדרת פלורה רקטלית לערמונית או לזרם הדם, מה שמוביל לזיהומים. מחקרים הראו שגישות טרנספרינאליות מציעות אלטרנטיבה בטוחה יותר עם שיעורים נמוכים יותר של זיהומים לאחר ההליך בשל הסיכון המופחת לזיהום צואה 5,9. הממצאים שלנו מאששים יתרון זה, מכיוון שלא דווח על זיהומים בקבוצת המטופלים שלנו באמצעות אסטרטגיית הבדיקה הדו-מישורית ואסטרטגיית הכניסה בצורת חרוט.
למרות היתרונות הברורים שלה, טכניקת הגשושית הדו-מישורית מגיעה עם עקומת למידה. על המפעילים לרכוש מיומנות בטיפול בבדיקה כדי לשמור על הדמיה עקבית של שני המישורים תוך התאמת זווית המחט בזמן אמת. הכשרה ראשונית עשויה לדרוש מפגשי תרגול ממושכים, אך היתרונות ארוכי הטווח - דיוק משופר, במיוחד עבור נגעים מאתגרים באזור ההיקפי, ותוצאות טובות יותר למטופלים - מצדיקים את ההשקעה באימונים. דיוק המיקוד המשופר חיוני לדגימה מקיפה של הערמונית, שכן נגעים באזור ההיקפי מעורבים לעתים קרובות בסרטן ערמונית משמעותי מבחינה קלינית10,11.
השלכות על הפרקטיקה הקלינית ומחקר עתידי
שילוב שיטות אלה בפרקטיקה הקלינית השגרתית יכול להגדיר מחדש פרוטוקולי ביופסיה, במיוחד במתקנים המתעדפים דיוק אבחון גבוה ובטיחות המטופל. מחקר עתידי צריך לשאוף לחקור את יכולת ההרחבה של שיטה זו במסגרות קליניות שונות, כולל בתי חולים קהילתיים עם משאבים מוגבלים. בנוסף, מחקרים המשווים תוצאות מדווחות על ידי מטופלים ויעילות אבחון ארוכת טווח בין ביופסיות מונחות דו-מישוריות ושיטות מתקדמות אחרות (למשל, ביופסיות ממוקדות MRI) יכולים לבסס עוד יותר את הערך הקליני שלה. יתרה מכך, התקדמות בטכנולוגיית בדיקה ואוטומציה יכולה לעזור להפחית את עקומת הלמידה הקשורה להדמיה דו-מישורית, מה שהופך את הטכניקה לנגישה יותר למתרגלים ללא הכשרה נרחבת. פוטנציאל זה לאימוץ נרחב עולה בקנה אחד עם מטרת העל של שירותי הבריאות לשפר את דיוק האבחון תוך מזעור הסיכון למטופלים.
שיטת הביופסיה הטרנספרינאלית מונחית בדיקה דו-מישורית, בשילוב עם גישת החור הכפול בצורת חרוט, מציעה שיפורים משמעותיים בלוקליזציה של הנגע, ביעילות הפרוצדורלית ובבטיחות המטופל. יתרונות אלה מדגישים את עליונותה של השיטה על פני שיטות קונבנציונליות על ידי הפחתת הזמן הנדרש למיקוד מדויק וטראומה של המטופל. בעוד שעקומת למידה קיימת, השיפורים המתמשכים בתוצאות האבחון מאמתים את שילוב השיטה בפרוטוקולים קליניים, מקדמים חוויות מטופלים טובות יותר ועשויים לעצב מחדש את נוף הליכי הביופסיה של הערמונית.
Disclosures
למחברים אין ניגודי אינטרסים להצהיר עליהם.
Acknowledgements
ללא
Materials
| Name | Company | Catalog Number | Comments |
| Biplane ultrasonic probe | Brüel & Kjær | E14CL4b | |
| ethanol | Anhui ante Food Co., Ltd | GB/T26373 | |
| Hypodermic needle | Shandong Weigao group medical polymer products Co., Ltd | ||
| Iodophor disinfectant | Hunan Kefu Medical Equipment Co., Ltd | ||
| Isolation transparent film | oumka | ||
| Lidocaine Hydrochloride InjECTion | Hebei Tiancheng Pharmaceutical Co., Ltd | H13022313 | |
| Magnetic resonance ultrasound image fusion targeted puncture system | Brüel & Kjær | BK2300 | |
| Medical sterile protective sleeve | Jiangxi 3L Medical Products Group Co., Ltd | WJ120x14R | |
| Medical ultrasonic couplant | Beijing China Resources Kangtai high tech Development Institute | ||
| Statistical Product and Service Solutions 29.0.2.0 | IBM | ||
| Tissue biopsy needle | Mairuitong medical devices (Beijing) Co., Ltd | 12868360 |
References
- Rawla, P. Epidemiology of prostate cancer. World J Oncol. 10 (2), 63-89 (2019).
- Mottet, N., et al. EAU-EANM-ESTRO-ESUR-SIOG guidelines on prostate cancer-2020 update. Part 1: Screening, diagnosis, and local treatment with curative intent. Eur Urol. 79 (2), 243-262 (2021).
- Loeb, S., et al. Systematic review of complications of prostate biopsy. Eur Urol. 64 (6), 876-892 (2013).
- Borghesi, M., et al. Complications after systematic, random, and image-guided prostate biopsy. Eur Urol. 71 (3), 353-365 (2017).
- Grummet, J. P., et al. Sepsis and 'superbugs': Should we favour the transperineal over the transrectal approach for prostate biopsy. BJU Int. 114 (3), 384-388 (2014).
- Pepe, P., Garufi, A., Priolo, G., Pennisi, M. Transperineal versus transrectal mri/trus fusion targeted biopsy: Detection rate of clinically significant prostate cancer. Clin Genitourin Cancer. 15 (1), e33-e36 (2017).
- Siddiqui, E. J., Ali, S., Koneru, S. The rectal administration of lignocaine gel and periprostatic lignocaine infiltration during transrectal ultrasound-guided prostate biopsy provides effective analgesia. Ann R Coll Surg Engl. 88 (2), 218-221 (2006).
- Loeb, S., Carter, H. B., Berndt, S. I., Ricker, W., Schaeffer, E. M. Complications after prostate biopsy: Data from seer-medicare. J Urol. 186 (5), 1830-1834 (2011).
- Sigle, A., et al. Safety and side effects of transperineal prostate biopsy without antibiotic prophylaxis. Urol Oncol. 39 (11), 782.e781-782.e785 (2021).
- Meyer, A. R., et al. Transperineal prostate biopsy improves the detection of clinically significant prostate cancer among men on active surveillance. J Urol. 205 (4), 1069-1074 (2021).
- Pilatz, A., et al. European Association of Urology position paper on the prevention of infectious complications following prostate biopsy. Eur Urol. 79 (1), 11-15 (2021).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved