A subscription to JoVE is required to view this content. Sign in or start your free trial.
Method Article
רכישה וניתוח חצי אוטומטי של אלקטרומיוגרפיה של פני שריר הנשימה
In This Article
Summary
כאן, אנו מתארים פרוטוקול לרישום וניתוח אותות אלקטרומיוגרפיה נשימתית (EMG). הוא כולל את ההפניות האנטומיות להצבת אלקטרודות EMG על מספר שרירי נשימה, הסרת רעש אלקטרוקרדיוגרפי מאותות EMG ורכישת שורש הריבוע הממוצע (RMS) ותזמון תחילת הפעילות.
Abstract
הערכת דחף נשימתי מציבה אתגרים בשל הפולשניות וחוסר המעשיות של השיטות הנוכחיות כמו הדמיית תהודה מגנטית תפקודית (fMRI). אלקטרומיוגרפיה (EMG) מציעה מדד חלופי של הנעת הנשימה לשרירים, ומאפשרת לקבוע הן את הגודל והן את התזמון של הפעלת השרירים. העוצמה משקפת את רמת הפעלת השרירים, בעוד שהתזמון מציין את ההתחלה והקיזוז של פעילות השרירים ביחס לאירועים ספציפיים, כגון זרימת שאיפה והפעלת שרירים אחרים. מדדים אלו הם קריטיים להבנת קואורדינציה ושליטה נשימתית, במיוחד בעומסים משתנים או בנוכחות פתופיזיולוגיה נשימתית. מחקר זה מתאר פרוטוקול לרכישה וניתוח אותות EMG של שרירי הנשימה במבוגרים בריאים וחולים עם מצבים בריאותיים בדרכי הנשימה. הושג אישור אתי למחקרים, שכללו הכנת משתתפים, מיקום אלקטרודות, רכישת אותות, עיבוד מקדים ועיבוד לאחר מכן. השלבים העיקריים כוללים ניקוי העור, איתור שרירים באמצעות מישוש ואולטרסאונד, ומריחת אלקטרודות כדי למזער זיהום אלקטרוקרדיוגרפיה (ECG). הנתונים נרכשים בקצב דגימה ורווח גבוהים, עם הקלטות א.ק.ג וזרימת נשימה מסונכרנות. עיבוד מקדים כולל סינון והפיכת אות ה-EMG, בעוד שעיבוד לאחר כרוך בחישוב הבדלי התחלה והיסט ביחס לזרימת השאיפה. נתונים מייצגים ממשתתף זכר בריא המבצע העמסת סף השראה מצטברת (ITL) ממחישים את יישום הפרוטוקול. התוצאות הראו הפעלה מוקדמת יותר ומשך ממושך של שרירים חוץ-סרעפתיים תחת עומסים גבוהים יותר, בקורלציה עם עלייה בעוצמת EMG. פרוטוקול זה מאפשר הערכה מפורטת של הפעלת שרירי הנשימה, ומספק תובנות לגבי אסטרטגיות שליטה מוטוריות תקינות ופתופיזיולוגיות כאחד.
Introduction
דחף נשימתי (כלומר, תפוקת מרכזי הנשימה לשרירי הנשימה) מאתגר להערכה בשל האופי הפולשני, לעתים קרובות לא מעשי של שיטות הערכה כגון הדמיית תהודה מגנטית תפקודית (fMRI). יתר על כן, הגודל הקטן של מרכזי הנשימה הממוקמים בגזע המוח קשה לאיתור ורגיש לשינויים על ידי רעש פיזיולוגי 1,2. מדידות של דחף נשימתי חשובות בגלל הקשר שלהן לתוצאות קליניות חשובות כמו קוצר נשימה, אינדיקציה למצוקה נשימתית. אלקטרומיוגרפיה (EMG) היא תחליף של דחף נשימתי לשרירי הנשימה3. EMG של שרירי הנשימה מאפשר קביעת פעילות השרירים ועוצמתה באמצעות שורש ממוצע הריבוע (RMS) של אות ה-EMG. בנוסף, ניתן להעריך את תזמון הפעלת השרירים על ידי זיהוי ההתחלה וההיסט של פעילותם (EMG, התחלה ו-EMG, קיזוז, בהתאמה)1,2,3,4,5,6,7,8,9,10,11.
גודל אות ה-EMG מתייחס לפוטנציאל החשמלי שנוצר על ידי תאי השריר כאשר הם מתכווצים, מה שמצביע על רמת הפעלת השריר שלהם12. גודל אות ה- EMG יכול להשתנות בהתאם לגורמים כמו עוצמת התכווצות השרירים, מספר היחידות המוטוריות המגוייסות, מיקום האלקטרודות, תנועת רקמות השריר והתת עוריות והמאפיינים הספציפיים של השריר הנמדד12.
התזמון של אות ה-EMG מתייחס לזמן שבו הפעילות החשמלית מתרחשת ביחס לאירוע או פעולה ספציפיים (למשל, ביחס לזרימת השאיפה לנשימה)13. תזמון ההתחלה מציין מתי מתחילה הפעלת השרירים, בעוד שתזמון הקיזוז מציין מתי פעילות השרירים פוחתת, מפסיקה או נמצאת בשלב ההרפיה13. תזמון בין הפעלת מספר שרירי נשימה יקל על הבנת מנגנוני הקואורדינציה והבקרה במהלך הנשימה. הערכת העקביות או השונות של דפוסי תזמון לאורך זמן או אצל אנשים יכולה לסייע בזיהוי אסטרטגיות שליטה מוטוריות פיזיולוגיות ופתופיזיולוגיות הקשורות לכשל נשימתי חריף או כרוני.
הן הגודל והן התזמון של EMG שריר הנשימה נקשרו לתוצאות קליניות חשובות 12,13,14. הסרעפת מייצרת את רוב האוורור במנוחה15. כאשר הביקוש הנשימתי עולה, כגון במהלך פעילות גופנית או עומס שאיפה מוגבר הקשור למחלות ריאה (למשל, מחלת ריאות חסימתית כרונית, מחלת ריאות אינטרסטיציאלית או תסמונת מצוקה נשימתית חריפה), שרירי הנשימה החוץ-סרעפתיים מגבירים את האוורור, מה שיכול להגדיל או לקזז את דרישות התכווצות הסרעפת15. לפיכך, בנוסף לגודל ההולך וגדל של EMG הסרעפת, גם גודל ה- EMG של השריר החוץ-סרעפתי יגדל.
הפעלת שרירי נשימה חוץ-סרעפתיים יכולה להגן על הסרעפת מפני התפתחות עייפות16. עם זאת, הפעלה מוקדמת (הופעה) והפעלה ממושכת נקשרו לכשל נשימתי חריף וכרוני 14,17,18. המטרה כאן היא לתאר פרוטוקול לרכישה וניתוח של אותות EMG בשרירי הנשימה הן במבוגרים בריאים והן בחולים עם פתופיזיולוגיה נשימתית חשודה או מאושרת. פרוטוקול זה כולל שלבים שאומתו בעבר מאיסוף נתונים כדי לכמת את התזמון והגודל של פעילות EMG13,19.
Protocol
מחקרים המשתמשים בטכניקה זו קיבלו אישור אתי מאוניברסיטת טורונטו ובית החולים סנט מייקל הממוקם בטורונטו, קנדה, ובית החולים האוניברסיטאי גסטהאוסברג, לוון, בלגיה. פרוטוקול ספציפי אחד מתואר כאן. דיון כללי על מספר גישות EMG חלופיות על פני השטח (sEMG) הוצע לשרירי הנשימה ודווח במקום אחר12.
1. הכנה ומיקום של אלקטרודות sEMG למשתתפים
- כדי להבטיח הדמיה נאותה, בקש מגברים לא ללבוש חולצה ומנשים ללבוש חזיית ספורט או סינגל. השתמש בחלוק בית חולים עם פתח קדמי כדי לספק גישה נאותה ולשמור על צניעות.
- אם למשתתף יש שיער ארוך, יש לקשור אותו לאחור ולהצמיד אותו למקומו כדי שניתן יהיה להעריך את הקשקשת והסטרנוקלידומסטואיד.
- מקם את המשתתף בישיבה או חצי שכיבה.
- אם נמצא עודף שיער בחזה או בצוואר, גלח את האזור למיקום האלקטרודות עבור sEMG.
- כדי להפחית את עכבת העור, יש לנקות את העור משומן ועור מת.
- עשה זאת על ידי שפשוף במגבון אלכוהול ומתן אפשרות לאלכוהול להתאדות (כלומר, להתייבש באוויר) לפני מריחת האלקטרודה.
- אם העור בהיר יותר, הוא עשוי להיראות מעט אדום, אך חשוב מכך, ודא שלא נראה לכלוך, שמן או עור יבש ברור היכן ימוקמו האלקטרודות. עם זאת, הימנעו משפשוף מוגזם כדי למנוע נזק לעור. יש להימנע ממריחת אלקטרודות על אזורים של עור סדוק או נגעי עור אחרים.
- אתר שרירים מעניינים על ידי סימון ציון, מישוש ו / או אולטרסאונד.
הערה: אולטרסאונד עשוי להיות שימושי בסימון הסרעפת החולית20. איור 1 מציג דוגמאות למיקומים שבהם ניתן למקם אלקטרודות עבור sEMG של שרירי הנשימה. - הנח אלקטרודות sEMG בצד ימין של בית החזה, רחוק יותר מהלב, כדי להקטין את משרעת אות האק"ג ולמזער את זיהומו.
- החל אלקטרודות EMG מזווגות עם מרחק בין אלקטרודות של 2 ס"מ במרכז בטן השריר לאורך היישור האורכי של סיבי השריר.
- עבור הסרעפת העליונה/בין-צלעית, סמן את קו בית השחי הקדמי ואת הקו האמצעי ומקם את האלקטרודות הזוגיות אנכית בין שני הקווים הללו ברמה של החלל הבין-צלעי השביעי או השמיני.
- עבור הסקאלן, סמן את המשולש האחורי של הצוואר והנח את האלקטרודות הזוגיות לאורך ציר האורך של השריר ברמת התהליך הקריקואידי.
- עבור הבין-צלעיים הפרסטרנליים, סמן את החלל הבין-צלעי השני 1-2 ס"מ לרוחב הצד הימני של עצם החזה והניח את האלקטרודות הזוגיות לאורך ציר האורך של השריר.
- עבור הסטרנוקלידומסטואיד, ציין את החריץ העל-סטרנלי ואת תהליך המסטואיד. הדגישו את בטן שריר הסטרנוקלידומסטואיד הימנית על ידי הנחת יד המפעיל בצד שמאל של סנטרו של המשתתף ובקשו מהמשתתף לבצע בעדינות סיבוב איזומטרי שמאלה כנגד היד. הנח את האלקטרודות הזוגיות בנקודת האמצע של בטן השריר לאורך ציר האורך שלה.
- מערכות EMG מסוימות עשויות לדרוש חיישן הארקה. במידת הצורך, הנח את חיישן הקרקע על מבנה גרמי קרוב לשרירי הנשימה (למשל, עצם הבריח, תהליך קוצני צוואר הרחם C7).
- חבר את תפסי חיישן EMG לאלקטרודות EMG. ודא שחוטים מחיישני EMG משני שרירים שונים (גם אם הם אלחוטיים) אינם חופפים ומזהמים או מספקים דיבור צולב בין שני השרירים.
הערה: חוטים מאותו חיישן יכולים לחפוף, אך חוטים משני חיישנים שונים לא אמורים לחפוף. - החל קיבוע נוסף של אלקטרודות וחיישני EMG באמצעות סרטים דו צדדיים המאבטחים את הצד התחתון של החיישן לעור.
- מרחו סרט היפואלרגני ברמה רפואית על החלק העליון של החיישנים כדי להדק עוד יותר כל חיישן לעור. הימנע מהפעלת לחץ מוגזם, וכאמור לעיל, ודא שהחוטים מחיישנים שונים אינם חופפים.
2. רכישת אותות
- בחר את התבנית המוגדרת מראש בתוכנת רכישת הנתונים ולחץ על Open. לתבנית יהיו הפרמטרים המוגדרים מראש הבאים: מסנן מעבר גבוה (0.5-20 הרץ) באות EMG כדי להפחית ארטיפקטים בתדר נמוך כדי להקל על הדמיה בזמן אמת.
- הגדר את קצב הדגימה של אות EMG של לפחות 1 קילו-הרץ.
- הגדר את הרווח של אות ה-EMG ל-1000.
- הגדר את התבנית לרכישת הקלטה מסונכרנת של א.ק.ג וזרימת נשימה.
- להשיג נתוני sEMG ו-ECG בהתאם לפרוטוקול, למשל, במהלך ניסוי נשימה ספונטני בחולה מונשם מכני.
- לאחר השלמת הפרוטוקול, הפסק את ההקלטה ושמור את קובץ הנתונים.
הערה: איור 2 מציג צילומי מסך של התוכנה המציגים סינון מיושם.
3. עיבוד מקדים לאחר רכישת נתונים
- פתח את התוכנה ואשר את הפרמטרים שישמשו לניתוח אות ה-EMG (מסנן מעבר גבוה דו-כיווני של 5 הרץ, המסנן האדפטיבי של הריבוע הנמוך ביותר (LMS) להסרת זיהום א.ק.ג, טרנספורמציה ריבועית ממוצעת שורש עם חלון נע למשך 0.02 שניות) ולחץ על המשך.
- בחר את הקובץ לניתוח ולחץ על אישור.
- הגדר את מרווח הזמן שיש לנתח (אם יש לנתח את משך הזמן הכולל של הקובץ, הוא יהיה מ-0 שניות לזמן מקסימלי), לחץ על בחר את הטווח והמשך ולאחר מכן לחץ על משנה.
- לחץ על כפתור ניתוח כדי להחיל את הפרמטרים שנבחרו מראש (ראה שלב 3.1). דמיין את אות ה-EMG המנותח. לחץ על כפתור Rescaled on 1 כדי להציג את אות ה-EMG מנורמל לפי הערך המרבי שלו במהלך התקופה המוקלטת.
- לחץ על הלחצן המשך כדי לחשב על כבוי . בהתבסס על הפונקציה הנגזרת של אות ה-EMG, הוא יזהה את תזמון ההתחלה של פעילות ה-EMG. לחץ על כפתור ההפעלה והכיבוי .
- בחר את אות ה-EMG מהשריר שצריך לדמיין. ניתן להחליף את ההדמיה בין השרירים כדי לאפשר בדיקה ויזואלית של כל אותות ה-EMG המוקלטים. לחץ על הלחצן הפסק להסתכל ועבור לחיסכון . לחץ על Saving.
- בחר את הנתונים לשמירה. אפשר להפחית את האותות לפני השמירה (למשל, מ-1000 הרץ ל-100 הרץ). לחץ על שמור נתונים מעובדים, בחר את תיקיית המחשב שבה יש לשמור את הקובץ ותן לו שם. לחץ שוב על שמור כדי לאשר.
4. עיבוד לאחר
- פתח את הקובץ השמור באמצעות תוכנה המספקת יכולת חישוב חישובים (למשל, Excel, R, Phyton, Matlab). קבע כל נשימה לפי זמן ההפעלה והכיבוי של אות הזרימה וחשב את שיא ה-RMS של EMG ואת ממוצע ה-RMS של EMG עבור כל נשימה.
- עבור הופעת EMG, חשב את ההבדל המוחלט (באלפיות השנייה) בין הופעת EMG לתחילת זרימת השאיפה (INSP, התחלה):
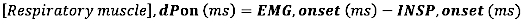
- עבור היסט EMG, חשב את ההפרש המוחלט (באלפיות השנייה) בין היסט EMG לסוף זרימת ההשאיפה (INSP, היסט)
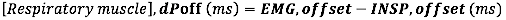
- עבור הופעת EMG ביחס למשך זמן השאיפה, חשב את ההבדל היחסי (למשך Ti) בין הופעת EMG ל-INSP, התחלה:

- עבור היסט EMG ביחס למשך זמן השאיפה, חשב את ההפרש היחסי (למשך Ti) בין היסט EMG ל-INSP, היסט:
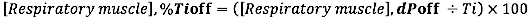
כאשר dP הוא הפרש הזמן בין EMG, התחלה והתחלת זרימה שאיפה (INSP, התחלה) או בין EMG, קיזוז והיסט זרימה שאיפה (INSP, קיזוז).)
תוצאות
הנתונים מסופקים עבור משתתף גבר (בן 22; משקל: 100 ק"ג; גובה: 185 ס"מ; BMI: 29 ק"ג/מ"ר) עם ספירומטריה תקינה וכוח שרירים שאיפה (FEV1: 4.89 ליטר לשנייה [97% מהחזוי]; לחץ שאיפה מקסימלי: 151 סמ"ש2O [136% מהחזוי]). הוא ביצע טעינת סף השראה מצטברת (ITL) עד לכישלון המשימה באמצעות פרוטוקול שתוא...
Discussion
הסרת חפצי פעילות לב מאותות ה-EMG היא מורכבת בשל ספקטרום רוחב הפס החופף שלהם. רוב ספקטרום התדרים של EMG הוא בין 20 ל-250 הרץ, בעוד שספקטרום התדרים של ה-ECG הוא בין 0 הרץ ל-100 הרץ. עבור ניתוחים מסוימים (כלומר, תזמון), חיוני להפיק את אות ה-EMG ללא זיהום א.ק.ג כדי להשיג דיוק ויכולת פרשנות של ?...
Disclosures
המחברים מצהירים שאין להם ניגוד אינטרסים לחשוף.
Acknowledgements
AR נתמך על ידי מלגת המכונים הקנדיים לחקר הבריאות (CIHR) (#187900) ו-UM מומן על ידי Mitacs (IT178-9 -FR101644).
Materials
| Name | Company | Catalog Number | Comments |
| Adjustable table | Amazon | VIVO Electric Height Adjustable 102 cm x 61 cm Stand Up Desk | Enables fine adjustment for trunk and mouthpiece position |
| Air filters | Cardinal | https://cardinalfilters.com/ | |
| Analog output cable | A-Tech Instruments Ltd. | 25 pin D-sub Female to 16xBNC male; 16xRG-174 -16 x 3ft cable | To connect EMG (Noroxan) to data acquisition system (PowerLab) |
| Bioamp for ECG | ADInstruments | ML138 | |
| Desktop or Laptop | N/A | N/A | Capacity for data acquisition system including EMG |
| Double sticks for EMG probes | Noraxon | https://shop.noraxon.com/products/dual-emg-electrodes | |
| Electromyography | Noraxon | Noraxon Ultium Myomuscle with 8 smart leads. https://www.noraxon.com/our-products/ultium-emg/ | |
| EMG electrodes | Duotrode | N/A | |
| Gas analyzer | ADInstruments | ML206 | |
| Gloves | Medline | https://www.medline.com/jump/category/x/cat1790003 | |
| Metricide or protocol to disinfect valves & mouthpieces | Medline | https://www.medline.com/product/MetriCide-28-Disinfectant/Disinfectants/Z05-PF27961?question=metricide | |
| Oximeter pod | ADInstruments | ML320/F | https://www.adinstruments.com/products/oximeter-pods |
| Pneumotach | ADInstruments | MLT3813H-V | https://www.adinstruments.com/products/heated-pneumotach-800-l-heater-controller |
| Powerlab and Labchart Data Acquisition System | ADInstruments, Inc. | https://m-cdn.adinstruments.com/brochures/Research_PowerLab _Brochure_V2-1.pdf | Acquires mouth pressure, ECG, end-tidal CO2, flow (to derive respiratory rate, tidal volume, minute ventilation) and EMG. |
| Pressure transducer with single or dual channel demodulator | Validyne.com | Www.Validyne.Com/Product/Dp45_Low_Pressure_ Variable_Reluctance_Sensor/ | Range depends on population being tested i.e. patients or healthy (Www.Validyne.Com/Product/Cd280_Multi_Channel_Carrier_ Demodulator/; www.Validyne.Com/Product/Cd15_General_Purpose_Basic _Carrier_Demodulator/) |
| Silicone mouthpieces | Hans Rudolph | https://www.rudolphkc.com/ | Small bite size |
| Table model chin rest | Sacor Inc. | Model 600700 | https://sacor.ca/products/head-chin-rest-table-model-with-white-chin-rest-cup |
| Two-way t-piece nonrebreathing valve with sampling port | Hans Rudolph | 1410 Small | |
| Ultrasound | GE Healthcare | Vivid i BT12 Cardiac system with Respiration and 12L-RS Linear Array Transducer | Requires resolution to landmark respiratory muscles including appositional region of diaphragm |
References
- Vaporidi, K., et al. Respiratory drive in critically ill patients. Pathophysiology and clinical implications. Am J Respir Crit Care Med. 201 (1), 20-32 (2020).
- Ciumas, C., Rheims, S., Ryvlin, P. fMRI studies evaluating central respiratory control in humans. Front Neural Circuits. 16, 982963 (2022).
- Domnik, N. J., Walsted, E. S., Langer, D. Clinical utility of measuring inspiratory neural drive during cardiopulmonary exercise testing (CPET). Front Med (Lausanne). 7, 483 (2020).
- Hudson, A. L., et al. Activation of human inspiratory muscles in an upside-down posture. Respir Physiol Neurobiol. 226, 152-159 (2016).
- Hodges, P. W., Gandevia, S. C. Pitfalls of intramuscular electromyographic recordings from the human costal diaphragm. Clin Neurophysiol. 111 (8), 1420-1424 (2000).
- Nguyen, D. a. T., et al. Differential activation of the human costal and crural diaphragm during voluntary and involuntary breaths. J Appl Physiol (1985). 128 (5), 1262-1270 (2020).
- Hudson, A. L., Gandevia, S. C., Butler, J. E. Common rostrocaudal gradient of output from human intercostal motoneurones during voluntary and automatic breathing. Respir Physiol Neurobiol. 175 (1), 20-28 (2011).
- Epiu, I., et al. Inspiratory muscle responses to sudden airway occlusion in chronic obstructive pulmonary disease. J Appl Physiol (1985). 131 (1), 36-44 (2021).
- Sinderby, C., et al. An automated and standardized neural index to quantify patient-ventilator interaction. Crit Care. 17 (5), R239 (2013).
- Estrada, L., Sarlabous, L., Lozano-Garcia, M., Jane, R., Torres, A. Neural offset time evaluation in surface respiratory signals during controlled respiration. 2019, 2344-2347 (2019).
- Luo, Y. M., Moxham, J. Measurement of neural respiratory drive in patients with COPD. Respir Physiol Neurobiol. 146 (2-3), 165-174 (2005).
- Jonkman, A. H., et al. Analysis and applications of respiratory surface EMG: Report of a round table meeting. Crit Care. 28 (1), 2 (2024).
- Rodrigues, A., et al. Semi-automated detection of the timing of respiratory muscle activity: Validation and first application. Front Physiol. 12, 794598 (2021).
- Parthasarathy, S., Jubran, A., Tobin, M. J. Cycling of inspiratory and expiratory muscle groups with the ventilator in airflow limitation. Am J Respir Crit Care Med. 158 (5 Pt 1), 1471-1478 (1998).
- De Troyer, A., Boriek, A. M. Mechanics of the respiratory muscles. Compr Physiol. 1 (3), 1273-1300 (2011).
- Laghi, F., et al. Diaphragmatic neuromechanical coupling and mechanisms of hypercapnia during inspiratory loading. Respir Physiol Neurobiol. 198, 32-41 (2014).
- Parthasarathy, S., Jubran, A., Laghi, F., Tobin, M. J. Sternomastoid, rib cage, and expiratory muscle activity during weaning failure. J Appl Physiol (1985). 103 (1), 140-147 (2007).
- Parthasarathy, S., Jubran, A., Tobin, M. J. Assessment of neural inspiratory time in ventilator-supported patients. Am J Respir Crit Care Med. 162 (2 Pt 1), 546-552 (2000).
- Dacha, S. R. A., Louvaris, Z., Janssens, L., Janssens, W., Gosselink, R., Langer, D. Effects of inspiratory muscle training (IMT) on dyspnea, respiratory muscle function and respiratory muscle activation in patients with COPD during endurance cycling. Eur Respir J. 54 (Suppl 63), PA2199 (2019).
- Bellissimo, C. A., Morris, I. S., Wong, J., Goligher, E. C. Measuring diaphragm thickness and function using point-of-care ultrasound. J Vis Exp. 201, e65431 (2023).
- Basoudan, N., et al. Scalene and sternocleidomastoid activation during normoxic and hypoxic incremental inspiratory loading. Physiol Rep. 8 (14), e14522 (2020).
- Basoudan, N., Shadgan, B., Guenette, J. A., Road, J., Reid, W. D. Effect of acute hypoxia on inspiratory muscle oxygenation during incremental inspiratory loading in healthy adults. Eur J Appl Physiol. 116 (4), 841-850 (2016).
- Melo, L. T., et al. Prefrontal cortex activation during incremental inspiratory loading in healthy participants. Respir Physiol Neurobiol. 296, 103827 (2022).
- Dacha, S., et al. Comparison between manual and (semi-)automated analyses of esophageal diaphragm electromyography during endurance cycling in patients with COPD. Front Physiol. 10, 885 (2019).
- Hermens, H. J., Freriks, B., Disselhorst-Klug, C., Rau, G. Development of recommendations for SEMG sensors and sensor placement procedures. J Electromyogr Kinesiol. 10 (5), 361-374 (2000).
- Petersen, E., Sauer, J., Graßhoff, J., Rostalski, P. Removing cardiac artifacts from single-channel respiratory electromyograms. IEEE Access. 8, 30905-30917 (2020).
- Hutten, G. J., van Thuijl, H. F., van Bellegem, A. C., van Eykern, L. A., van Aalderen, W. M. A literature review of the methodology of EMG recordings of the diaphragm. J Electromyogr Kinesiol. 20 (2), 185-190 (2010).
- van Leuteren, R. W., Hutten, G. J., de Waal, C. G., Dixon, P., van Kaam, A. H., de Jongh, F. H. Processing transcutaneous electromyography measurements of respiratory muscles, a review of analysis techniques. J Electromyogr Kinesiol. 48, 176-186 (2019).
- Jonkman, A. H., Juffermans, R., Doorduin, J., Heunks, L. M. A., Harlaar, J. Estimated ECG subtraction method for removing ECG artifacts in esophageal recordings of diaphragm EMG. Biomed Signal Process Control. 69, 102861 (2021).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved