Method Article
腹腔镜辅助 Seldinger 技术用于腹膜透析导管插入
摘要
在这里,我们提出了一种用于腹膜透析 (PD) 导管插入的腹腔镜辅助 Seldinger 技术 (LAST) 的方案,强调了 Seldinger 方法的最小侵入性与腹腔镜增强可视化的结合。
摘要
肾衰竭的管理已经取得了长足的进步,腹膜透析 (PD) 被确立为一种可靠的治疗选择,它使用腹膜去除多余的液体和毒素。PD 在治疗的初始阶段显示出特别的好处,与血液透析相比,可能会带来更好的结果。然而,成功的 PD 在很大程度上取决于 PD 导管的正确放置。本研究提出了一种对腹膜透析导管插入进行腹腔镜辅助 Seldinger 技术 (LAST) 的方案,突出了 Seldinger 方法的最小侵入性与腹腔镜增强可视化的结合。LAST 允许精确放置导管,使其特别适用于既往接受过腹部手术或需要紧急启动 PD 的患者。该技术使患者能够在导管插入后 1 天内开始 PD。术后方案包括逐渐增加透析液量,使患者能够在第 5 天达到完整的 PD 剂量,同时保持受控的腹膜压并将透析液泄漏的风险降至最低。通过将腹腔镜可视化与微创 Seldinger 技术相结合,LAST 有可能提供优于传统方法的替代方案
引言
在过去的几十年里,肾衰竭的管理发生了重大变化,腹膜透析 (PD) 成为一种成熟的治疗方式。PD 利用腹膜作为天然过滤器来去除肾功能衰竭患者的多余液体、纠正电解质失衡并消除毒素。PD 具有多种优势,包括保留残余肾功能、保护血管通路和改善早期死亡结局1。此外,PD 在治疗方案方面提供了更大的灵活性,并且心血管合并症患者2 的耐受性更好,使其成为许多人的首选。因此,全球 PD 患病率持续上升3;然而,PD 的成功在很大程度上取决于 PD 导管的正确放置,这对于确保有效透析和减少并发症至关重要。传统的 PD 导管插入方法,包括经皮、开放手术和腹腔镜技术,已被广泛使用,但每种方法都有其自身的挑战。开放手术和经皮入路可能都不适合因肠粘连而有腹部手术史的患者。这些粘连是由先前手术引起的炎症引起的,限制了肠道的自由运动,并增加了 PD 导管插入期间针头穿透空心器官的风险。相比之下,腹腔镜手术和 LAST 技术提供直接的腹腔内可视化,这有助于避免针头穿透粘附器官,并为既往接受过腹部手术的患者提供更安全的选择4。
为了应对 PD 导管插入的挑战,我们开发了一种称为腹腔镜辅助 Seldinger 技术 (LAST) 的新方法。这种混合方法结合了最初为血管通路开发的 Seldinger 技术的简单性和有效性,以及腹腔镜检查提供的增强可视化。Seldinger 方法使用导丝来促进精确的导管放置,同时将组织破坏降至最低5。通过整合腹腔镜辅助,LAST 允许直接观察腹腔,使外科医生能够驾驭解剖结构变化并避免潜在的并发症。
LAST 对于有腹部手术史的患者特别有利,因为视觉引导有助于降低与粘连和疤痕相关的风险。它也是需要紧急开始腹膜透析的患者的理想选择,因为该手术的微创性质最大限度地减少了组织创伤,使患者最早可以在手术后第二天开始 PD。这种方法提高了 PD 导管插入的安全性和效率,使其成为常规和复杂病例的首选。
研究方案
对于在共同决策后选择腹膜透析的患者,推荐使用该技术。既往腹部手术不是严格的禁忌症,因为诊断性腹腔镜检查可以在导管插入前评估腹部状况。该协议是根据台北荣民总医院机构人类研究伦理委员会制定的道德标准进行的。
1. 术前准备
- 手术前进行常规灌肠和预防性头孢唑啉 (1 g)。
- 评估凝血情况,尤其是血小板功能闭合时间,并根据需要使用冷沉淀物(6-10 U)进行校正。
- 使用 42 cm 直的双袖口 Tenckhoff 腹膜透析导管(见 材料表)。
- 静脉使用头孢唑啉作为预防性抗生素。
注意:在该协议中,该程序需要一名外科医生、一名外科护士和一名麻醉师。在大多数情况下,由于需要腹腔镜插入,通常使用全身麻醉。然而,该程序也可以在深度静脉镇静下进行,具体取决于患者的病情和机构资源。
2. 手术切口设计
- 让患者仰卧位并对腹部区域进行消毒。
- 做两个 1 厘米的切口(图 1)。
- 脐上切口:进行小切口手术以进入腹膜腔,插入 10 mm 套管针作为摄像头端口,并建立气腹。
注意:0° 和 30° 镜片、5 毫米或 10 毫米、硬性或软性腹腔镜都是可行的。 - 导管插入切口:将切口放在左直肌上方,比深袖带高 1 厘米,将导管尖端定位在耻骨联合。
- 脐上切口:进行小切口手术以进入腹膜腔,插入 10 mm 套管针作为摄像头端口,并建立气腹。
3. 导管插入技术
- 在导管插入部位打开前护套,用两条 stat 缝合线固定以进行预闭合(图 2A)。
- 使用 Seldinger 方法插入 Tenckhoff 导管。
- 在腹腔镜下使用 16 G 针斜刺穿腹膜(图 2B)。如果发生直肌出血,请确保细致止血,以避免导管周围凝血。
- 将导丝穿入腹膜腔并取下导引针(图 2C)。沿导丝穿过护套扩张器(图 2D)。
- 在剥离导引器护套的同时,使用直管心针插入 Tenckhoff 导管(图 2E,F)。
注意: 有关第 2 节中使用的工具,请参阅 材料表 。 - 将深袖带推入腹膜上方的直肌(图 2G)。
- 在腹腔镜下,通过管心针将导管尖端引导至骨盆区域(图 2H)。
- 用预先放置的缝合线闭合前鞘(图 2I)。
- 通过流入 PD 透析液并将其排出来测试导管功能,以确保在患者仍在手术台上时正确放置和功能(图 2J)。
4. 退出站点设计
- 将出口部位设计在外侧并低于插入部位,形成一个皮下口袋,使导管向上弯曲(图 3A)。
- 使用皮肤套管针将导管拉过出口部位,确保浅层袖带距离出口部位至少 2 厘米(图 3B)。
注意:避免将出口部位放在肋下区或髂前上棘附近,以防止坐着时阻塞。避免将出口部位位置过于横向,以便于使用。 - 按照常规做法关闭手术切口(图 3C)。
结果
手术结果
实施腹腔镜辅助 Seldinger 技术 (LAST; 补充视频 1)对于 PD 导管插入导致高成功率,最后一次随访时总体导管放置成功率为 99%。在我们医院的 200 例新 PD 患者中,1/6 有腹部手术史。在这些患者中,只有 1 例 (0.5%) 在手术后 2 天因网膜包裹需要再次手术,这在后续手术中得到了成功解决。并发症很小,2.9% 的患者发生 30 天感染并发症 (出口部位感染、腹膜炎和隧道感染的复合并发症)。长期感染率包括出口部位感染率为 0.6 例/100 例患者月和腹膜炎发生率为 1.4 例/100 例患者月。手术结果的详细信息总结在 表 1 中。在 3 年的随访中,18 例患者死亡,54 例因隧道感染、严重腹膜炎或过渡到血液透析而需要拔除导管。其中 22 例患有隧道感染,并同时接受了导管拔除和重新插入,使他们能够不间断地继续腹膜透析。
术后 PD 停留方案
接受 LAST 的患者可以在导管插入后第二天开始腹膜透析。按照方案,第一天施用 500 mL PD 透析液进行 5-6 次交换。然后在第二天将体积增加到 800 mL,第三天增加到 1,000 mL,第四天增加到 1,200 mL。PD 驻留容积的逐渐增加有助于将腹膜压力维持在安全范围内,并降低透析液渗漏的风险。因此,患者在第 5 天达到全剂量 PD 治疗。
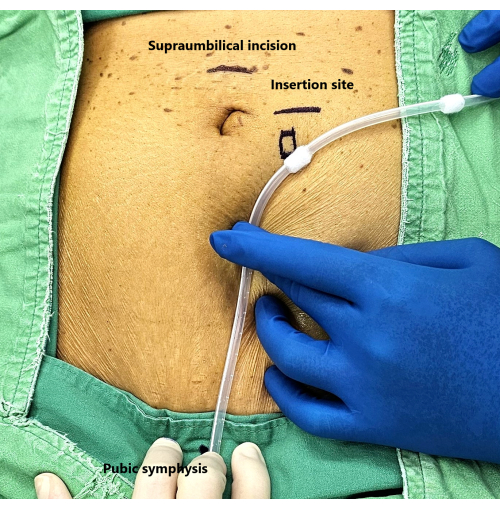
图 1:手术切口设计。请单击此处查看此图的较大版本。
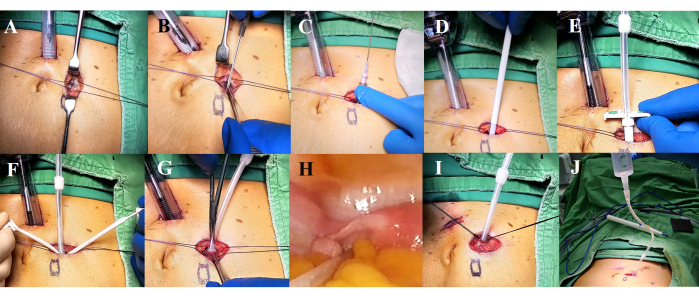
图 2:导管插入步骤。(A) 打开前鞘并放置两根缝合线进行预闭合。(B-F)使用 Seldinger 方法插入 Tenckhoff 导管。(G) 将深袖带定位在直肌层内。(H) 在腹腔镜观察下将带有管心针的导管尖端引导至骨盆区域。(I) 闭合前护套。(J) 测试导管功能。请单击此处查看此图的较大版本。
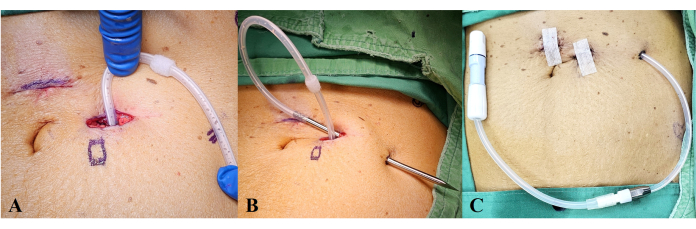
图 3:出口部位设计。 (A) 将导管向上弯曲,出口部位设计横向,低于插入部位。(B) 使用皮肤套管针将导管拉过,确保浅层套囊距离出口部位至少 2 厘米。(C) 完成所有程序并确认导管放置。 请单击此处查看此图的较大版本。
| 并发症 | n = 208 (%) | |
| 技术并发症 | 尖端迁移 | 2 (1.0%) |
| 导管扭结 | 0 (0%) | |
| 渗漏 | 8 (3.8%) | |
| 出口部位渗出 | 10 (4.8%) | |
| 皮下血肿 | 2 (1.0%) | |
| 早期感染并发症(30 天内) | 出口部位感染 | 2 (0.1%) |
| 腹膜炎 | 6 (2.8%) | |
| 隧道感染 | 0 (0%) | |
| 晚期并发症(发生在手术后 30 天) | 出口部位感染(每 100 名患者/月) | 0.6 |
| 腹膜炎(每 100 名患者/月) | 1.4 | |
| 隧道感染(每 100 名患者/月) | 0.07 | |
| 网膜包裹 | 3 (1.4%) | |
表 1:LAST 用于 PD 导管插入的手术结果。
补充视频 1:LAST 的部分视频。请点击此处下载此视频。
讨论
用于 PD 导管插入的 LAST 的引入代表了肾衰竭患者管理方面的重大进步。这种混合方法将腹腔镜可视化与微创 Seldinger 技术相结合,为传统导管放置方法提供了一种有吸引力的替代方案6。
在 PD 导管插入的情况下,经皮 Seldinger 技术允许患者在 24 小时内开始治疗,而不会增加透析液渗漏的风险。然而,它的主要缺点是缺乏视觉监测,使其不适合既往接受过腹部手术或粘连的患者 7,8,9。相比之下,腹腔镜插入是首选,因为腹膜腔完全可见,可以更安全、更准确地放置导管。尽管腹腔镜插入术在开始治疗前需要两周的等待期,但其良好的结果已被广泛接受 10,11,12。LAST 方法结合了这两种技术的优点。接受 LAST 的患者可以在手术后第二天开始 PD;这种快速启动对于需要紧急启动 PD13 的患者尤其重要。
此外,与传统腹腔镜方法相比,LAST 的手术并发症(如出口部位感染和腹膜炎)的发生率较低6。并发症发生率的降低归因于与 Seldinger 技术相关的最小组织创伤,保持了腹膜和周围结构的完整性。LAST 还提供显著的成本效益和资源利用优势。通过减少住院时间和总体医疗费用,LAST 减轻了医疗保健系统的经济负担6。
LAST 代表了一种创新的 PD 导管插入方法,该方法利用基本的腹腔镜检查,使其成为医疗机构的一个有吸引力的选择。LAST 的主要优势之一是它不需要医院投资昂贵的专业设备,例如 Y-TEC peritoneoscope14。相比之下,LAST 可以使用现成的腹腔镜器械实施,使医院能够在不产生过多成本的情况下提供优质护理。这种可负担性使 LAST 成为从大型学术医疗中心到小型医院等各种医疗保健机构的可行选择。此外,与 LAST 相关的学习曲线相对较短。该技术结合了腹腔镜的基本原理,使外科医生无需大量额外培训即可快速熟练掌握。LAST 专注于简单性和有效性,使外科医生能够以更高的安全性和准确性进行导管插入。成本效益和易学习性的结合确保了 LAST 可以被广泛采用,最终改善患者的预后。通过最大限度地减少导管插入和开始透析之间的时间,LAST 为患者提供了更平稳的过渡,尤其是那些需要紧急护理的患者。此外,这种技术对于因隧道感染而需要移除旧导管的患者特别有益,因为它允许同时在腹部的另一侧插入新的 PD 导管。
尽管有其优点,但 LAST 确实存在局限性,主要与腹腔镜设备的可用性和手术所需的剥离鞘有关。这些因素可能会阻碍某些医疗保健机构的广泛采用,凸显了获得必要工具和训练有素的人员的需求。此外,由于该手术仅使用单个摄像头,没有附件端口或镊子,因此对网膜进行外部切除和进行网膜切除术的能力是有限的。因此,网膜切除术在 LAST 中不常规进行。
总之,LAST 是肾功能衰竭患者 PD 导管插入的重大进步。通过将腹腔镜可视化与微创 Seldinger 技术相结合,LAST 有可能提供优于传统方法的替代方案。
披露声明
作者没有什么可披露的。
致谢
这项工作得到了台湾国家科学技术委员会拨款 113-2314-B-075 -075 -MY3 和 Y.L. Lin Huang Tai 教育基金会的支持。
材料
| Name | Company | Catalog Number | Comments |
| Argyle Tenckhoff Peritoneal Catheter | Covidien | 8810888003 | Straight, 42 cm, 2 Cuffs |
| Introcan Safety Deep Access | B. Braun | N/A | Size: 16 G |
| Pull Apart Introducer Set for Inserting Catheters abd Pacing Leads | Covidien | 8815544010 | Size: 16Fr |
参考文献
- Marron, B., Remon, C., Perez-Fontan, M., Quiros, P., Ortiz, A. Benefits of preserving residual renal function in peritoneal dialysis. Kidney Int Suppl. 108, S42-S51 (2008).
- Teitelbaum, I. Peritoneal dialysis. N Engl J Med. 385 (19), 1786-1795 (2021).
- Auguste, B. L., Bargman, J. M. Peritoneal dialysis prescription and adequacy in clinical practice: Core curriculum 2023. Am J Kidney Dis. 81 (1), 100-109 (2023).
- Briggs, V. R., et al. Catheter insertion techniques for improving catheter function and clinical outcomes in peritoneal dialysis patients. Cochrane Database Syst Rev. 2 (2), CD012478(2023).
- Hafiani, H., Charif Saibari, R., Morsad, N., Rami, A. Sven Ivar Seldinger (1921-1998): The founding father of interventional radiology. Cureus. 16 (5), e60397(2024).
- Li, S. Y., et al. Hybrid method for peritoneal dialysis catheter insertion: A new technique for improved outcomes and reduced costs. Am J Nephrol. 54 (7-8), 349-358 (2023).
- Kim, J. H., et al. Percutaneous peritoneal dialysis catheter implantation with no break-in period: A viable option for patients requiring unplanned urgent-start peritoneal dialysis. Kidney Res Clin Pract. 39 (3), 365-372 (2020).
- Xie, D., et al. Percutaneous insertion of peritoneal dialysis catheter is a safe and effective technique irrespective of BMI. BMC Nephrol. 21 (1), 199(2020).
- Jo, Y. I., Shin, S. K., Lee, J. H., Song, J. O., Park, J. H. Immediate initiation of CAPD following percutaneous catheter placement without break-in procedure. Perit Dial Int. 27 (2), 179-183 (2007).
- Haggerty, S., et al. Guidelines for laparoscopic peritoneal dialysis access surgery. Surg Endosc. 28 (11), 3016-3045 (2014).
- Sun, M. L., et al. Randomized controlled trials for comparison of laparoscopic versus conventional open catheter placement in peritoneal dialysis patients: a meta-analysis. BMC Nephrol. 21 (1), 60(2020).
- Hagen, S. M., Lafranca, J. A., Steyerberg, E. W., IJzermans, J. N. M., Dor, F. J. M. F. Laparoscopic versus open peritoneal dialysis catheter insertion: a meta-analysis. PLoS One. 8 (2), e56351(2013).
- Rajora, N., Shastri, S., Pirwani, G., Saxena, R. How To build a successful urgent-start peritoneal dialysis program. Kidney360. 1 (10), 1165-1177 (2020).
- Al Azzi, Y., Zeldis, E., Nadkarni, G. N., Schanzer, H., Uribarri, J. Outcomes of dialysis catheters placed by the Y-TEC peritoneoscopic technique: a single-center surgical experience. Clin Kidney J. 9 (1), 158-161 (2016).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可探索更多文章
This article has been published
Video Coming Soon
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。